高血压脑出血的超早期穿刺治疗体会
2010-07-30张茂霞
张茂霞
近两年,我们筛选60例高血压脑出血随机分组,分别采用超早期微创穿刺治疗(超早期微创组)30例及保守治疗(保守组)30例,观察疗效,报道如下。
1 资料与方法
1.1 患者选择条件
①脑内血肿≥30mL;②血肿位于基底节区和皮层下;③发病时间≤7h;④全部患者均经头颅CT确诊。⑤全部患者均符合高血压脑出血的诊断标准[1]。
1.2 一般临床资料
超早期微创组:30例中男20例,女10例。年龄42~76岁,平均64.10岁。入院前有高血压病史者22例,临床表现:①意识状态:深昏迷5例,中度昏迷6例,浅昏迷7例,意识模糊6例,意识清醒6例:②定位体征:失语4例,瞳孔不等大者7例,肢体偏瘫25例;③GCS评分:3~5分者5例,6~8分者19例,9~13分者6例。辅助检查:30例均行头颅CT扫描,CT显示血肿位于基底节区27例(壳核11例,丘脑7例,混合型9例),皮层下3例,破入脑室者15例,中线结构移位者21例。根据多田氏公式计算血肿量为30~39mL 9例;40~49mL 12例;≥50mL者9例,平均53.8mL。
保守治疗组:30例中男20例,女10例,年龄47~78岁,平均64.33岁。入院前有高血压病史者21例,入院时有不同程度意识障碍者20例,失语5例,瞳孔不等大者6例,肢体瘫痪22例。GCS评分:3~5分者6例,6~8分者15例,9~13分者9例。CT显示血肿位于基底节区26例(壳核14例,丘脑6例,混合型6例),皮层下4例,破入脑室者13例。血肿量为:30~39mL 9例,40~49mL 14例,≥50mL者7例,平均51.2mL。中线结构移位者18例。
两组患者性别、血肿量及GCS具有可比性(χ2分别为0.065、0.750、1.309,P>0.05)。
1.3 方法
1.3.1 保守治疗组
常规吸氧使用脱水剂、止血剂、糖皮质激素、抗生素、神经营养药物等综合治疗,同时注意防治并发症,并维持水、电解质及酸碱平衡,同时进行肢体功能锻炼。
1.3.2 超早期微创治疗组
在保守治疗基础上加用超早期微创血肿穿刺术。手术距发病时间<7h。
手术方法与步骤:剃头备皮,以CT影像所示血肿中心为靶点,选好长度适宜的YL-1型一次性使用颅内血肿粉碎穿刺针(直径为3mm),连于手枪电钻上,常规消毒直接经头皮垂直颅骨打孔,至血肿中心,拔除针芯钻头,接好导管,开始用20mL注射器抽吸血肿,并用4℃含肝素的生理盐水(500mL生理盐水中加入12500 U肝素1支)反复冲洗吸血肿腔。每次冲洗液5mL,并保持进出量平衡。当血肿腔冲洗液清亮时停止抽吸。并酌情向血肿腔注入尿激酶1~2万U,夹管4h后开放,接无菌引流袋低位引流。术后每天冲洗抽吸粉碎血肿1~2次,术后动态复查脑CT,若血肿清除达85%以上可以拔针。本组患者均一次穿刺血肿成功,未发现有关穿刺引起的严重并发症。
1.4 疗效评价
两组分别观察意识障碍恢复时间、住院天数,血肿清除情况(时间)及再出血发生情况。并随防3~16个月观察两组患者病死率及生存病者日常生活能力评定(Activity Daily Living,ADL)。
2 结 果
2.1 意识障碍恢复时间及住院时间
超早期微创治疗组意识障碍24例,意识障碍恢复时间1.0~12.0d,平均(3.67±2.60)d,保守治疗组意识障碍者20例,意识障碍恢复时间2.0~16d,平均(7.0±3.66)d,两组意识障碍恢复时间比较有显著性差异(t=3.523,P<0.01)。超早期微创组住院4.0~50.0d,平均(16.6±7.92)d,保守治疗组住院5.0~70.0d,平均(28.23±15.48)d,两组住院时间比较有显著性差异(t=3.663,P<0.01)。
2.2 血肿清除情况
超早期微创组全部患者首次抽除血肿量13~60mL,平均26.30mL,首次抽吸率为48.88%。尿激酶用量2万~11万U,平均5万U,留置针时间为3~7d,平均4.5d。术后3~5d复查CT示残血量为5~20mL,术后1~2周复查CT血肿均接近或全部吸收。较保守治疗组血肿提前3~4周吸收。
2.3 再出血情况
超早期微创组再出血4例,再出血率为13.33%,其中2例首次抽吸血肿量达50mL,发病3h内手术者2例,4例中1例因家属放弃治疗出院后死亡,1例因术中发现再出血而中转开颅手术,另2例经止血剂冲洗止血,1周后血肿清除而痊愈。保守组有5例发现原血肿扩大。
2.4 病死率及生存者日常生活能力比较,见表1。
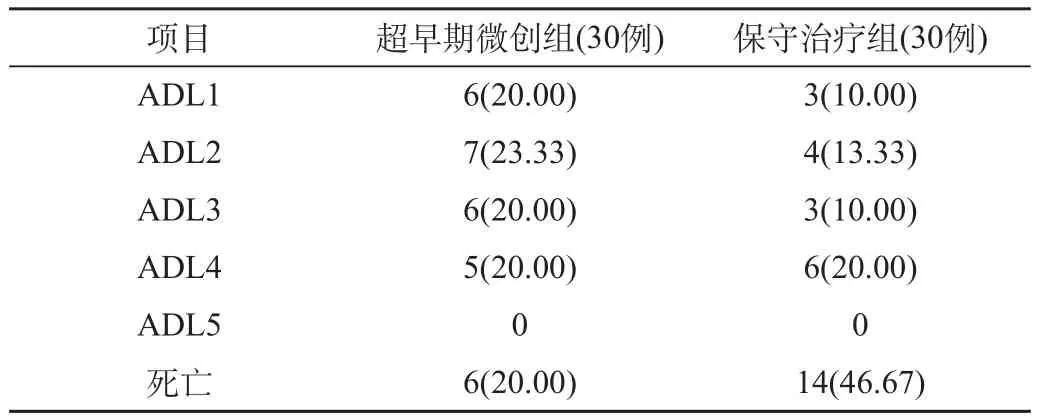
表1 两组观察对比(%)
超早期微创穿刺治疗组生存者ADL1~3为19例,保守治疗组生存者ADL1~3为10例,两组生存质量比较有显著性差异(χ2=5.406,P<0.05)。
超早期微创穿刺治疗组死亡6例,病死率20.00%;保守治疗组死亡14例,病死率为46.67%,两组病死情况比较有显著性差异(χ2=4.8,P<0.05)。
3 讨 论
3.1 高血压脑出血是高血压病最严重的并发症之一,发病突然,常因机体不能短时内代偿而致死。及时有效地清除血肿,是挽救患者生命、改善预后的重要手段。高血压脑出血外科治疗术式众多,但至今尚无获得公认的治疗手段[2]。传统的开颅血肿清除术多需在全麻下进行,手术时间长、失血多,清除血肿过程中又不可避免地造成新的脑组织损伤,加重脑水肿,对患者造成新的创伤,使术后病死率和病残率仍较高,我们采用超早期微创穿刺术治疗高血压脑出血的方法,取得了满意的效果(术后CT复查证实能较彻底清除血肿),与保守治疗组比较疗效明显提高,能显著降低病死率(20.00%),并能提高生存者的生活质量(ADL1~363.33%)。我们认为,超早期微创穿刺治疗高血压脑出血主要优点有:①操作简单,适应证宽,安全性大,手术时间短(在局麻下可以在30min内完成手术);②创伤小,脑损伤轻微,最大限度地减少了对患者生理状态的干扰,更易被年老体弱者接受。③定位准确,并发症少,容易掌握,医疗费用低,适合在有CT的基层医院推广应用。
3.2 高血压脑出血的手术时机的选择,国内外学者尚未统一。但许多研究证明,高血压脑出血常在发病20~30min形成,且出血常自行停止。6~7h后,由于血肿急性占位挤压及血液成分对周围脑组织的损害,使血肿周围正常脑组织发生海绵样变性、坏死、继发出血和脑水肿等一系列病理改变[3,4],从而导致病死率和病残率的升高。高血压脑出血死亡发生在24h内者占42.1%~70.6%,死于1周内者占72.8%~92.5%。因此我们认为,手术最好在发病后6~7h(超早期)内进行。但对穿刺抽吸治疗高血压脑出血而言,目前许多学者不主张超早期穿刺抽吸治疗高血压脑出血,认为高血压脑出血发病3d内,经皮钻颅血肿抽吸很困难,且急性期病情不稳定,有再出血的危险[5-8]。本研究结果显示,超早期微创穿刺治疗高血压脑出血,第一次均能抽出血肿13~60mL,平均26.30mL,首次抽吸血肿清除率达48.88%。说明超早期微创穿刺治疗高血压脑出血的方法能够在超早期清除血肿达到早期减压目的,并能够缩短患者意识障碍时间及住院时间,提高生存者的生活质量及降低病死率。
[1]中华神经外科学会.脑血管疾病分类及诊断[J].中华神经外科杂志,1997,13(1):3.
[2]易声禹.脑血管疾病外科治疗与研究进展[J].国外医学脑血管病分册,1995,3(3):149.
[3]金子满雄.高血压脑出血に对ちる超早期手术脑试み[J].脑神经外科,1974,2:537.
[4]刘宗惠,田增民,李士月,等.CT引导立体定向清除高血压脑内血肿[J].中华外科杂志,1991,29(7):433-445.
[5]北京第二医学院附属宣武医院. 脑血管病[M].北京:人民卫生出版社,1997:242-243.
[6]陈恒年,王绍鹏,王振金,等.超早期脑血肿碎吸引流术治疗高血压性脑出血[J].中华神经外科杂志,1993,9(1):37.
[7]诸葛启钏,陈伟建,郭献忠,等.CT监视立方体定向血肿抽吸治疗脑内血肿850例临床分析[J].中国危重病急救医学,2001,13(8):481-484.
[8]陈伟建,诸葛启钏,郑荣远,等.CT监控下立方体定向颅内血肿抽吸术的临床用[J].中华放射学杂志,2002,36(5):435-437.
