IIA期结直肠癌患者的独立预后因素及预测模型构建
2024-11-01力一凡刘鑫李姝蒙张青
摘要:目的" 分析IIA期结直肠癌术后患者的独立预后因素并构建预测模型。方法" 从SEER数据库收集2010年1月1日~2015年12月31日在美国癌症中心登记诊断为IIA期结直肠癌并行手术治疗的患者4847例,应用Kaplan-Meier法绘制生存曲线,应用COX比例风险模型分析影响IIA期结直肠癌术后患者预后的因素并构建预测模型。结果" 单因素COX回归分析显示,患者年龄、肿瘤部位、神经侵犯、淋巴结清扫数量、癌胚抗原水平和辅助化疗是患者总生存期的影响因素(Plt;0.001)。多因素分析确定了与总生存期有关的独立风险因素,分别是年龄、神经侵犯、淋巴结清扫数量、癌胚抗原水平和辅助化疗(Plt;0.001)。据此绘制生存曲线,并对不同神经侵犯状态患者进行分层分析,PNI(+)和PNI(-)的患者经过辅助化疗后均表现出预后改善,但两组间差异无统计学意义(P=0.652)。根据多因素COX分析结果构建列线图,ROC曲线显示,列线图可以准确预测IIA期结直肠癌术后患者1年(AUC=0.727)、3年(AUC=0.697)、5年(AUC=0.692)的生存率,在测试集中1、3、5年生存率AUC分别为0.760、0.722和0.704。结论" 本研究构建的列线图模型能够为IIA期结直肠癌术后患者的预后及治疗决策提供依据。
关键词:结直肠癌;IIA期;术后;辅助化疗;SEER数据库;列线图
Independent prognostic factors and prediction models construction of patients with stage IIA colorectal cancer
LI Yifan, LIU Xin, LI Shumeng, ZHANG Qing
Department of Oncology, Beijing Hospital of Traditional Chinese Medicine, Beijing 100010, China
Abstract: Objective To analyze the independent prognostic factors of postoperative patients with stage IIA colorectal cancer and construct a prediction model. Methods" A total of 4847 patients with a diagnosis of stage IIA colorectal cancer with concomitant surgical treatment registered at the American Cancer Center from January 1, 2010 to December 31, 2015 were collected according to the SEER database, and the Kaplan‑Meier method was applied to draw the survival curves, and the COX proportional risk model was applied to analyze the factors affecting the prognosis of postoperative patients with stage IIA colorectal cancer and to construct a prediction model. Results Univariate COX regression analysis suggested that six factors, including patient age, tumor site, nerve invasion, number of lymph nodes cleared, carcinoembryonic antigen level and adjuvant chemotherapy, were the influencing factors of patients' overall survival (Plt;0.001). Multifactorial analysis identified five independent risk factors associated with overall survival, which were age, nerve invasion, number of lymph nodes cleared, carcinoembryonic antigen level and adjuvant chemotherapy (Plt;0.001). Accordingly, survival curves were plotted and stratified for patients with different neuroinvasive status, and both patients with PNI(+) and PNI(-) showed improved prognosis after adjuvant chemotherapy, but the difference between the two groups was not statistically significant (P=0.652). Based on the results of the multifactorial COX analysis, a column-line diagram was constructed, and the ROC curve showed that the column-line diagram could accurately predict the survival rates of patients with stage IIA colorectal cancer after surgery at 1 year (AUC=0.727), 3 years (AUC=0.697), and 5 years (AUC=0.692). AUCs of the 1-, 3-, and 5-year survival rates in the test set were 0.760, 0.722, 0.704, respectively. Conclusion The column‑line graphical model can provide a basis for prognostic and therapeutic decision-making in postoperative patients with stage IIA colorectal cancer.
Keywords: colorectal cancer; stage IIA; postoperative; adjuvant chemotherapy; SEER database; Nomogram
2020年全球癌症统计报告显示,中国结直肠癌的发生率、死亡率均处于世界较高水平[1-3] 。自20世纪90年代以来,以氟尿嘧啶为基础的辅助化疗已被用于降低肿瘤复发风险和提高生存率[4] 。研究证实,单独使用氟尿嘧啶辅助治疗可将III期结直肠癌的死亡风险降低10%~15%,联合使用含奥沙利铂的辅助治疗可将死亡风险额外降低4%~6%[5] 。尽管化疗被普遍推荐用于III期癌症患者,但关于II期结直肠癌患者术后化疗的生存获益,存在相互矛盾的证据[6] 。一些研究表明化疗可能无法改善II期患者的总生存期(OS)[7, 8] ,其他研究表明辅助化疗对于高危II期患者可能是有益的[9-11] 。目前的TNM分期系统不能对II期结肠癌患者进行足够有效的预后预测及术后辅助化疗获益决策[12] ,尤其对于淋巴结阴性的II期患者,即IIA期术后结直肠癌患者,如何选择更适宜的治疗方案以使其获得更好的预后,并筛选出可受益于辅助化疗的人群特征,需要进一步研究[13] 。本研究通过美国国家癌症研究所的监测、流行病学和结果数据库(SEER)进行回顾性研究,分析与IIA期结直肠癌术后患者预后相关的因素,探索可能与辅助化疗获益相关的预测因素,并构建预后模型,旨在为IIA期结直肠癌术后患者提供更个性化的治疗建议。
1" 资料与方法
1.1" 资料来源
应用SEER*Stat8.3.9.2软件收集2010年1月1日~2015年12月31日在美国癌症中心登记的IIA期术后结直肠癌患者共40 410例,筛选后最终纳入4847例患者。纳入标准:结肠或直肠原发恶性肿瘤;AJCC分期为IIA期;进行手术切除。排除标准:治疗、手术、病理信息不完整;存在多个原发癌;曾进行其他治疗。SEER数据库是去除个人标识的公共数据库,因此经伦理委员会同意本研究免于伦理审查,无需患者签署知情同意书。
1.2" 研究方法
1.2.1" 信息变量采集及分类" "患者状况(性别、确诊时年龄、确诊时年份);肿瘤状况[肿瘤部位、肿瘤大小、手术方式、淋巴结清扫数目、病理类型、肿瘤侵犯程度、神经侵犯(PNI)情况、AJCC 分期、癌胚抗原(CEA)水平];治疗状况(是否化疗、化疗与手术顺序);生存状况(生存时间、患者结局)。
1.2.2" 随访及目标终点" "纳入2010~2015年的患者以保证足够的随访时间,对所有患者分别进行为期1、3、5年的随访。确保患者随访数据的完整性和准确性,以便后续生存分析的有效进行。主要终点是IIA期大肠癌患者的OS,指从明确诊断为IIA期大肠癌至患者死亡或末次随访的时间。次要终点被是患者的疾病特异性生存,用于明确特定疾病导致的死亡减少或增加。就本研究而言,即是肿瘤特异性生存,指排除死于非肿瘤疾病的死亡后的生存情况。
1.3" 统计学分析
统计分析及图表绘制采用R4.0.1软件,列线图构建和验证采用rms、survival、pec和timeROC软件包,生存曲线的绘制采用survminer、survMisc、ggsci、ggpubr和ggplot2 软件包[14] 。采用Shapiro-Wilk检验法进行正态性检验,采用Levene's检验进行方差齐性检验;符合正态分布的计量资料以均数±标准差表示,组间差异的比较采用独立样本t检验;不符合正态分布的计量资料以中位数(最小值,最大值)表示,组间差异的比较采用Mann-Whitney检验;计数资料以n(%)表示,组间比较采用卡方检验;应用Kaplan-Meier法绘制生存曲线,Log-rank法比较生存率,单因素和多因素COX比例风险回归模型用于确定影响患者OS的独立预后因素,所有的风险比以95% CI表示。以Plt;0.05为差异有统计学意义。
2" 结果
2.1" 患者临床特征
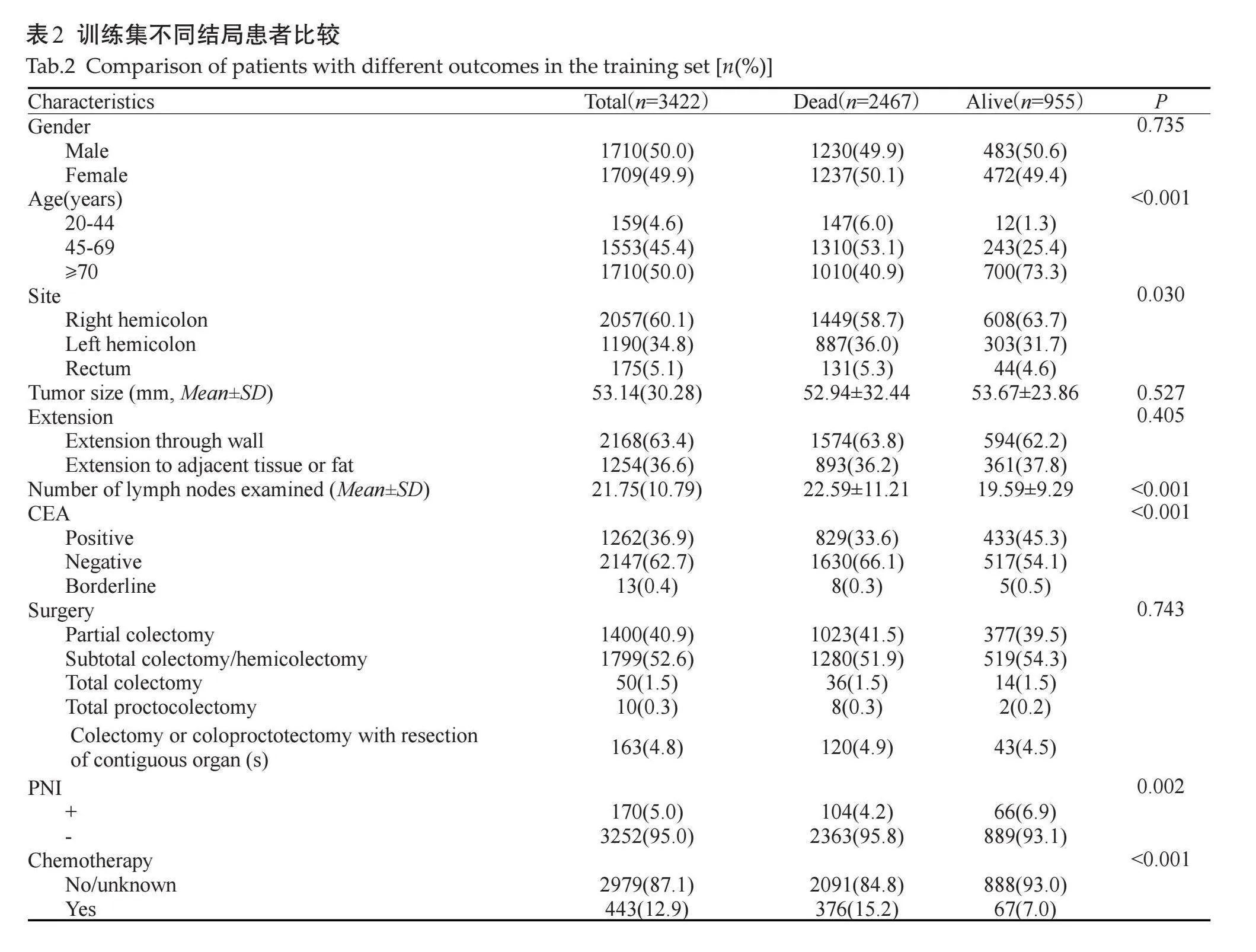
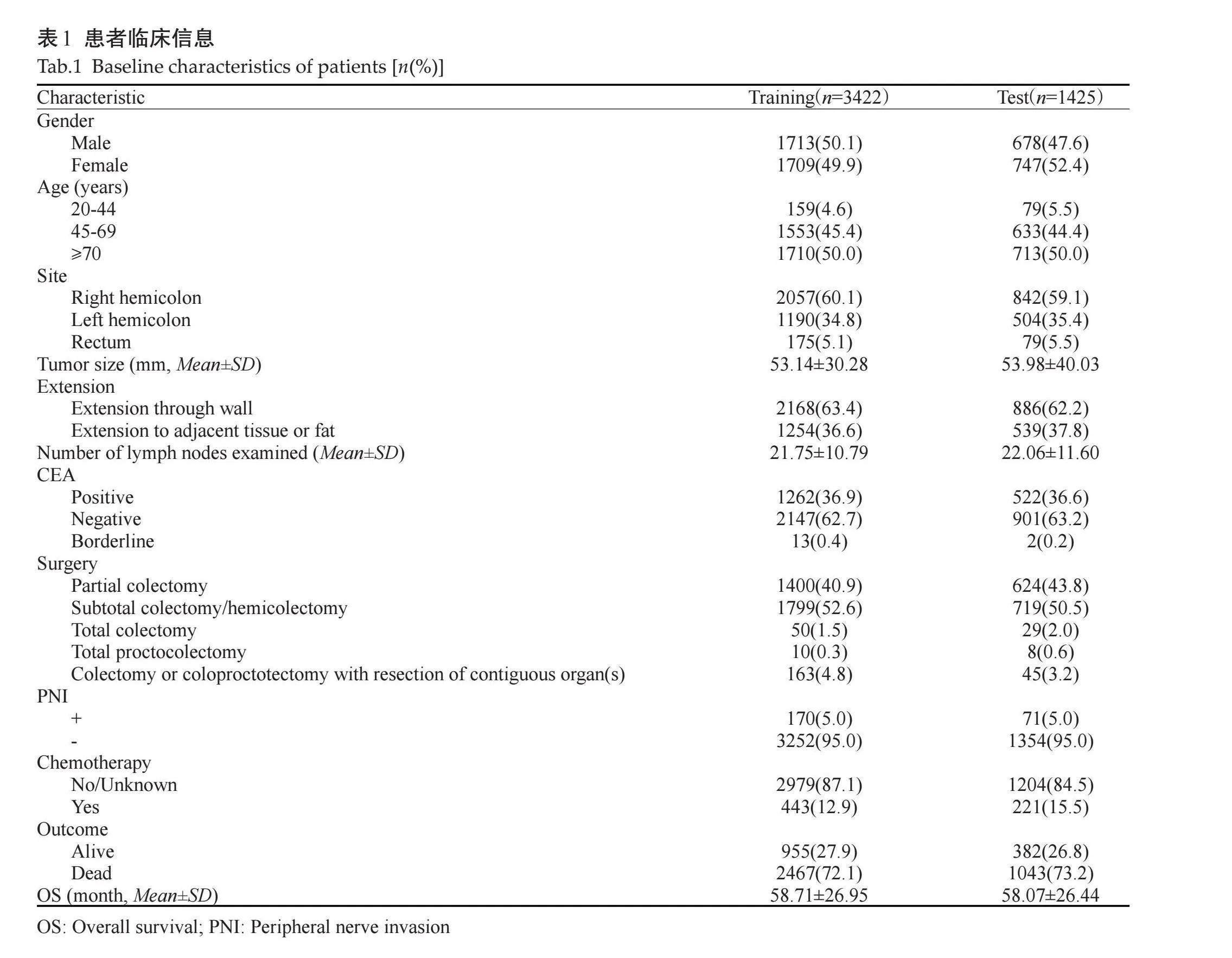
将4847例患者按7:3随机分为训练集和测试集,其中训练集3422例,测试集1425例(表1)。训练集中不同生存结局的患者在性别、肿瘤大小、肿瘤侵犯程度和手术方式之间差异无统计学意义(Pgt;0.05),在年龄、肿瘤部位、CEA、淋巴结清扫数量、PNI和是否化疗之间差异有统计学意义(Plt;0.05,表2)。
2.2" 单因素与多因素分析
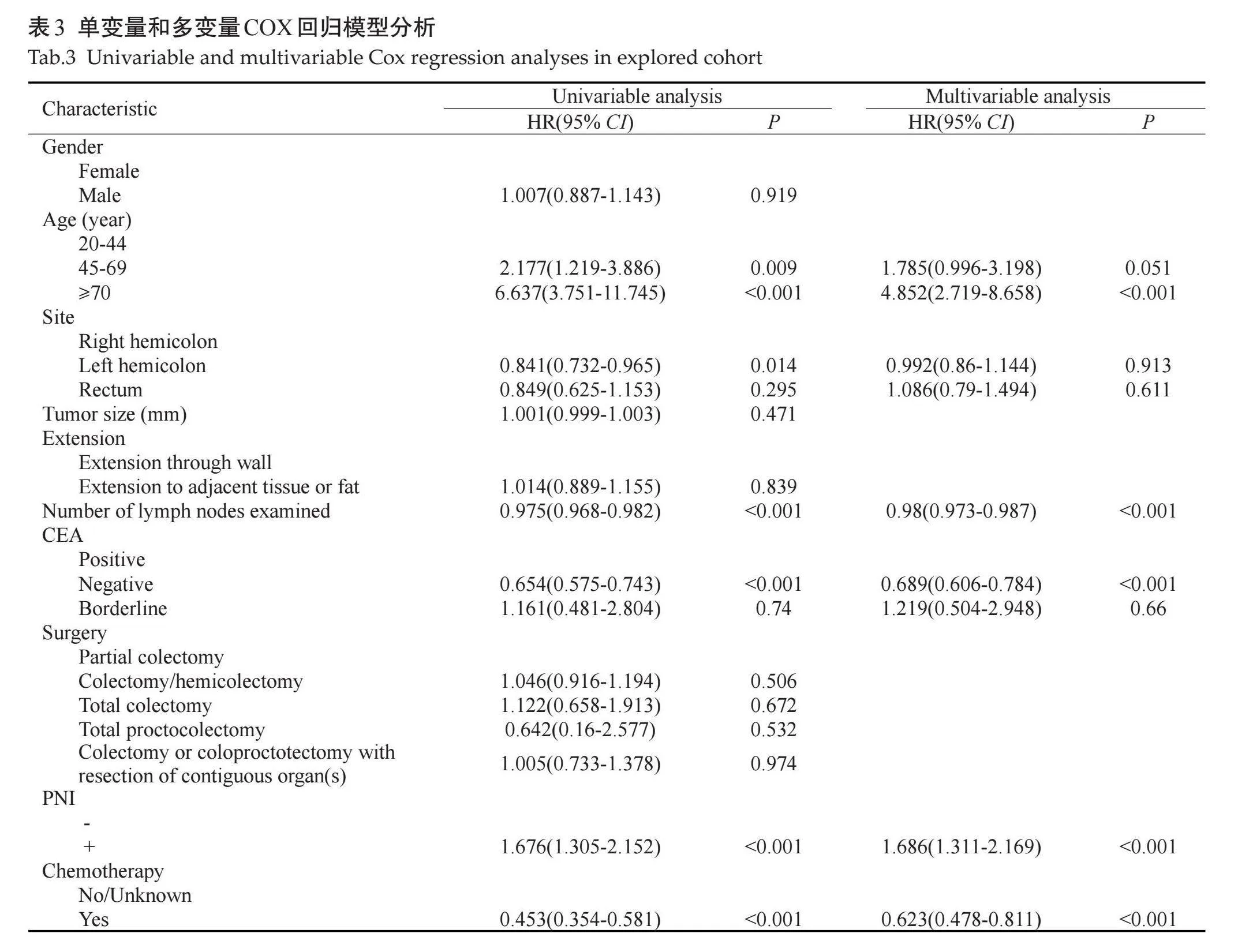
单因素COX回归分析提示,患者年龄、肿瘤部位、PNI、淋巴结清扫数量、CEA水平和术后化疗是患者OS的影响因素(Plt;0.05),将单因素分析中对患者预后有统计学意义的因素纳入到多因素COX回归分析中,多因素COX回归分析显示年龄、PNI、淋巴结清扫数量、CEA水平和辅助化疗是影响IIA期结直肠癌术后患者预后的独立危险因素(表3)。
2.3" 生存分析
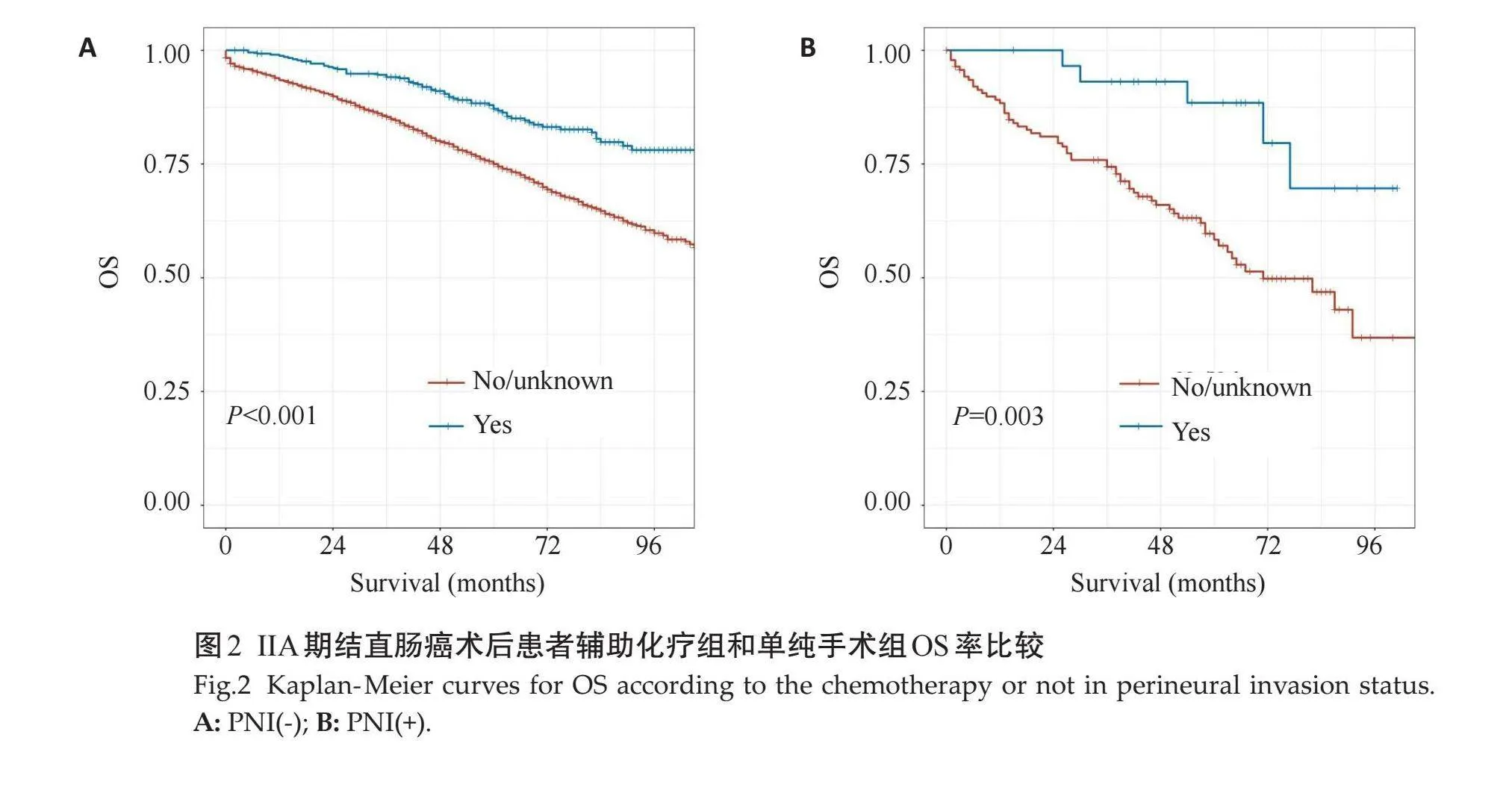
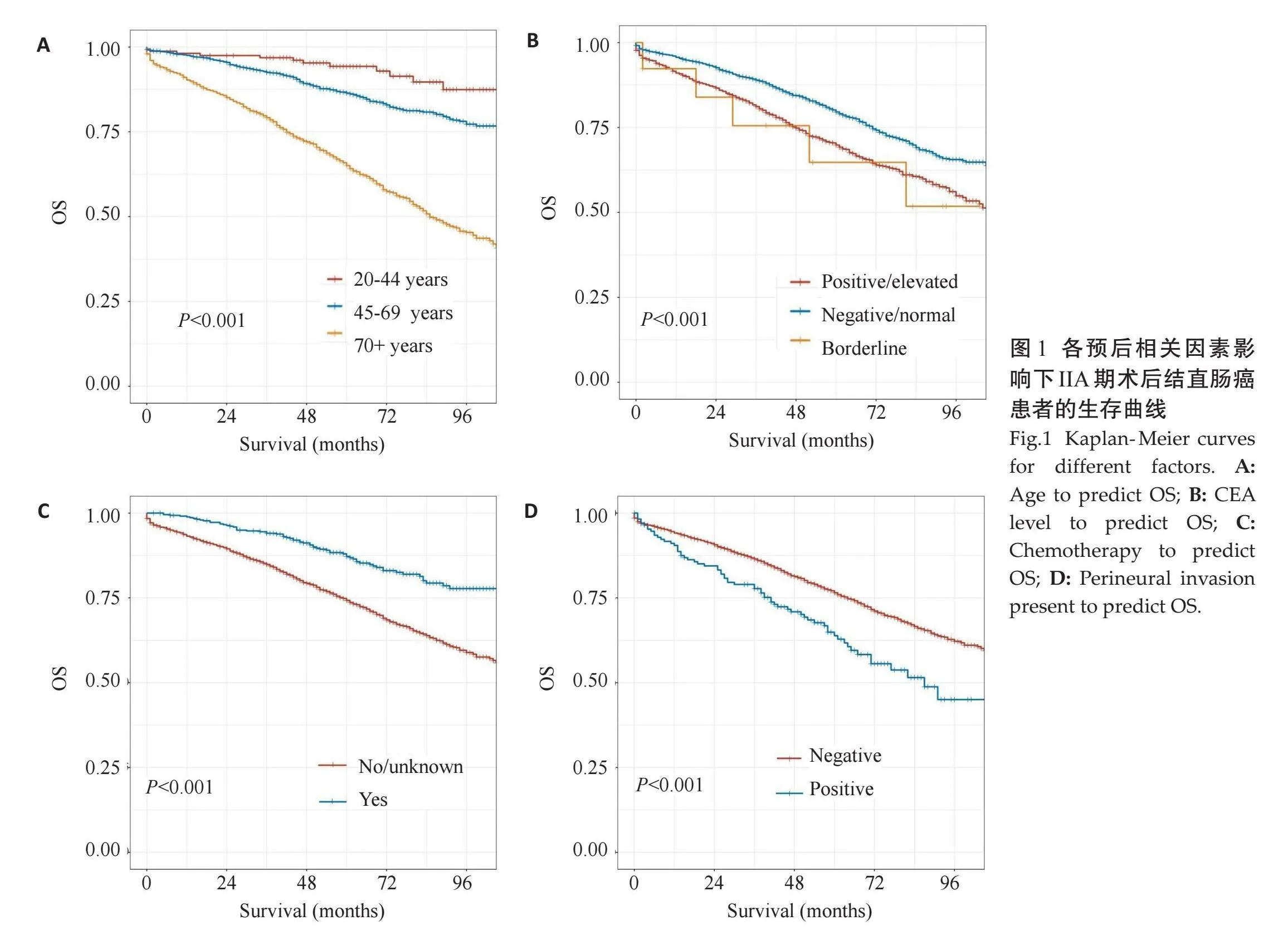
年龄20~44岁、CEA水平正常、PNI(-)、辅助化疗是患者OS的保护因素(图1)。根据PNI情况不同对患者进行分层分析,发现PNI(+)和PNI(-)的患者经过辅助化疗后均表现出了显著的预后改善(图2),两组间差异无统计学意义(P=0.652)。
2.4" 列线图
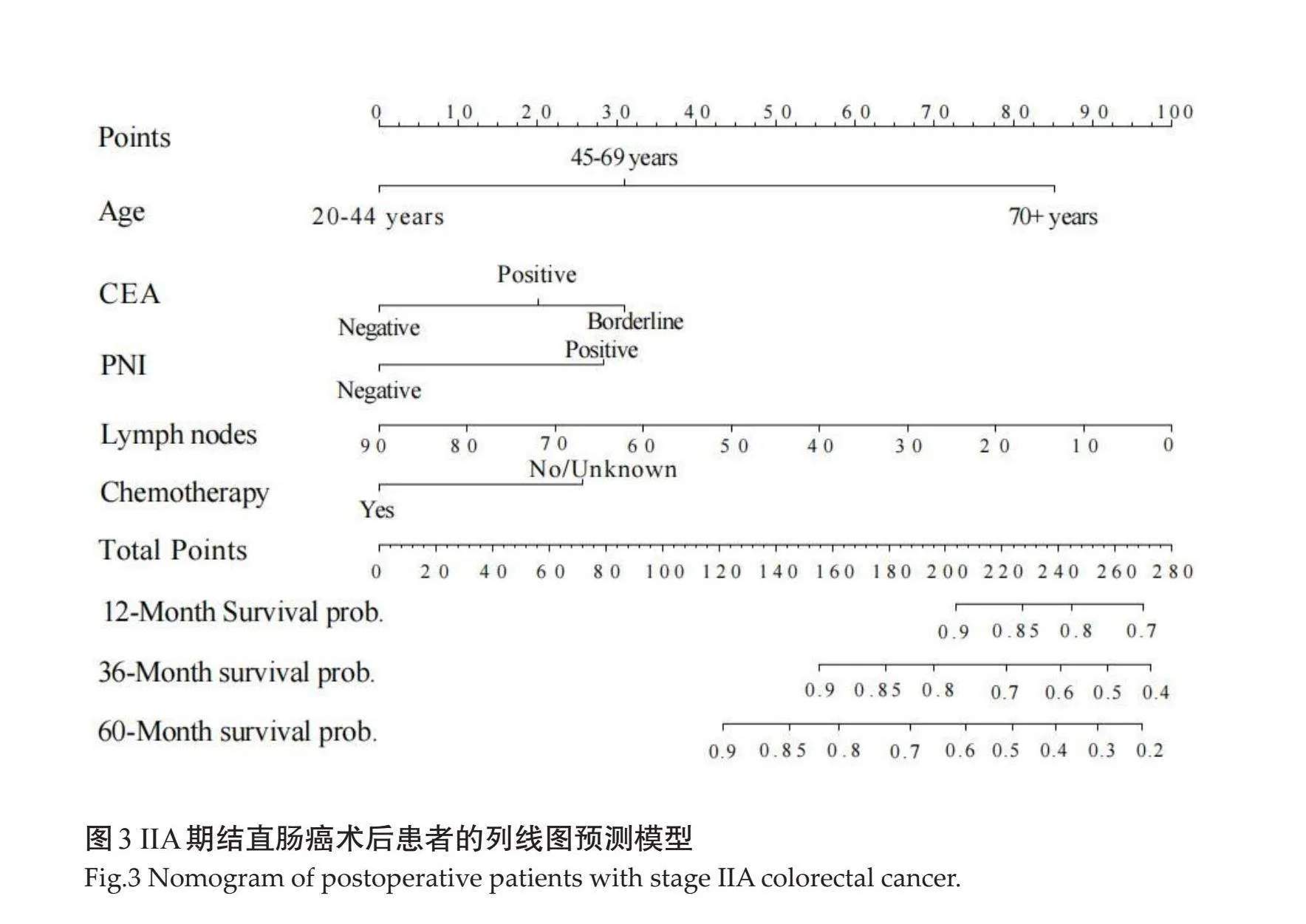
根据COX多因素分析的结果,使用年龄、CEA状态、淋巴结清扫数目、神经侵犯和辅助化疗构建IIA期结肠癌术后患者的预后列线图。根据COX分析的结果构建列线图,通过对各独立预后因素的分析对每位患者进行评分,预测患者1、3、5年的生存情况(图3)。
2.5" 列线图模型的验证
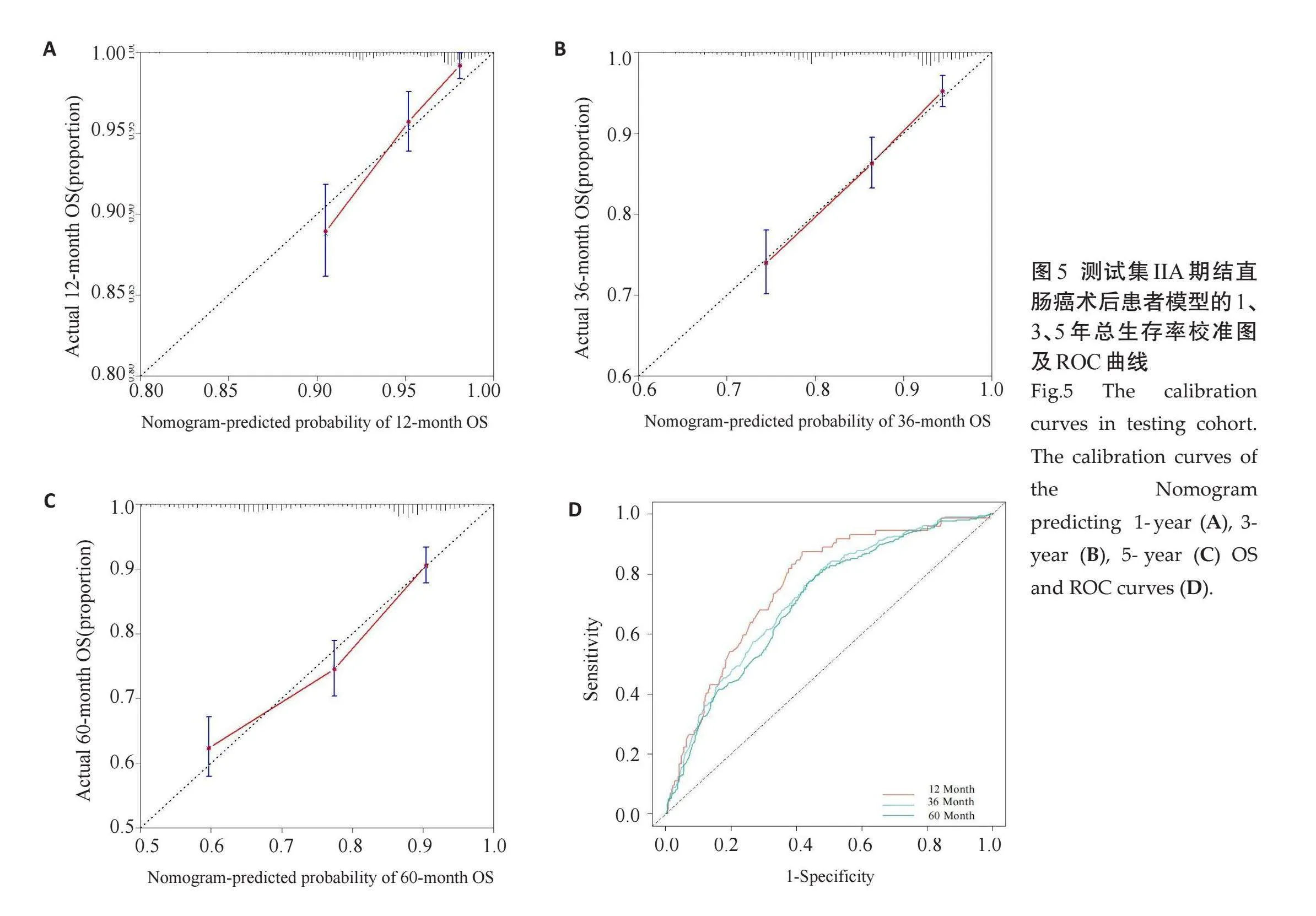
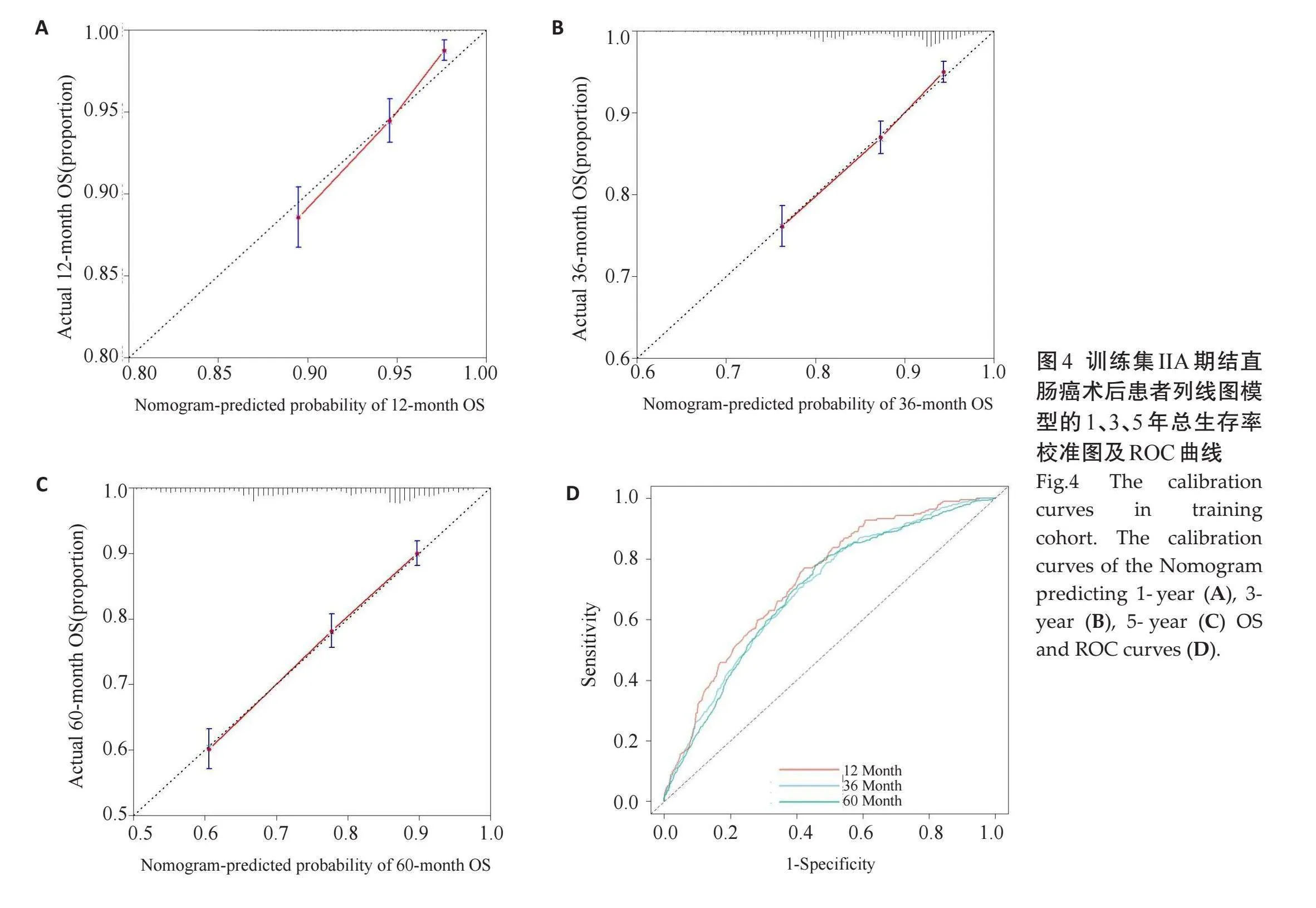
通过校准曲线来评估模型的校准度,通过ROC曲线来评估模型的区分度(图4)。不同OS的校准曲线与45°线均接近,该模型具有很好的校准度。ROC曲线显示该模型对1年(AUC=0.727)、3年(AUC=0.697)、5年(AUC=0.692)患者结局的预测均具有较好的准确性。
使用测试集对列线图模型进行外部验证(图5),校准曲线显示列线图预测1年、3年和5年OS的结果都与实际观察结果之间具有良好的一致性,测试集的ROC曲线显示出该模型具有良好的区分度和预测准确性,1年AUC=0.760、3年AUC=0.722、5年AUC=0.704。
3" 讨论
研究表明,结直肠癌患者在病变早期,可能已经开始发生淋巴结转移或血行转移[15, 16] 。这为早期结直肠癌在接受根治性手术后仍会发生复发转移提供了一种可能的解释。如能选择恰当的临床干预手段和干预时间,可以使患者获得最佳的生存期。本研究使用SEER数据库提供的大样本患者资料,根据年龄、CEA水平、淋巴结清扫数目、PNI和辅助化疗构建IIA 期结肠癌预后模型。
NCCN指南将组织学分化差、切缘阳性、肿瘤浸润SM3水平或出现淋巴及血管侵犯作为II期结直肠癌患者的高危因素,推荐该部分患者接受3月CAPEOX方案辅助化疗[17] 。有研究表明,肿瘤标志物升高、神经侵犯等因素是肿瘤术后患者复发或转移的危险因素[18, 21] ,而患者年龄与早期根治术后的生存期密切相关[7, 22] 。因此本研究纳入了患者性别、年龄、肿瘤部位、肿瘤大小、手术方式、淋巴结清扫数目、病理类型、肿瘤侵犯程度、PNI情况、CEA水平、辅助化疗情况等因素。通过单因素COX回归分析提示年龄20~44岁、CEA水平正常、PNI(-)、术后化疗是患者OS的保护因素。经过COX多因素分析,发现年龄较大、CEA(+)、PNI(+)、淋巴结清扫数量较少及术后未行辅助化疗的IIA期术后患者,其1、3、5年生存的概率更低,是这类患者的预后危险因素。分析其原因随着年龄增长,患者的整体生理机能和免疫功能逐渐下降,导致其对肿瘤的抵抗力减弱。且老年患者往往伴有更多的合并症,如心血管疾病、糖尿病等,这些疾病可能影响手术和治疗效果。同时老年患者对手术和化疗等治疗的耐受性较差,可能无法完成标准的治疗方案,影响预后[18] 。年龄较大患者的生存率较低,这可能是因为上述因素综合作用导致治疗效果不佳和术后恢复困难。另外,CEA是结直肠癌的重要肿瘤标志物,其水平升高通常提示肿瘤负荷较大或存在隐匿性转移。对于CEA阳性患者,可能存在更高的复发和转移风险,提示疾病进展较快[20] 。CEA阳性患者的生存率较低,提示其肿瘤生物学行为较为恶性,复发和转移风险高,从而影响总体预后。而PNI阳性表明肿瘤已侵袭至神经周围组织,提示肿瘤具有较强的侵袭能力和更高的复发风险,PNI阳性被认为是结直肠癌的不良预后标志,可能与肿瘤微环境的改变和局部免疫抑制相关[19] 。PNI阳性患者的生存率较低,提示其肿瘤侵袭性强,局部复发和远处转移风险高,从而导致较差的预后。对于淋巴结清扫数量较少导致患者预后不良其本身表明手术过程中淋巴结清扫不充分,可能残留微小转移灶。而淋巴结清扫不足可能导致术后病理分期不准确,影响辅助治疗决策[21] 。淋巴结清扫数量较少患者的生存率较低,提示其术后残留病灶的风险较高,可能导致局部复发和远处转移,影响总体预后。辅助化疗是术后重要的治疗手段,旨在消灭残余癌细胞,减少复发和转移的风险。未行辅助化疗的患者可能存在较高的复发和转移风险,特别是那些高危特征(如CEA阳性、PNI阳性)患者[18] 。术后未行辅助化疗患者的生存率较低,提示其可能存在较高的术后复发和转移风险,辅助化疗的缺乏影响了长期生存率。以上5个因素对IIA期术后结直肠癌患者预后有显著影响,主要原因包括患者的生理状况、肿瘤的生物学行为、手术和治疗的充分性以及辅助治疗的实施情况。对于临床实践,识别这些高危因素并采取针对性干预措施,如加强老年患者的综合治疗管理,密切监测CEA和PNI阳性患者,确保手术淋巴结清扫的充分性,并强调术后辅助化疗的重要性,可以改善这些高危患者的预后,提高其生存率。
有研究显示,在根治性手术后存活超过5年的I~III期结直肠癌患者中,只有年龄增加、男性和神经侵犯与不良预后相关,与整个队列的预后因素不同。组织学类型、分化程度和血管侵犯的预后价值随着时间的推移而减弱,并且在很长一段时间后消失[23] 。也有研究表明,神经侵犯是非转移性结肠癌的预后影响因素,但不是预测因素[24] 。因此,本研究对不同神经侵犯情况的患者进行分层分析,探究不同神经侵犯情况的患者进行术后辅助化疗后生存期的差异。本研究结果显示,在PNI(-)的IIA期结肠癌术后患者中,有化疗和无化疗的5年OS发生率分别为87.5%和75.0%;在PNI(+)的IIA期结肠癌术后患者中,有化疗和无化疗的5年OS发生率分别为88.6%和60.1%,化疗对两类患者的生存期均表现出了相同趋势的影响,但两组间差异无统计学意义,PNI不是IIA期患者辅助化疗反应的预测因素。本研究结果提示尽管PNI在结直肠癌中被认为是一种不良预后因素,但在预测IIA期患者术后辅助化疗反应时,其作用并不显著。无论PNI(-)还是PNI(+)患者,在接受辅助化疗和未接受化疗的情况下,5年生存率的差异并未达到统计学上的显著水平。这表明辅助化疗可能对两类患者的生存期有相似的潜在影响趋势,但具体效果在本研究中并未显示出显著性。研究结果指出,PNI在IIA期结直肠癌患者中并不能单独预测辅助化疗的反应。这可能是因为其他因素如肿瘤的分子亚型、临床病理特征以及患者的个体差异在预测治疗反应中起到更重要的作用[23] 。这可能反映了结直肠癌生物学的复杂性,以及预后影响受多因素共同作用的影响[24] 。未来的研究需要进一步探索其他潜在的预测因子,并结合更大的样本量和更精细的分析方法,以确定最佳的个体化治疗策略,改善患者的预后和生存率。
目前普遍采用AJCC-TNM分期作为结肠癌患者预后分析和临床决策选择的标准[25] 。列线图是使用图表直接计算变量,对特定结果进行概率预测的一种模型,将预后相关因素进行可视化,从而便捷地对患者的预后进行个体化分析,并指导临床决策,目前已经在多种疾病中得到应用[26, 27] 。近期许多研究也显示,列线图比传统的AJCC分期具有更好的生存预测性能[28] 。然而大量的预后因素被整合到模型中反而会影响预测的准确度,并增加模型使用的复杂性,因此本研究首先对多个预后相关因素进行COX单因素及多因素回归分析,筛选出独立预后因素,将其纳入模型进行分析。列线图结果显示各危险因素综合得分120分以下患者,其5年生存概率gt;90%,而总得分270分以上患者,其1年生存概率lt;70%,5年生存概率lt;20%。其中CEA、PNI及化疗的情况对总分值影响较小,不同结果之间差距为25~30分,年龄及淋巴结清扫数量的情况对总分值影响较大。可能由于年龄的增长与免疫系统功能下降、耐药性增加等因素有关,年长者总分值更高,预后更为不利[18] 。手术中清扫的淋巴结数量对于预后的评估至关重要。更多的淋巴结清扫通常反映了更为严重的病理特征,因此与较高的总分值和较差的预后相关联[21] 。CEA、PNI及化疗对总分值的影响较小。尽管它们在单因素分析中显示了一定的预后影响,但在多因素模型中其影响相对较小。这可能是由于这些因素的作用被其他更为强烈的预后因素所掩盖。列线图模型根据多因素分析结果综合评分,显示出良好的预测能力,特别是在预测1年、3年和5年的生存率方面。模型通过ROC曲线的AUC值(0.692~0.760),表明其在不同时间点上对生存率的预测较为准确。该ROC曲线反映了对结直肠癌患者预后影响因素的深入理解和综合评估的重要性[28] 。通过多因素分析构建的预测模型,不仅可以帮助医生评估患者的预后情况,还能够指导个性化的治疗策略制定。在临床实践中,这种综合评估模型可以为医疗团队提供决策支持,以优化患者的治疗效果和生存率。
本研究的不足之处在于:本研究中纳入患者肿瘤发病部位与人群中发病率不相符,可能与研究剔除过多信息缺失患者,导致纳入样本量较少有关;由于SEER数据库近年来才开始收录神经侵犯信息,导致本研究能够纳入的样本数量较少;本研究为回顾性研究,还需要前瞻性临床研究验证。
综上,根据年龄、CEA状态、淋巴结清扫数目、神经侵犯和辅助化疗构建的IIA期结肠癌预后列线图可显著区分患者预后,年龄20~44岁、CEA阳性、淋巴结清扫数目少、PNI(+)且术后未行辅助化疗的IIA期术后患者的预后较差。
参考文献:
[1]" "National Health Commission of the People’s Republic of China, Chinese Society of Oncology. Chinese Protocol of Diagnosis and Treatment of Colorectal Cancer (2023 edition)[J]. Chin J Surg, 2023, 61(8): 617-44.
[2]" " Yan C, Shan F, Li ZY. Prevalence of colorectal cancer in 2020: a comparative analysis between China and the world[J]. Zhonghua Zhong Liu Za Zhi, 2023, 45(3): 221-9.
[3]" " 周" 雄, 胡" 明, 李子帅, 等. 2020年全球及中国结直肠癌流行状况分析[J]. 海军军医大学学报, 2022, 43(12): 1356-64.
[4]" " 李咏生, 王" 颖, 马惠文, 等. 结直肠癌化疗合理用药原则专家共识[J]." 中国医院用药评价与分析, 2023, 23(9): 1025-40.
[5]" Yamamoto T, Kawada K, Obama K. Inflammation-related biomarkers for the prediction of prognosis in colorectal cancer patients[J]. Int J Mol Sci, 2021, 22(15): 8002.
[6]" "翟建宁, 王晰程, 武爱文. 2022年度结直肠癌治疗进展[J]. 肿瘤综合治疗电子杂志, 2023, 9(1): 7-17.
[7]" "Chen X, Tu JH, Xu XL, et al. Adjuvant chemotherapy benefit in elderly stage II/III colon cancer patients[J]. Front Oncol, 2022, 12: 874749.
[8]" "Grant RRC, Khan TM, Gregory SN, et al. Adjuvant chemotherapy is associated with improved overall survival in select patients with Stage II colon cancer: a National Cancer Database analysis[J]. J Surg Oncol, 2022, 126(4): 748-56.
[9]" "Liu LL, Xiang ZL. Adjuvant chemotherapy improves survival in high-risk stage II colon cancer: a retrospective cohort study[J]. Therap Adv Gastroenterol, 2022, 15: 17562848221137758.
[10]" Makiyama A, Yamazaki K, Shiozawa M, et al. 323P Five-year efficacy and safety in a randomized phase III trial investigating duration of adjuvant oxaliplatin-based therapy (3- vs. 6-months) for patients with high-risk stage II colon cancer: achieve-2 trial[J]. Ann Oncol, 2022, 33: S686.
[11]" Tougeron D, Mouillet G, Trouilloud I, et al. Efficacy of adjuvant chemotherapy in colon cancer with microsatellite instability: a large multicenter AGEO study[J]. J Natl Cancer Inst, 2016, 108(7). doi: 10.1093/jnci/djv438.
[12]" Jiang W, Wang HM, Chen WS, et al. Association of collagen deep learning classifier with prognosis and chemotherapy benefits in stage II‑III colon cancer[J]. Bioeng Transl Med, 2023, 8(3): e10526.
[13]" 国家卫生健康委员会医政司, 中华医学会肿瘤学分会. 中国结直肠癌诊疗规范(2023版)[J]. 消化肿瘤杂志(电子版), 2023, 15(3): 177-206.
[14]" 王海峰, 张红柱, 王" 峰. 癌胚抗原(CEA)在Ⅰ期结肠癌中预后意义和预后模型构建:一项基于SEER数据库的回顾性研究[J]. 中华结直肠疾病电子杂志, 2021, 10(2): 164-71.
[15]" Hu Z, Ding J, Ma ZC, et al. Quantitative evidence for early metastatic seeding in colorectal cancer[J]. Nat Genet, 2019, 51(7): 1113-22.
[16]" Zhang C, Zhang L, Xu TL, et al. Mapping the spreading routes of lymphatic metastases in human colorectal cancer[J]. Nat Commun, 2020, 11(1): 1993.
[17] Benson AB, Venook AP, Al‑Hawary MM, et al. Rectal cancer, version 2.2022, NCCN clinical practice guidelines in oncology[J]. J Natl Compr Canc Netw, 2022, 20(10): 1139-67.
[18]" 王" 毅, 何晓炜, 史" 青. Ⅱ~Ⅲ期结直肠癌患者根治术后肿瘤标志物水平检测及其对复发的预测价值[J]. 浙江创伤外科, 2023, 28(7): 1230-3.
[19]" 王远飚, 董" 坚, 李" 慧, 等. 影响Ⅱ、Ⅲ期结直肠癌术后复发或转移的临床因素分析[J]. 中国肿瘤外科杂志, 2022, 14(6): 545-9.
[20]" 苑" 琴, 强黎明, 秦金玉. 血清甲胎蛋白、癌胚抗原、糖类抗原19-9水平对Ⅲ期结直肠癌复发或转移的预测价值[J]. 贵州医科大学学报, 2023, 48(2): 182-7.
[21]" "赵晓朋, 赵" 猛, 任" 丽. 术前血清CEA、CA19-9、CA72-4联合检测对Ⅰ~Ⅲ期结直肠癌手术患者预后的预测价值[J]. 山东医药, 2019, 59(34): 66-9.
[22]" 金" 华, 胡" 婕, 朱振亚. Ⅱ期结直肠癌手术患者脉管癌栓阳性与临床病理特征及预后的相关性[J]. 海南医学, 2023, 34(1): 29-33.
[23]" Luo DK, Yang YF, Shan ZZ, et al. Evaluation of traditional prognostic factors for stage I‑III colorectal cancer patients who survived for over five years after surgery[J]. Front Oncol, 2021, 11: 618820.
[24]" Leijssen LGJ, Dinaux AM, Taylor MS, et al. Perineural invasion is a prognostic but not a predictive factor in nonmetastatic colon cancer[J]. Dis Colon Rectum, 2019, 62(10): 1212-21.
[25]" 黄" 凯, 张长乐, 吴文涌, 等. 结肠癌列线图预后风险模型构建: 基于SEER数据库的回顾性研究[J]. 安徽医科大学学报, 2021, 56(2): 299-305.
[26] Yu CR, Zhang YJ. Development and validation of a prognostic nomogram for early-onset colon cancer[J]. Biosci Rep, 2019, 39(6): BSR20181781.
[27] Zhu SR, Tu JW, Pei W, et al. Development and validation of prognostic nomograms for early-onset colon cancer in different tumor locations: a population-based study[J]. BMC Gastroenterol, 2023, 23(1): 362.
[28]" Jia ZY, Wu H, Xu J, et al. Development and validation of a nomogram to predict overall survival in young non-metastatic rectal cancer patients after curative resection: a population-based analysis[J]. Int J Colorectal Dis, 2022, 37(11): 2365-74.
(编辑:郎" 朗)
