不同物理预防方法对颅脑损伤病人术后凝血功能、下肢深静脉血栓形成和预后的影响
2024-07-11朱贇朱柳花蔡凤婷陈黎芸
朱贇 朱柳花 蔡凤婷 陈黎芸
作者简介 朱贇,护师,本科
*通讯作者 陈黎芸,E-mail:liyun_chen@126.com
引用信息 朱贇,朱柳花,蔡凤婷,等.不同物理预防方法对颅脑损伤病人术后凝血功能、下肢深静脉血栓形成和预后的影响[J].循证护理,2024,10(11):2025-2029.
摘要 目的:分析比较不同物理预防方法,包括间歇充气加压(IPC)、逐级加压弹力袜(GCS)和IPC+GCS,对颅脑损伤病人术后凝血功能、下肢深静脉血栓(DVT)形成和预后的影响。方法:选取2021年12月—2022年12月我院收治的90例颅脑损伤病人,随机分为IPC组、GCS组和IPC+GCS组,各30例。于术前24 h和术后24 h、7 d时,测定凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、纤维蛋白原(FIB)和D-二聚体(D-D)水平。于术前24 h和术后12 h、24 h时,利用彩色多普勒超声技术检测下肢股静脉管径和血液流速。于术前24 h和术后24 h时,采用全自动血液黏度分析仪,检测全血高切黏度、全血低切黏度和红细胞聚集指数(EAI)。于术后3、7 d时,统计下肢DVT发生率。结果:术后24 h、7 d时,IPC+GCS组PT、APTT水平高于IPC组和GCS组(P<0.05),FIB、D-D水平低于IPC组和GCS组(P<0.05),IPC组和GCS组比较,差异无统计学意义(P>0.05)。术后12、24 h时,IPC+GCS组下肢股静脉管径和血液流速大于IPC组和GCS组(P<0.05),IPC组下肢股静脉管径和血液流速大于GCS组(P<0.05)。术后24 h时,IPC+GCS组全血高切黏度、全血低切黏度、EAI均低于IPC组和GCS组(P<0.05),IPC组全血高切黏度、全血低切黏度、EAI低于GCS组(P<0.05)。术后3 d,3组下肢DVT发生率比较,差异无统计学意义(P>0.05);术后7 d,IPC+GCS组下肢DVT发生率低于IPC组和GCS组(P<0.05),IPC组和GCS组的下肢DVT发生率比较,差异无统计学意义(P>0.05)。结论:IPC与GCS 联合应用较单独应用IPC或GCS更能有效改善颅脑损伤病人术后凝血功能,提高下肢静脉血液流动性,降低下肢血液黏稠度,减少下肢DVT的发生,有利于病人预后。
关键词 物理预防;颅脑损伤;凝血功能;下肢深静脉血栓;预后
doi:10.12102/j.issn.2095-8668.2024.11.024
颅脑损伤是由于外力作用引起的颅骨和脑组织的结构和功能损伤,手术干预在重度颅脑损伤病人的救治中发挥着重要作用,但术后凝血功能紊乱、加之病人长时间卧床休息、活动受限以及机体炎症反应等因素,极易导致深静脉血栓(deep vein thrombosis,DVT)的形成[1]。血栓形成后,很难自行消退且大部分会向深静脉近端移动,引发慢性血管疾病,影响病人的预后,而一旦发生血栓脱落导致肺栓塞,将危及病人生命安全[2-3]。研究发现,颅脑损伤病人下肢DVT的发生率高达30%[4]。由于DVT的症状和体征通常非特异性,且神经外科病人多意识不清,处于昏迷状态,无法自述下肢不适,故不能早期发现并及时干预。药物预防虽然能降低下肢DVT的发生率,但颅脑损伤病人术后颅内出血风险较高,应用药物抗凝会增加出血风险[5-7]。因此,探索有效的物理预防方法对于减少颅脑损伤病人下肢DVT的发生,改善病人术后预后具有重要意义。间歇充气加压(intermittent pneumatic compression,IPC)和逐级加压弹力袜(graduated compression stockings,GCS)是两种常见的DVT物理预防方法。IPC通过周期性充气和放气来促进下肢血液循环,而GCS则通过提供外部压力来降低下肢DVT形成的风险[8-9]。然而,关于IPC和GCS在颅脑损伤病人中的应用研究较少,故本研究将颅脑损伤病人进行随机分组,分别采用IPC、GCS及IPC+GCS进行围术期物理预防,并观察不同物理预防方法对颅脑损伤病人术后凝血功能、下肢DVT形成和预后的影响。
1 对象与方法
1.1 研究对象
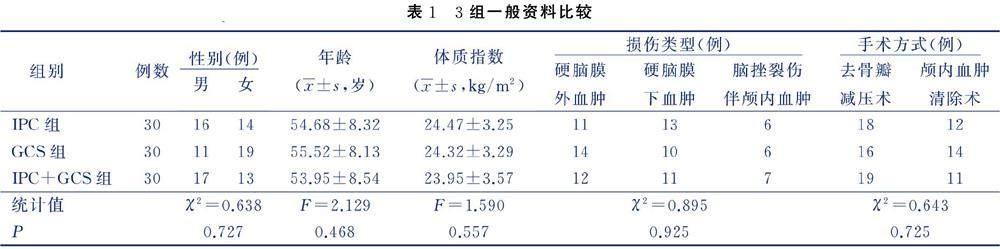
选取2021年12月—2022年12月我院收治的90例颅脑损伤病人,随机分为IPC组、GCS组和IPC+GCS组,各30例。纳入标准:1)明确有颅脑外伤史;2)经CT确诊并行手术治疗;3)进组前经超声检测无下肢DVT。排除标准:1)存在血液系统疾病;2)存在凝血功能障碍;3)进组前服用过抗栓药物;4)既往有DVT病史;5)存在重度肝肾功能不全。本研究经医学伦理委员会审查同意,伦理批号为RA-2024-283,病人及家属均签署知情同意书。
1.2 方法
1.2.1 IPC组
病人取平卧位,将压力套筒套于双下肢(包括大腿、小腿和足),将套筒气管连接压力泵,接通电源,调节压力范围30~60 mmHg。IPC将由足踝至大腿,自下而上充气加压,到达额定压力后开始放气,如此循环进行。入院当日便开始使用IPC,每日3次,分别于上午、下午、晚睡前各1次,每次1 h。手术当天从麻醉开始至麻醉清醒全程使用。术后每天坚持使用4~6 h。
1.2.2 GCS组
病人取平卧位,测量其小腿最细处和最粗处的周径,选取相应规格的GCS为病人正确穿戴,以保证足踝处压力最大,沿小腿自下而上压力逐渐减小。入院当日便开始24 h(包括术中)穿戴GCS。
1.2.3 IPC+GCS组
病人入院后,每日除使用IPC的时间外,其余时间均穿戴GCS。手术当天从麻醉开始至麻醉清醒全程穿戴GCS的基础上加用IPC。
1.3 观察指标
1)凝血功能指标:3组病人分别于术前24 h和术后24 h、第7天时,于空腹状态下抽取外周血。采用凝固法测定凝血酶原时间(prothrombin time,PT)、活化部分凝血活酶时间(activated partial thromboplastin time,APTT)、纤维蛋白原(fibrinogen,FIB)水平,采用免疫比浊法测定D-二聚体(D-dimer,D-D)水平。2)下肢股静脉管径和血液流速:于术前24 h和术后12 h、24 h时,利用彩色多普勒超声技术检测下肢股静脉管径和血液流速。3)血液流变学指标:于术前24 h和术后24 h时,采用全自动血液黏度分析仪,检测全血高切黏度、全血低切黏度和红细胞聚集指数(erythrocyte aggregation index,EAI)。4)下肢DVT发生率:于术后第3天、第7天时,行下肢静脉彩超检查确认是否发生下肢DVT。
1.4 统计学方法
采用SPSS 23.0软件进行统计分析,符合正态分布的定量资料以均数±标准差(x±s)表示,行t检验或方差分析;定性资料采用例数、百分比(%)表示,行χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 3组一般资料比较(见表1)
2.2 3组凝血功能指标比较
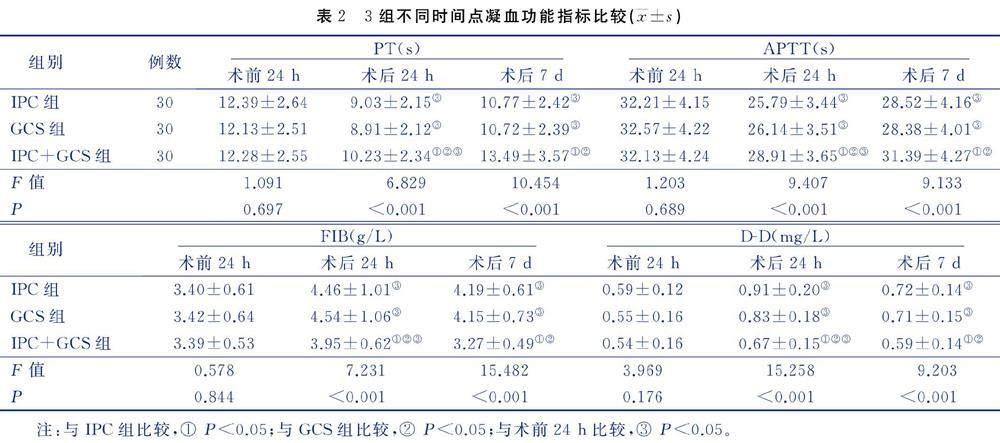
组间比较,术前24 h 3组PT、APTT、FIB和D-D水平比较,差异无统计学意义(P>0.05);术后24 h、7 d时,IPC+GCS组PT、APTT水平高于IPC组和GCS组(P<0.05),FIB、D-D水平低于IPC组和GCS组(P<0.05),IPC组和GCS组比较,差异无统计学意义(P>0.05)。组内比较,术后24 h3组PT、APTT水平均低于术前24 h(P<0.05),FIB、D-D水平均高于术前24 h(P<0.05);术后7 d时,IPC组和GCS组PT、APTT水平仍低于术前24 h(P<0.05),FIB、D-D水平仍高于术前24 h(P<0.05),而IPC+GCS组PT、APTT、FIB、D-D水平与术前24 h比较,差异无统计学意义(P>0.05)。见表2。
2.3 3组下肢股静脉管径和血液流速比较
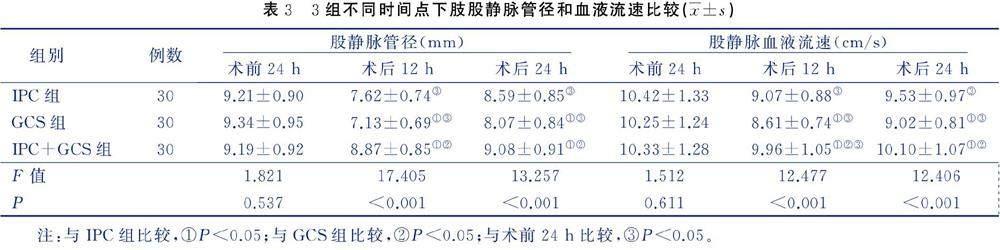
组间比较,术前24 h 3组下肢股静脉管径和血液流速比较,差异无统计学意义(P>0.05);术后12 h、24 h时,IPC+GCS组下肢股静脉管径和血液流速大于IPC组和GCS组(P<0.05),IPC组下肢股静脉管径和血液流速大于GCS组(P<0.05)。组内比较,术后12 h时,IPC组和GCS组下肢股静脉管径和血液流速均小于术前24 h(P<0.05),IPC+GCS组下肢股静脉管径和血液流速与术前24 h比较,差异无统计学意义(P>0.05);术后24 h时,IPC组和GCS组下肢股静脉管径和血液流速仍小于术前24 h(P<0.05),IPC+GCS组下肢股静脉管径和血液流速与术前24 h比较,差异无统计学意义(P>0.05)。见表3。
2.4 血液流变学指标比较
组间比较,术前24 h 3组全血高切黏度、全血低切黏度、EAI比较,差异无统计学意义(P>0.05);术后24 h时,IPC+GCS组全血高切黏度、全血低切黏度、EAI均低于IPC组和GCS组(P<0.05),IPC组全血高切黏度、全血低切黏度、EAI低于GCS组(P<0.05)。组内比较,术后24 h时3组全血高切黏度、全血低切黏度、EAI均低于术前24 h(P<0.05)。见表4。
2.5 3组下肢DVT发生率比较
术后3 d,3组下肢DVT发生率比较,差异无统计学意义(P>0.05);术后7 d,IPC+GCS组下肢DVT发生率低于IPC组和GCS组(P<0.05),IPC组和GCS组比较,差异无统计学意义(P>0.05)。见表5。
3 讨论
静脉壁受损、血液高凝状态和血液流速缓慢是DVT形成的三大危险因素[10]。研究表明,颅脑损伤后24 h内,90%以上的病人凝血功能处于正常状态,但随着时间推移,病人受损的脑组织将诱导机体产生大量的反应蛋白,引起机体炎症反应,并释放大量炎症介质,触发凝血级联反应,激活凝血酶并加速纤维蛋白凝块的形成[11-12]。尽管手术治疗可以有效减轻颅脑损伤病人的症状和提高生存率,但手术过程中全身麻醉以及手术的有创操作,会造成血管内皮受损,内皮下胶原暴露,血小板会被激活,其黏附、释放、聚集等功能增强,形成血栓,并吸引脂肪沉积在内皮下,使局部血管变窄[13-14]。另外,由于病人长时间卧床,肌肉活动减少,肌肉泵的挤压作用减弱,静脉回流速度减慢,加上心脏泵血功能下降,也会增加血栓形成的风险[15]。本研究结果显示,与术前24 h比较,术后24 h 3组PT、APTT缩短,FIB和D-D升高,表明病人处于高凝血功能状态,这可能与全身麻醉、手术创伤激活机体应激反应有关。术后7 d时,IPC组和GCS组的凝血功能指标虽有所改善,但与术前24 h比较仍存在明显差异,IPC+GCS组PT、APTT、FIB和D-D均恢复至术前24 h水平;另外,组间比较,术后24 h、7 d时,IPC+GCS组PT、APTT水平高于IPC组和GCS组,FIB、D-D水平低于IPC组和GCS组,说明IPC和GCS联合应用能有效改善颅脑损伤病人术后凝血功能。3组下肢DVT发生率比较发现,术后7 d,IPC+GCS组下肢DVT发生率明显低于IPC组和GCS组,说明IPC和GCS联合应用预防术后DVT形成的效果最佳。病人穿戴GCS为双下肢施加压力,从足踝处沿小腿,自下而上逐级减压,可促进血液回流,降低血液淤滞的风险。IPC也是为双下肢施加压力,不同的是压力套筒可调节压力范围,并通过循环的充气和放气,模拟人体肌肉泵的作用,增加血流剪切力来促进内皮细胞的正常功能,从而预防下肢DVT形成。朱梦春等[16]研究发现,IPC与GCS联合应用能有效改善人工关节置换术后的凝血功能,降低DVT的发生率,表明了IPC和GCS联合应用预防DVT的有效性。
颅脑手术病人在全身麻醉状态下,周身静脉扩张导致血管内血液流速减慢,同时麻醉作用使肌肉失去收缩功能,无法对静脉进行挤压作用,尤其以下肢为甚,加之病人长时间卧床休息,下肢肌肉处于松弛状态,致使血流滞缓诱发下肢DVT形成[17-18]。本研究术后12、24 h时,IPC+GCS组下肢股静脉管径和血液流速大于IPC组和GCS组,IPC组下肢股静脉管径和血液流速大于GCS组,说明IPC和GCS联合应用能有效提高下肢静脉血流速度,且单独使用时IPC的效果优于GCS。这可能是因为GCS对下肢施加的是固定压力,而IPC可以调节压力范围,并且通过循环充气和放气,模拟了人体运动时的肌肉状态,更有利于血液的回流,预防股静脉狭窄,IPC与GCS联合使用发挥协同增效作用。唐正科等[19]研究发现,相比GCS,采用IPC预防直肠癌病人术后下肢DVT的效果更明显。翟娟娟等[20]在一项关于不同物理预防措施对妇科肿瘤病人术后DVT的影响研究中指出,联合组股静脉管径和血液流速大于IPC组和GCS组,与本研究结果一致。另外,本研究还发现,术后24 h时,IPC+GCS组全血高切黏度、全血低切黏度、EAI均低于IPC组和GCS组,IPC组全血高切黏度、全血低切黏度、EAI低于GCS组,进一步证实了IPC和GCS联合应用协同增效的作用,GCS通过对双下肢施加压力,促进血液回流,IPC模拟下肢运动,提高血流速度,联合应用利用机械性原理提升血管弹性的同时减少下肢静脉血流的滞留,降低下肢血液黏稠度,从而更有效地预防下肢DVT形成。
综上所述,围术期IPC和GCS联合应用对颅脑损伤病人的术后凝血功能和下肢DVT形成具有积极影响,有利于病人预后。
参考文献:
[1] HARGROVE K L,BARTHOL C A,ALLEN S,et al.Surveillance ultrasound in the neuro intensive care unit:time to deep vein thrombosis diagnosis[J].Neurocritical Care,2019,30(3):645-651.
[2] 蔡明建,王虎,尚昆,等.下肢骨折患者住院期间下肢深静脉血栓形成位置及与肺栓塞关系的研究[J].中华创伤骨科杂志,2021,23(7):592-596.
[3] 陆威,徐昱,邓广均,等.CT静脉造影下肢深静脉血栓密度与急性肺栓塞的相关性研究[J].临床肺科杂志,2022,27(9):1362-1366.
[4] 李倩,靖倩,尚无怡.创伤性颅脑损伤患者下肢静脉血栓发生现状及相关因素分析[J].中国急救复苏与灾害医学杂志,2020,15(3):295-298.
[5] 杨中鑫,刘海波,赵天全,等.重型颅脑损伤患者术后VTE药物预防时间对下肢深静脉血栓形成的影响[J].中华神经医学杂志,2022,21(10):1026-1029.
[6] 黄月明,段继新,刘劲芳,等.颅脑损伤后预防性抗凝治疗的临床意义[J].中华神经外科疾病研究杂志,2018,17(5):475-477.
[7] 别鹏飞,郭加雨,赵艳斌,等.早期药物抗凝预防创伤性脑损伤术后患者静脉血栓栓塞的疗效观察[J].临床神经外科杂志,2022,19(6):699-702.
[8] LOBASTOV K,SAUTINA E,ALENCHEVA E,et al.Intermittent pneumatic compression in addition to standard prophylaxis of postoperative venous thromboembolism in extremely high-risk patients (IPC SUPER):a randomized controlled trial[J].Annals of Surgery,2021,274(1):63-69.
[9] 刘飞,司龙妹,张佩英,等.成人手术患者使用弹力袜预防下肢深静脉血栓的证据总结[J].中华现代护理杂志,2020,26(31):4352-4358.
[10] 孙雪娟,童孜蓉.创伤性颅内出血病人并发深静脉血栓形成的危险因素[J].中国临床神经外科杂志,2019,24(10):592-594.
[11] 甄志勇,郭丽娟,薛增珍,等.重症颅脑损伤病人炎症反应与凝血机制特点分析[J].中西医结合心脑血管病杂志,2020,18(18):3100-3104.
[12] 钟宝.颅脑损伤患者深静脉血栓形成的危险因素分析及预防措施[J].血栓与止血学,2019,25(2):194-196.
[13] 韩志国,贾衍杰,张良,等.全身麻醉与椎管内麻醉对骨科手术患者深静脉血栓形成影响的比较[J].血栓与止血学,2020,26(1):78-79.
[14] 孙健平,王鹏飞,薛汉中,等.多发伤患者围手术期深静脉血栓形成的发生及危险因素[J].中华创伤骨科杂志,2019,21(1):39-43.
[15] 李军,李强,杨鑫.创伤性颅内出血病人并发深静脉血栓形成的危险因素[J].血栓与止血学,2020,26(5):784-785.
[16] 朱梦春,杨玉金,王苹,等.间歇充气加压装置治疗时长对关节置换术后深静脉血栓形成的预防效果[J].护理研究,2020,34(2):329-332.
[17] 贾姗,薛婷.间歇性充气加压用于预防重度颅脑损伤患者下肢深静脉血栓形成的应用效果[J].血栓与止血学,2022,28(3):1043-1044.
[18] LI J H,REN X Z,ZHU X L,et al.Clinical predictive factors of lower extremity deep vein thrombosis in relative high-risk patients after neurosurgery:a retrospective study[J].Disease Markers,2020,2020:5820749.
[19] 唐正科,王志化,张小伟.间歇式充气加压预防直肠癌术后下肢深静脉血栓形成的效果[J].血栓与止血学,2019,25(2):274-275.
[20] 翟娟娟,戴靖华,吴春梅,等.术中不同物理干预预防对妇科肿瘤患者术后下肢深静脉血栓发生的影响[J].中华现代护理杂志,2022,28(11):1499-1503.
(收稿日期:2023-06-12;修回日期:2024-05-10)
(本文编辑薛佳)
