风险管理联合营养支持对重型颅脑损伤患者的作用评价
2024-06-21张蔚戎捷骊
张蔚 戎捷骊

【摘要】 目的 研究风险管理联合营养支持对重症颅脑损伤患者的作用。方法 纳入2019年3月—2022年6月海安市人民医院收治的100例重症颅脑损伤患者为研究对象,随机分为对照组和观察组,各50例。对照组给予颅脑损伤常规治疗及护理干预,观察组在对照组基础上给予风险管理联合营养支持,均干预至出院。比较2组干预前后美国国立卫生研究院卒中量表(National Institute of health stroke scale,NIHSS)评分、出院时Fugl-Meyer运动功能评估量表(Fugl-Meyer assessment scale,FMAS)评分、营养状况[血清中白蛋白(albumin,ALB)、血清总蛋白(total protein,TP)、前清蛋白(prealbumin,PA)水平]、不良事件发生情况。结果 干预后,观察组NIHSS评分、不良事件发生率均低于对照组,观察组血清ALB、TP与PA水平高于对照组,观察组FMAS评分高于对照组,差异有统计学意义(P<0.05)。结论 风险管理联合营养支持有助于提高重型颅脑损伤患者的神经功能和运动功能的恢复效果,改善患者营养状态,降低住院期间不良事件发生率,值得借鉴。
【关键词】 风险管理;营养干预;颅脑损伤
文章编号:1672-1721(2024)16-0121-03 文献标志码:A 中国图书分类号:R651.1
重症颅脑损伤是暴力直接或间接作用于头部而引起的颅脑组织损伤,多为交通事故、高空坠落、自然灾害等意外所致脑部创伤。重症颅脑损伤患者多病情危重,若不能得到有效救治,将危及生命[1]。重型颅脑损伤患者临床救治以紧急抢救、纠正休克、手术清创及抗感染为主要原则,并开展有效的临床护理,以改善患者预后。重症颅脑损伤患者病情复杂,常伴意识障碍、精神异常、躁动等症状,住院期间需长期留置气管插管、静脉导管、导尿管、胃管等[2],存在更高的护理风险,给临床护理工作带来巨大挑战。患者受伤后一段时间内意识丧失,而机体在应激反应下处于高速代谢状态,若得不到及时营养补充,极易导致患者出现抵抗力差、营养障碍、感染甚至死亡等。因此,加强重症颅脑损伤患者的风险管理和营养干预至关重要。鉴于此,本研究探讨风险管理联合营养支持对重型颅脑损伤患者的作用,为提高此类患者临床护理干预效果提供参考,报告如下。
1 资料与方法
1.1 一般资料
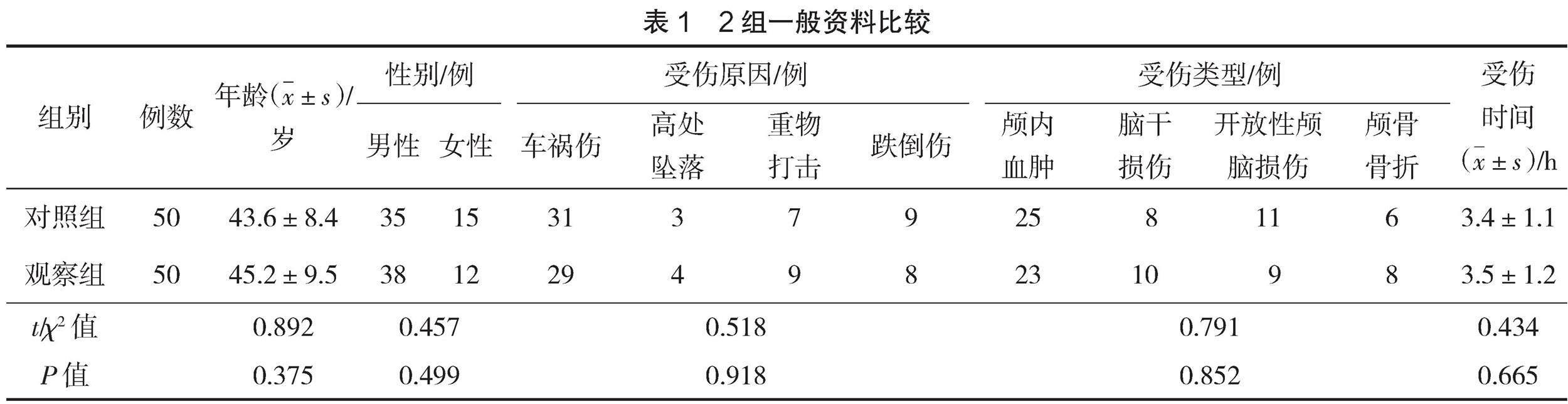
纳入海安市人民医院2019年3月—2022年6月间收治的100例重型颅脑损伤患者为本次研究对象,随机分为对照组和观察组,各50例。2组基线资料比较,差异无统计学意义(P>0.05),见表1。
纳入标准:经CT或MRI检查确诊为重型颅脑损伤;年龄≥18岁;家属签署知情同意书;无合并严重心脏、肝、肾等脏器疾病者;入院格拉斯哥昏迷评分(Glasgow coma scale,GCS)[3]3~8分者。
排除标准:其他原因所致的昏迷者;既往有严重的消化系统疾病,代谢功能异常者;有精神病史者;临床资料不全者;依从性差,无法配合完成研究者。
1.2 方法
对照组给予传统颅脑损伤急救护理。入院当天,护理人员准备急救药品与物品并配合急救,建立静脉通道,完成术前各项检查及手术清创等。抢救成功后,评估患者损伤情况,密切监测患者生命体征,对家属进行健康宣教。病情稳定后给予引流管护理、体位护理等,遵医嘱用药和加强保护性约束措施。病情稳定后给予阶段性运动指导和功能锻炼。患者饮食以鼻饲法由流质到半流质逐步过渡,饮食结构以口头建议为主,由家属自行烹制及处理。干预至患者出院。患者出院后1个月内每周电话随访1次。
观察组在对照组基础上给予风险管理联合营养支持干预。(1)成立干预小组。成立由神经外科医护人员组成的风险管理与营养支持小组。护士长任组长,负责监督病区安全护理工作,明确小组成员职责和任务,定期对护理过程中的薄弱环节进行监测、分析,收集潜在和现存的相关风险问题。小组成员集中学习脑损伤病理与生理、营养支持等相关知识。小组成员在风险管理基础上结合颅脑损伤病情进展特点,制定并论证通过各阶段不同侧重点的标准化干预流程。(2)风险管理。预防皮肤损伤,清创术后3 d内给予患者定时翻身拍背,2 h/次;给予透明贴、翻身枕等工具,保护好患者受压部位;使用约束带时,先用保护垫或棉垫包裹患者腕部或踝部,注意约束带松紧适宜,避免局部组织长期受压。预防跌倒,遵医嘱给予躁动患者适量镇静药,给予适当约束,以预防跌倒、坠床的发生。管道安全管理,密切观察患者各路管道,确保各接头衔接紧密;静脉留置针用辅料覆盖后,再用自粘性弹性绷带保护;尿管妥善固定于大腿内侧,集
尿袋采用挂钩固定于床边,避免使用别针进行固定,防止患者翻身时过度牵拉而导致尿管脱落;使用常规方法固定胃管,使用细绳缠绕胃管1圈并打结固定于脑后枕部,定时测量并记录胃管的深度。预防感染,保持病房空气流通,预防呼吸道感染,必要时遵医嘱给予抗生素治疗。(3)营养支持。待病情平稳后,若患者进食不佳,可用肠内营养粉调和成糊状,分次进食。可利用配制好的鼻饲营养液,也可以鼻饲适量新鲜无渣的鱼汤、果汁、鲜牛奶等。确保营养均衡,以清淡饮食,易消化、易吸收的食物为主,鼻饲适量水。食材宜选用酸奶、蛋清、瘦肉、鱼类等低脂肪含量食物,增加一定比例的蔬菜、瓜果、香茹、木耳等富含维生素、纤维素的食物。营养干预时,需根据个体差异核算所需营养,以持续泵入的方式滴入(大于10 h),从小剂量(500 mL/d)开始。第1天、第2天用半量,若患者无不良反应则逐步增加至全量,2~3 d后均过渡到目标量105~126 kJ/(kg·d)。注意保持患者口腔清洁,注意患者自身消化功能变化,预防误吸。(4)加强风险监控。建立质量控制体系,组长定期检查各项制度的落实情况,及时反馈和解决存在的问题。
1.3 观察指标
(1)神经功能缺损状况。利用NIHSS[4]评估2组干预前(入院时)、干预后(出院时)神经功能缺损情况。量表总评分0~42分,得分越高则患者神经功能受损越严重。(2)运动功能。利用FMAS[5]评测患者干预后的肢体运动功能。量表总评分0~100分,得分越高表明患者运动功能恢复越好。(3)营养状况。对2组干预前后静脉血清中ALB、TP、PA进行检测分析,评价营养状况。(4)不良事件发生。记录2组患者住院期间发生压疮、跌倒、管路滑脱、死亡等不良事件发生情况。
1.4 数据处理
利用SPSS 25.0统计学软件进行数据的处理,计量资料以x±s表示,行t检验;计数资料以百分比表示,行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 神经功能缺损状况
干预前,2组NIHSS评分比较,差异无统计学意义(P>0.05);干预后,2组NIHSS评分均低于干预前,且
观察组低于对照组,差异有统计学意义(P<0.05),见表2。
2.2 营养状况
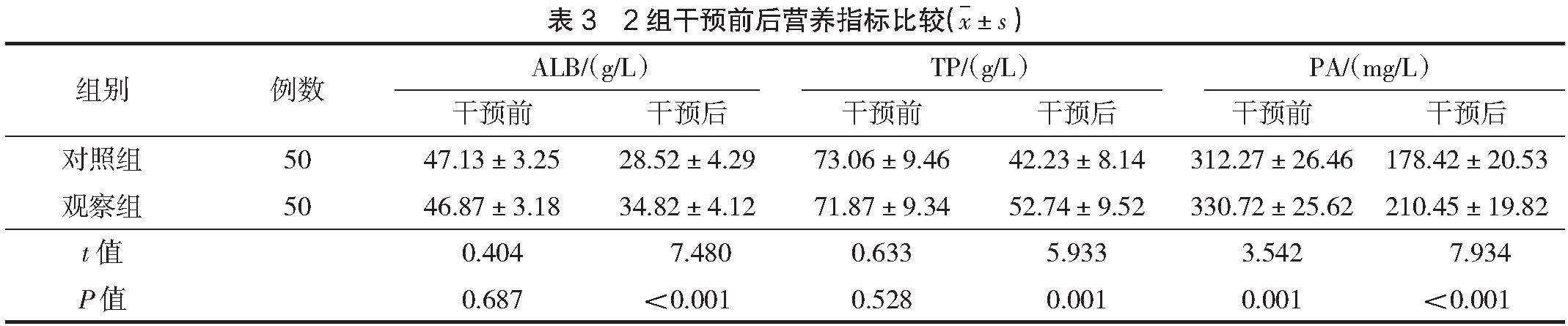
干预前,2组血清ALB、TP、PA水平比较,差异无统计学意义(P>0.05);干预后,对照组血清ALB、TP、PA水平均低于观察组,差异有统计学意义(P<0.05),见表3。
2.3 不良事件发生
住院期间观察组总不良事件发生率低于对照组,差异有统计学意义(P<0.05),见表4。
2.4 运动功能FMAS评分
出院时,观察组运动功能FMAS评分为(87.45±8.79)分,高于对照组的(82.31±9.26)分,差异有统计学意义(t=3.401,P<0.05)。
3 讨论
重型颅脑损伤患者颅内神经由于脑部突遭外伤而受损,参与吞咽运动的脑神经难免存在一定损伤,引发吞咽障碍等并发症。多数重型颅脑损伤患者意识不清、病情危重,在治疗过程中可能发生压疮、跌倒甚至死亡等不良事件。吞咽障碍给患者经口营养支持带来不小的困难,增加了误吸和呼吸机肺炎的风险,直接影响救治效果,甚至导致患者死亡。护理风险管理是识别、评估现有和潜在的风险问题,系统地控制或消灭护理过程中的风险事件,保障患者及医院安全的科学管理方法[6]。营养支持是根据营养学原理,通过肠内、肠外等干预途径,为不能正常进食或进食不足的患者补充或提供维持人体必需营养元素的方法。将护理风险管理联合营养支持用于重型颅脑损伤康复护理中有十分重要的临床意义。
本研究结果表明,在常规急救治疗基础上增加风险管理联合营养支持,有助于提高患者的神经功能及运动功能恢复效果,降低住院不良事件发生率,与辜茜娟等[7]研究结果接近。究其原因,本研究利用风险管理模式规范医护人员操作,将风险管理贯穿在临床操作、处置、护理配合抢救等各环节和过程中,对患者进行预防皮肤损伤、预防跌倒、管道管理及预防感染等质控,从根本上减少了患者院内不良事件的发生,有效保障了治疗质量,使患者最大程度获益,进而提高患者干预后神经功能及运动功能。
本研究还发现,增加风险管理联合营养支持有助于抑制重症脑损伤患者体内血清ALB、TP、PA等营养指标水平的降低,与朱丽丽等[8]研究结果相似。血清中ALB、TP在能量代谢、物质传输、维持血液渗透压等环节起着重要作用[9]。血清PA是由肝细胞合成的负性急性血清蛋白质,急性感染时血清PA水平迅速降低,因此血清PA是体内蛋白更新转换的良好指标[10]。ALB、
TP、PA是评价营养状况和监测营养支持效果的重要指标之一。脑外伤多为意外突发事件,即便抢救及时,患者仍需在一段时间内卧床调养。饮食方式改变、运动受限、心理应激等均会影响患者营养摄入,打破机体营养消耗和能量摄入的代谢平衡,很难避免机体各项营养指标下降,而营养干预为最大程度地保障患者能量供应及机体恢复提供了基础。本研究中,利用营养均衡理论,根据患者个体差异核算所需的营养,采取循序渐进的营养支持,既不增加患者胃肠负担,又能增进营养供给效果。研究表明,营养支持对于危重症患者避免胃肠道功能失调、改善营养状况、维持肠黏膜屏障功能、避免肠道菌群移位、防止肠源性感染等有重要作用[11]。值得注意的是,将风险管理贯穿于营养干预过程中,密切观察患者营养供给过程及效果,可有效避免营养干预造成的患者误吸、胃肠不适等问题,提高营养吸收效果。风险管理联合营养干预可有效保障重症脑损伤患者的能量供应,抑制患者血清ALB、TP、PA等营养指标水平的降低。
综上所述,风险管理联合营养干预可有助于减少重型脑外伤患者院内不良事件发生率,改善患者营养状况,促进患者神经功能和运动功能的恢复,值得借鉴。
参考文献
[1] 王亮.预见性风险管理的临床护理路径在颅脑损伤清创术中的应用[J].山东医学高等专科学校学报,2021,43(6):471-472.
[2] 黄晓璐.临床护理路径在ICU重症颅脑损伤患者中的应用价值[J].基层医学论坛,2019,23(6):772-773.
[3] 解旭鹏,毋江,王甲光,等.入院时CT检查出血量、格拉斯哥昏迷评分情况对高血压性脑出血不同治疗方法治疗效果的影响研究[J].实用医学影像杂志,2017,18(3):243-245.
[4] 姜秀菊.系统细节护理干预在预防脑外科重型颅脑损伤昏迷患者鼻饲并发症中的应用[J].中华现代护理杂志,2014,49(14):1691-1693.
[5] 卢寨瑶.Fugl-Meyer量表在脑卒中康复评定中的应用分析[J].临床医药文献电子杂志,2016,3(11):2032,2034.
[6] 方萍,王玲,张蔚,等.护理风险管理防控精神科封闭病房医院感染的效果[J].护理学杂志,2021,36(16):77-80.
[7] 辜茜娟,胡小梅,卢致辉.临床护理路径在ICU重症颅脑损伤患者护理中的应用分析[J].基层医学论坛,2018,22(35):5059-5060.
[8] 朱丽丽,蔡金峃.体位指导联合肠内营养干预在颅脑损伤患者中的应用效果及对营养状态的影响研究[J].山西医药杂志,2022,51(9):1071-1073.
[9] 高芸,吴萍,李莹杰,等.EICU重症患者血清PCT、CRP及PA的变化及临床意义[J].同济大学学报(医学版),2016,37(6):78-81.
[10] 李素芬,陆祖娥,易华,等.观察前白蛋白在危重症患者营养支持和临床结局中的作用[J].临床医药文献杂志(电子版),2015,2(21):4296-4297.
[11] 冯鑫利,金鑫,陈向红,等.早期鼻饲肠内营养支持联合高压氧治疗重症卒中患者[J].内科理论与实践,2020,15(6):414-419.
