有氧运动对2型糖尿病患者血糖及睡眠状况的影响观察
2024-06-19李钰馨刘凤彬孙灵
李钰馨 刘凤彬 孙灵


摘要 目的:分析有氧运动对2型糖尿病(T2DM)患者血糖及睡眠质量的影响。方法:选取2023年1—9月福建中医药大学附属人民医院收治的T2DM患者90例作为研究对象,按照随机数字法随机分为观察组和对照组,每组45例。2组均接受常规治疗,观察组同步开展为期12周的有氧运动。比较2组干预后血糖、血脂水平及睡眠质量,其中睡眠质量采用匹兹堡睡眠质量指数(PSQI)评价。结果:观察组干预后空腹血糖、糖化血红蛋白、稳态模型胰岛素抵抗指数低于对照组( P <0.05),血清总胆固醇、三酰甘油、低密度脂蛋白胆固醇也显著较低( P <0.05)。干预后,观察组PSQI显著低于对照组( P <0.05)。结论:有氧运动可改善T2DM患者糖脂代谢紊乱,提升血糖控制效果,减轻睡眠障碍。
关键词 2型糖尿病;有氧运动;血糖;血脂;睡眠障碍
Effect of Aerobic Exercise on Blood Glucose and Sleep in Patients with Type 2 Diabetes Mellitus LI Yuxin,LIU Fengbin,SUN Ling
(Affiliated People′s Hospital of Fujian University of Chinese Medicine,Fuzhou 350000,China)
Abstract Objective: To analyze the effect of aerobic exercise on blood sugar and sleep quality in patients with type 2 diabetes mellitus(T2DM). Methods: A total of 90 patients with T2DM were enrolled,randomly divided into the study group( n =45) and control group( n =45).Both groups received routine treatment,while the study group underwent 12 weeks of aerobic exercise simultaneously.The two groups′ blood glucose,blood lipids,and sleep quality were compared,and the sleep quality was evaluated using the Pittsburgh Sleep Quality Index(PSQI). Results: After the intervention,the fasting plasma glucose hemoglobin A1c and HOMA-IR of the study group were lower than those of the control group( P <0.05),serum total cholesterol,triglycerides,and low-density lipoprotein cholesterol were significantly lower( P <0.05).After the intervention,the PSQI of the study group was significantly lower than that of the control group( P <0.05). Conclusion: Aerobic exercise can improve glucose and lipid metabolism disorders and alleviate sleep disorders in patients with T2DM.
Keywords Type 2 diabetes mellitus; Aerobic exercise; Blood sugar; Blood lipids; Sleep disorder
中图分类号:R473.5 文献标识码:A doi: 10.3969/j.issn.2095-7130.2024.03.011
国际糖尿病联盟发布的数据显示,2019年全球成年糖尿病患病人数达到4.63亿,患病率9.3%,预计2045年可达到7亿人,患病率上升至10.7%[1]。糖尿病可导致多种大血管与微血管并发症,造成了沉重的疾病负担。2型糖尿病(Type 2 Diabetes Mellitus,T2DM)是糖尿病的主要类型,占比超过90%[2]。睡眠障碍是T2DM患者常见并发症之一。研究显示,超过90%的T2DM患者至少存在一种睡眠问题,睡眠障碍可与糖代谢异常相互影响,存在睡眠障碍者发生T2DM的风险上升[3]。长期将血糖控制在目标水平是减少糖尿病并发症的关键。运动疗法是国际糖尿病联盟提出的“六驾马车”之一。合理的运动疗法可提升T2DM患者血糖控制效果,降低体质量,改善身体成分,减轻胰岛素抵抗,提升生命质量[4]。运动疗法对不同类型人群睡眠的改善作用也得到了广泛证实[5]。本研究拟通过临床对照设计,探讨低强度有氧运动对T2DM患者血糖及睡眠状况的影响,现报道如下。
1 资料与方法
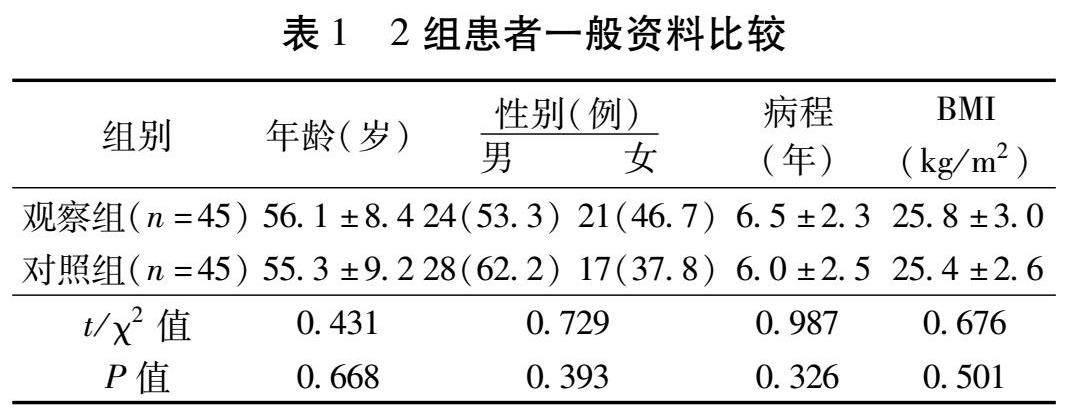
1.1 一般资料 选取2023年1—9月福建中医药大学附属人民医院收治的T2DM患者90例作为研究对象,按照随机数字法随机分为观察组和对照组,每组45例。一般资料经统计学分析,差异无统计学意义( P >0.05),具有可比性。见表1。本研究经我院医学伦理委员会审批通过。
1.2 纳入标准 1)符合中华医学会糖尿病学分会提出的T2DM诊断标准[6],病程≥6个月:2)年龄 35~79岁;3)有一定活动能力,但既往未有规律运动;4)近3个月不存在明显的体质量变化;5)对药物治疗、非药物治疗具备良好的依从性;6)对干预方案知情同意,并签署知情同意书。
1.3 排除标准 1)合并严重器质性疾病或严重糖尿病并发症;2)合并恶性肿瘤、严重骨质疏松;3)合并精神疾病或认知障碍;4)存在明显的运动障碍或禁忌证。
1.4 治疗方法 2组患者均接受常规药物治疗,由内分泌科医师依据患者病情特征、对药物治疗反应、经济情况等因素提供适宜的药物治疗方案,并提供用药指导与药物治疗相关健康宣教,保障正确用药,提升药物治疗依从性。指导患者开展低碳水化合物饮食,依据基础代谢量、每日活动量、体质量估算每日热量,设计食谱,合理分配三大营养物质比例,控制三餐摄入比例;发放食用油、盐称量工具,严格控制脂肪、食盐摄入。
观察组同步开展有氧运动,为期12周。有氧运动方案参考2020年版《中国2型糖尿病防治指南》[6]及2022年版《中国居民膳食指南》[7]相关内容设计,成人每日累计活动量总量应达到6 000步,前期调查受试者每日活动量不足3 000步,剩余步数以健步走形式完成,分为准备活动、健步走、放松活动3个部分。1)准备活动:包括头颈运动、肩关节运动、上肢运动、腰腹运动、弓步压腿、仆步压腿、膝关节运动、脚腕与手腕运动8个动作,每个动作4个8拍,5~10 min完成。2)健步走:运动场地选择室外(恶劣天气可改为室内),以公园、学校操场、绿道等空气畅通、安静环境的场所为宜。动作要求:步行时昂首挺胸、目视前方、肘关节自然伸直、以肩带动前后摆臂;足部着地时,重心前移,从足跟过渡至前脚掌;强调主动发力,充分调动腿部大肌肉群。运动时间:晚饭后1 h为宜,可依据自身情况调整。速度:100~130步/min。强度:依据“Jungmann”公式,<60岁者心率不超过180-年龄;≥60岁者心率不超过170-年龄,运动时呼吸、心跳加快,运动后略感疲劳、第2天可恢复为宜。运动时呼吸方法:三步一呼、三步一吸。运动时间:1次/d,30~40 min/次。运动监测:每日晚上10点在微信群进行6 000步活动打卡,由专人负责记录。注意事项:运动时备糖果,以预防低血糖;穿着宽松、舒适的衣物;出现不适立即停止运动,并与课题组联系。3)放松运动:健步走后进行5~10 min/次的放松运动,包括颈部放松、背部放松、腰部放松、大腿前侧放松、大腿后侧放松与小腿放松6个动作。
1.5 观察指标 血糖及胰岛素抵抗:干预前后采集空腹静脉血,检测空腹血糖(Fasting Plasma Glucose,FPG)、糖化血红蛋白(Hemoglobin A1c,HbA1c)及胰岛素水平,计算稳态模型胰岛素抵抗指数(Homeostasis Model of Assessment for Insulin Resistance Index,HOMA-IR)。血脂水平:血清总胆固醇(Total Cholesterol,CHOL)、三酰甘油(Triglyceride,TG)、低密度脂蛋白胆固醇(Low-Density Lipoprotein Cholesterol,LDL-C)。睡眠质量:采用匹兹堡睡眠质量指数(Pittsburgh Sleep Quality Index,PSQI)评价。PSQI总分0~21分,评分高提示睡眠质量越差,≥7分认为存在睡眠障碍。PSQI的Cronbach′s α系数为0.84[8]。
1.6 统计学方法 采用SPSS 26.0统计软件进行数据分析,计量数据用均数±标准差( ±s )表示,采用 t 检验;计数资料用百分率(%)表示,采用χ2检验,以 P <0.05为差异有统计学意义。
2 结果
2.1 2组患者血糖控制情况比较 2组患者PFG、HbA1c及HOMA-IR干预前比较,差异无统计学( P >0.05)。12周后观察组PFG、HbA1c及HOMA-IR均有明显下降,且均低于对照组,差异有统计学意义( P <0.05)。见表2。
2.2 2组患者血脂水平比较 2组患者CHOL、TG及LDL-C干预前比较,差异均无统计学意义( P >0.05)。 12周后观察组CHOL、TG及LDL-C均显著低于对照组,差异有统计学意义( P <0.05)。见表3。
2.3 2组患者睡眠质量与睡眠障碍发生率比较 2组患者PSQI与睡眠障碍发生率干预前比较,差异无统计学意义( P >0.05)。12周后观察组PSQI显著下降,睡眠障碍发生率也明显降低,且观察组PSQI与睡眠障碍发生率均低于对照组,差异有统计学意义( P <0.05)。见表4。
3 讨论
有氧运动对T2DM患者糖脂代谢的影响,非药物治疗在T2DM的防治中占据重要地位。饮食管理与运动疗法是T2DM非药物治疗的核心。运动疗法可通过多种机制防治糖尿病,包括增加机体能量消耗、增强外周组织对葡萄糖的摄取与利用、减少脂肪合成与堆积、减轻炎症反应、保护胰岛B细胞等[9]。运动疗法也可通过降低血糖、改善脂代谢、保护血管内皮等机制减少靶器官损伤,长期、规律的运动可抑制或延缓糖尿病并发症的发生与进展,对改善远期预后具有重要意义[10]。运动疗法也可改善患者肌力,预防或治疗骨质疏松,有助于减轻老年T2DM患者虚弱状态。运动疗法的主要方式包括有氧运动与抗阻运动。周凤敏等[11]发布的1项纳入了12项临床随机对照研究的Meta分析显示,有氧运动与抗阻运动均可提升T2DM患者血糖控制效果,改善脂代谢紊乱,且二者作用相近,提示有氧运动与抗阻运动均是T2DM有效的非药物治疗方法。运动强度也是T2DM运动疗法较为关注的问题。崔新雯等[12]的研究显示,高强度间歇运动和中等强度持续运动均可有效降低T2DM患者血糖与空腹胰岛素水平,减轻微炎症反应,且高强度间歇运动即刻降糖效果更好。考虑到T2DM患者运动耐力、基础健康状况及对高强度运动方案较低的接受度,本研究采用低强度运动方案,具体方式为健步走,并明确了运动时间、速度、心率等问题。本研究显示,观察组在12周后PFG、HbA1c及HOMA-IR显著下降,且均低于对照组,提示有氧运动可有效提升T2DM患者血糖控制效果,减轻胰岛素抵抗。糖代谢紊乱与脂代谢紊乱存在相互影响,二者共同促进大血管、微血管并发症发生与进展[13]。高脂血症也是胰岛素抵抗与糖尿病的重要病因,会增加血糖控制难度。因此,在T2DM的诊治过程中应关注脂代谢情况。运动疗法是改善脂代谢紊乱的有效方法,改善脂代谢紊乱不仅可提升血糖控制效果,也可延缓T2DM相关并发症的发生与进展[14]。本研究显示,观察组在12周后血清CHOL、TG及LDL-C显著下降,且明显低于对照组,提示有氧运动可有效减轻T2DM患者脂代谢紊乱。
有氧运动对T2DM患者睡眠质量的影响,越来越多的研究显示,T2DM与睡眠障碍存在相互影响,二者互为因果[15]。睡眠时间缩短、睡眠结构紊乱会影响胰岛素敏感性与糖脂代谢,增加T2DM发病风险,也会影响T2DM患者血糖控制[16]。T2DM导致的多器官系统病变、焦虑与抑郁等情绪障碍、血糖异常对中枢神经系统及内分泌的影响、超重及肥胖等均会对睡眠质量产生影响,尤其是因肥胖导致阻塞性睡眠呼吸暂停低通气综合征的患者,其睡眠问题更为严重。目前,临床在T2DM的诊治过程中对睡眠问题的关注通常存在不足,可能是导致患者长期血糖控制不佳的重要原因。刘玫瑰等[17]对T2DM合并失眠患者的研究显示,有氧运动不仅可提升血糖控制效果,也可改善睡眠状态,减轻睡眠障碍。运动疗法是睡眠障碍有效的非药物干预方法。对于T2DM患者,有氧运动可通过调节糖代谢紊乱、减轻体质量、刺激可释放血清素和γ-氨基丁酸的神经元、改善心理状态等机制发挥睡眠调节效应[18]。本研究显示,观察组在12周后PSQI显著下降,睡眠障碍发生率显著降低,且PSQI与睡眠障碍发生率均低于对照组,提示有氧运动可改善T2DM患者睡眠状态,减轻睡眠障碍。
综上所述,有氧运动可改善T2DM患者糖脂代谢紊乱,提升血糖控制效果,也可减轻睡眠障碍,是T2DM有效的非药物治疗方法。
利益冲突声明 :无。
参考文献
[1] SAEEDI P,PETERSOHN I,SALPEA P,et al.Global and regional diabetes prevalence estimates for 2019 and projections for 2030 and 2045:Results from the International Diabetes Federation Diabetes Atlas,9th edition[J].Diabetes Res Clin Prac,2019,157(1):107843.
[2]高晶晶,高艳虹.早发2型糖尿病流行病学、临床特征及病因机制的研究进展[J].内科理论与实践,2022,17(4):344-348.
[3]ANTZA C,KOSTOPOULOS G,MOSTAFA S,et al.The links between sleep duration,obesity and type 2 diabetes mellitus[J].J Endocrinol,2021,252(2):125-141.
[4]连红强,赵常红,张丽蓉.2型糖尿病患者骨骼肌萎缩机制及运动干预研究进展[J].中国骨质疏松杂志,2023,29(8):1186-1191.
[5]杨璇,乔雨晨,常红.痴呆病人睡眠障碍非药物干预的研究进展[J].护理研究,2021,35(7):1178-1183.
[6]中华医学会糖尿病学分会.中国2型糖尿病防治指南(2020年版)[J].中华糖尿病杂志,2021,13(4):315-409.
[7]曹清明,王蔚婕,张琳,等.中国居民平衡膳食模式的践行——《中国居民膳食指南(2022)》解读[J].食品与机械,2022,38(6):22-29.
[8]路桃影,李艳,夏萍,等.匹兹堡睡眠质量指数的信度及效度分析[J].重庆医学,2014,43(3):260-263.
[9]沈丽婷,张俊龙,朱慧,等.运动改善2型糖尿病患者乳酸代谢的研究进展[J].中国老年学杂志,2023,43(6):1498-1501.
[10] 张永红,王慧峰,琚国胜,等.运动康复改善冠心病合并2型糖尿病病人预后的效果[J].中西医结合心脑血管病杂志,2020,18(24):4213-4215.
[11]周凤敏,郭艳菊,陈宁,等.有氧运动和抗阻运动对2型糖尿病糖脂代谢影响的Meta分析[J].杭州师范大学学报:自然科学版,2022,21(5):455-461.
[12]崔新雯,李丽凤,杨星雅,等.急性高强度间歇运动和中等强度持续运动对2型糖尿病患者餐后血糖、胰岛素和炎症因子的影响[J].体育科学,2022,42(3):72-76,84.
[13]杨丽元,王业亚.SAHS严重程度对冠心病患者血清胆红素及糖脂代谢的影响[J].心血管康复医学杂志,2020,29(2):204-208.
[14]张永红,王慧峰,琚国胜,等.运动康复改善冠心病合并2型糖尿病病人预后的效果[J].中西医结合心脑血管病杂志,2020,18(24):4213-4215.
[15]张美雪,李国霞.睡眠障碍与2型糖尿病相关性的研究进展[J].中医临床研究,2023,15(29):87-91.
[16]武海滨,杨丽,俞敏,等.睡眠时间与2型糖尿病关系的研究进展[J].中华流行病学杂志,2017,38(3):411-416.
[17]刘玫瑰,王艺珍,沈丽月.分析有氧运动联合健康教育对2型糖尿病失眠患者血糖及睡眠质量的影响[J].世界睡眠医学杂志,2023,10(6):1224-1226.
[18] PALASZ E,NIEWIADOMSKI W,GASIOROWSKA A,et al.Exercise-induced neuroprotection and recovery of motor function in animal models of parkinson′s disease[J].Front Neurol,2019,10(1):1143.
