控制性阶梯式减压术治疗重型颅脑损伤的临床疗效研究
2024-04-07陈春峰陆秀芬沈倩
陈春峰,陆秀芬,沈倩
1.江苏盛泽医院神经外科,江苏苏州 215228;2.江苏盛泽医院药学部,江苏苏州 215228
颅脑损伤患者常有颅脑功能缺损的表现,损伤来自机械负荷力的直接作用或间接作用,如工伤、坠落、交通事故等[1-2]。关于重型颅脑损伤,临床上有专用的计分法以及判断标准,只有伤后昏迷且昏迷>6 h[3-4],或短暂清醒又再次昏迷的情况,才可视作重型患者。临床方面以紧急抢救,维持呼吸及有效循环,阻止脑组织进一步损害为根本治疗原则[5],最为常用的术式是标准大骨瓣减压术,但治疗经验表明,该术式虽可用于改善症状、控制病情,但仍存在并发症多、远期预后不理想等问题[6],对此,临床方面也做了诸多尝试,以控制性阶梯式减压术最受瞩目。为说明控制性阶梯式减压术的优势及应用价值,本研究选取2016年9月—2023年9月江苏盛泽医院收治的90例重型颅脑损伤患者为研究对象,探究控制性阶梯式减压术的治疗效果,现报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的90例重型颅脑损伤患者为研究对象,依据术式不同分为两组。对照组(45例)中男27例,女18例;年龄19~71岁,平均(45.72±2.36)岁。观察组(45例)中男26例,女19例;年龄20~70岁,平均(45.78±2.44)岁。患者均由家属陪同入院,已知晓风险、研究内容,签订同意书。研究经医院医学伦理委员会批准(20160719)。
1.2 纳入与排除标准
纳入标准:①既往无颅脑外伤史;②临床已有明确的重型颅脑损伤诊断;③急诊手术治疗且具备手术指征;④于伤后12 h内入院;⑤无颅内占位性病变问题。
排除标准:①术区有接触性皮炎者;②患感染性疾病者;③3个月内有放疗行为者;④患免疫缺陷性疾病者;⑤弥漫性脑肿胀者;⑥严重脑疝者;⑦长期慢性高血压、血管硬化者;⑧慢性脑萎缩者;⑨患精神性疾病者;⑩处于孕期或哺乳期的女性。
1.3 方法
标准大骨瓣减压术(对照组术式)流程如下:①于患者额颞顶部做一个问号形状的手术切口,需要完全的切开头皮并予以止血处理;②按照标准参数(12 cm×15 cm)取出大骨瓣,继续剪开硬膜,将血肿物、坏死脑组织清除干净,再予以止血处理;③对硬膜进行减张缝合修补术,留置引流管,确认无误后关颅。
控制性阶梯式减压术(观察组术式)流程如下:①依据手术需求做全麻,确保消毒到位、器具准备齐全,记录初始的颅内压水平,需辅助以颅内压监测探头,将其置于较大侧脑室前角,若发现压值过高,通过释放脑脊液的方式实现初步的降压目的;②按标准术式的流程将头皮切开再常规止血,以脑挫裂伤处对应的颅骨作为钻孔点,还可以硬膜下血肿厚度最厚的部位对应的颅骨开孔,在挑开硬膜的同时做好颅内压的监测工作,缓缓释放血性液体,以此减轻血肿;③常规切开头皮并扩大骨窗(骨窗参数参考标准术式),切开硬膜,释放压力,确认完全<20 mmHg方可完全剪开;④对缺损处急性人工修复,置引流管,再关颅。
1.4 观察指标
颅内压及血供:①颅内压(Intracranial Pressure,ICP),应为70~180 mmH2O;②血氧饱和度(Oxygen Saturation, SpO2),正常为95%~100%;③动脉血氧分压(Arterial Partial Pressure of Oxygen, PaO2),应为80~100 mmHg。
预后情况:①格拉斯哥昏迷分级量表(Glasgow Outcome Scale, GOS)[7],总分(0~12分)越高表明昏迷程度越轻、意状态越好;②美国国立卫生院卒中量表(National Institute of Health Stroke Scale,NIHSS)[8],总分(0~45分)越低表明其神经缺损程度越严重;③日常生活活动能力量表(Activities of Daily Living, ADL)[9],总分(0~100分)越高表明其的生活能力越好。
并发症:包括急性脑膨出、脑膜炎、脑梗死、迟发性出血、切口感染。
1.5 统计方法
以SPSS 27.0统计学软件分析数据。病理指标、预后量表评分均为计量资料,符合正态分布,以(±s)表示,行t检验,并发症发生率为计数资料,用例数(n)和率(%)表示,行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者相关病理指标比较
术前,两组患者的相关病理指标比较,差异无统计学意义(P>0.05);术后,观察组ICP评分低于对照组,SpO2和PaO2高于对照组,差异有统计学意义(P均<0.05)。见表1。
表1 两组患者相关病理指标比较(±s)
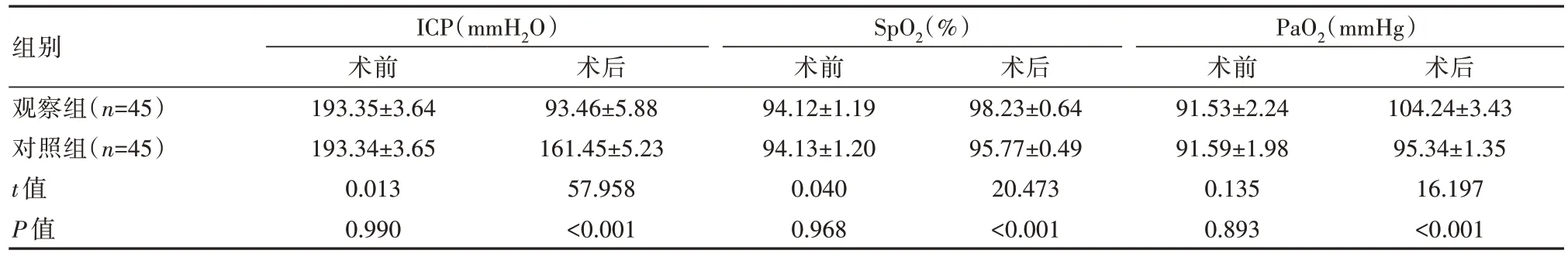
表1 两组患者相关病理指标比较(±s)
注:ICP:颅内压,SpO2:血氧饱和度,PaO2:动脉血氧分压。
组别观察组(n=45)对照组(n=45)t值P值ICP(mmH2O)术前193.35±3.64 193.34±3.65 0.013 0.990术后93.46±5.88 161.45±5.23 57.958<0.001 SpO2(%)术前94.12±1.19 94.13±1.20 0.040 0.968术后98.23±0.64 95.77±0.49 20.473<0.001 PaO2(mmHg)术前91.53±2.24 91.59±1.98 0.135 0.893术后104.24±3.43 95.34±1.35 16.197<0.001
2.2 两组患者预后量表评分比较
观察组的GOS、ADL评分高于对照组,NIHSS评分低于对照组,差异有统计学意义(P均<0.05)。见表2。
表2 两组患者预后量表评分比较[(±s),分]
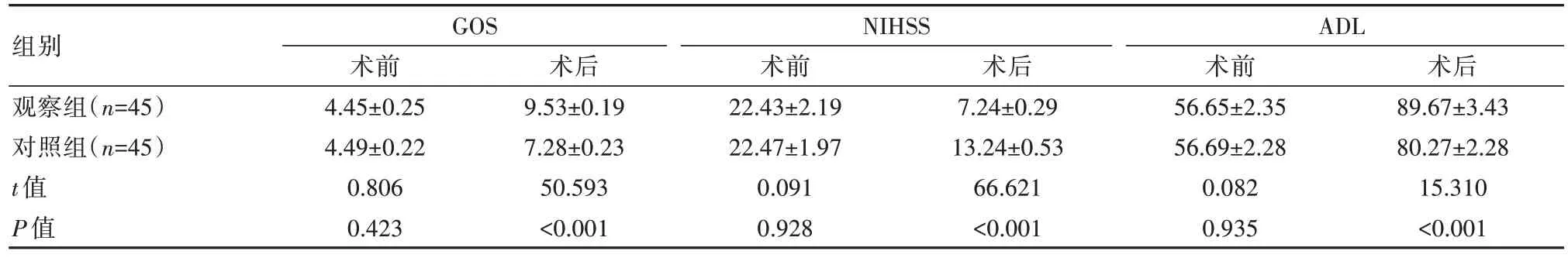
表2 两组患者预后量表评分比较[(±s),分]
注:GOS:格拉斯哥昏迷分级量表,NIHSS:美国国立卫生院卒中量表,ADL:日常生活活动能力量表。
组别观察组(n=45)对照组(n=45)t值P值GOS NIHSS ADL术后89.67±3.43 80.27±2.28 15.310<0.001术前4.45±0.25 4.49±0.22 0.806 0.423术后9.53±0.19 7.28±0.23 50.593<0.001术前22.43±2.19 22.47±1.97 0.091 0.928术后7.24±0.29 13.24±0.53 66.621<0.001术前56.65±2.35 56.69±2.28 0.082 0.935
2.3 两组患者术后并发症发生情况比较
观察组并发症总发生率低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 两组患者术后并发症发生情况比较
3 讨论
颅脑损伤由于伤及中枢神经系统,致残及致死率较高。轻型患者有头痛头晕、恶心、呕吐等表现[10],中型患者多合并有轻微的神经系统阳性体征,重型患者常有意识障碍且渐加重,合并明显神经系统阳性体征,开始治疗的时间越晚,疗效就越差,容易发展至去大脑强直及晚期脑疝[11-12],有生命危险。尤其是重症患者,入院后应优先考虑做控制性阶梯式减压术,帮助患者降低损伤程度,以此改善血液供给、预防损伤加重、促使功能恢复,加之现代医学对于重型颅脑损伤病理的了解不断加深[13],技术也在不断完善。
控制性阶梯式减压术的临床应用得以推广,适用于各类原因导致的颅脑损伤患者之中,对于改善损伤程度、改善血液供给有重要意义[14]。本研究证实,经控制性阶梯式减压术治疗的观察组,其ICP水平相对更低、SpO2、PaO2水平相对更高(P均<0.05),这意味着该术式不仅可以降低并有效控制颅内压水平,还可改善其血供,避免患者因缺氧而导致神经损伤、局部梗阻。两组患者在预后方面亦有差异,控制性阶梯式减压术治疗的患者其昏迷程度相对更低、神经缺损程度更低、日常生活能力更高,具体表现为GOS、ADL评分更高,而NIHSS评分更低(P均<0.05),这是因为控制性阶梯式减压术实现了对血供的改善,保证了脑组织活动所需的氧,避免了神经缺损进一步加重,这对于术后生活能力迅速改善有重要意义。观察组的并发症发生率为6.67%,低于对照组的22.22%(P<0.05),这与张清超等[15]的研究结果高度一致[观察组并发症发生率为18.3%(11/60),明显低于对照组的41.67%(25/60)(P<0.05)],这表明控制性阶梯式减压术后少有并发症出现,原因可能在于,早期辅助以探头,明确颅内压并适当的引出脑脊液、释放部分内容物[16],尽快改善灌注不足的问题,这对于预防急性脑膨出等并发症有重要意义,此外手术始终坚持多处钻孔、分次剪开,可避免不必要损伤,有效预防继发性出血,可预防再灌注损伤及术后大面积梗死,不仅可以挽救重症脑损伤患者生命,还可以促使患者功能恢复、改善手术预后。
综上所述,颅脑损伤的发生率较高,重症患者尤其需要明确的判断标准,手术降压治疗是不二选择。行控制性阶梯式减压术在重症颅脑损伤治疗工作中的应用价值显著,表现为更快、更好地控制颅内压并改善脑组织血供情况,对早期唤醒昏迷患者有重要意义,阻止神经损伤加重、梗死面积增大,术后并发症也相对更少。
