妊娠晚期静脉血栓栓塞症的相关影响因素及预防性护理分析
2024-03-28梁翠瑛郑美玲吴斌鲍英兰
梁翠瑛 郑美玲 吴斌 鲍英兰


DOI:10.19435/j.1672-1721.2024.03.017
【摘要】 目的 探讨妊娠晚期静脉血栓栓塞症(venous thromboembolism,VTE)的相关影响因素及预防性护理措施。方法 回顾性分析2019年3月—2022年3月三明市第一医院收治的98例妊娠晚期孕妇临床资料,依据是否发生VTE分为VTE组及非VTE组,通过查阅临床资料和电话随访等方式收集2组年龄、孕前体质量指数、孕期增重、孕次、分娩情况、文化程度、吸烟史、胎儿数量、流产史、妊娠期高血压、妊娠期糖尿病、子痫前期、孕期活动情况、孕期感染、羊水过少、妊娠期贫血等多方面信息,开展单因素分析,待获得有统计学差异的项目后再行Logistic回归分析,获得影响妊娠晚期VTE发生的独立危险因素。结果 98例妊娠晚期孕妇共18例发生VTE,发生率为18.37%(18/98);2组年龄、孕前体质量指数、孕期增重、胎儿数量、妊娠期高血压、妊娠期糖尿病、子痫前期、孕期活动情况相比,差异有统计学意义(P<0.05);多因素分析显示,年龄≥30岁、孕前体质量指数≥24 kg/m2、孕期增重≥20 kg、多胎、妊娠期高血压、妊娠期糖尿病、子痫前期、孕期卧床或久坐为影响妊娠晚期VTE发生的高危因素(P<0.05且OR>1)。结论 妊娠晚期VTE发生率较高,与年龄≥30岁、孕前体质量指数≥24 kg/m2、孕期增重≥20 kg、多胎、妊娠期高血压、妊娠期糖尿病、子痫前期、孕期卧床或久坐关系密切,临床需针对性开展预防性护理,以减少VTE发生,保障母婴安全。
【关键词】 妊娠期;静脉血栓栓塞症;护理干预
文章编号:1672-1721(2024)03-0053-03 文献标志码:A 中国图书分类号:R714.25
妊娠为女性正常生理过程,在妊娠进展过程中可引起机体一系列生理变化,比如雌激素水平异常升高、凝血因子大量合成、纤溶活性降低等,可促使血液处于高凝状态,虽能降低分娩时出血风险,但也相应增加血栓形成风险[1-2]。妊娠晚期患者上述生理变化更为明显,且妊娠过程进展至晚期后子宫体积增大,也会在一定程度上影响静脉血液回流,进一步加重机体血液瘀滞,VTE发生风险较高。而VTE主要包括深静脉血栓、肺血栓栓塞两大类,不仅可诱发患肢疼痛、肿胀或不明原因呼吸困难等症状,一旦血栓脱落还可阻塞远端血管,增加死亡风险[3-4]。临床对于VTE以抗凝、溶栓或手术取栓等治疗为主,但妊娠阶段较为特殊,临床治疗需充分考虑母婴安全问题,故如何更好地防治妊娠晚期VTE成为临床研究重点[5-6]。临床关于妊娠晚期VTE发生的相关危险因素尚未能达成统一共识,还需及早明确,以便于早期评估及管理,保障母婴安全。鉴于此,本研究旨在分析妊娠晚期VTE的相关影响因素及预防性护理,报告如下。
1 资料与方法
1.1 一般资料
回顾性分析2019年3月—2022年3月三明市第一医院收治的98例妊娠晚期孕妇临床资料,年龄23~36岁,平均年龄(27.89±2.14)岁;体质量58~89 kg,平均体质量(72.45±4.89)kg;孕次1~5次,平均孕次(2.85±0.42)次;分娩情况,初产妇58例,经产妇40例;文化程度,高中及以上45例,初中及以下53例。
纳入标准:均为妊娠晚期孕妇;均于三明市第一医院建立档案并规律产检;精神状态正常;孕期资料完整。
排除标准:伴有恶性肿瘤;入组前存在静脉栓塞疾病;伴有遗传性血栓形成倾向性疾病。
1.2 方法
所有孕妇均定期产检,依据是否发生VTE分为VTE组及非VTE组,通过查阅临床资料和电话随访等方式收集2组年龄、孕前体质量指数、孕期增重、孕次、分娩情况、文化程度、吸烟史、胎儿数量、流产史、妊娠期高血压、妊娠期糖尿病、子痫前期、孕期活动情况、孕期感染、羊水过少、妊娠期贫血等多方面信息,开展单因素分析,待获得有统计学差异的项目后再行Logistic回归分析,从而获得影响妊娠晚期VTE发生的独立危险因素。
VTE诊断标准:深静脉血栓以近端挤压超声检查,近端静脉不能被压陷或静脉内无血流信号;肺栓塞需以CT血管造影诊断,典型征象为肺动脉任何分支有充盈缺损。
1.3 观察指标
(1)VTE发生率。统计98例妊娠晚期孕妇VTE发生情况。(2)影响妊娠晚期VTE发生的因素分析。依据是否发生VTE分为2组,收集2组基线资料,开展单因素分析,待获得有统计学差异的项目后再行Logistic回归分析,从而获得影响妊娠晚期VTE发生的独立危险因素。
2 结果
2.1 VTE发生率
98例妊娠晚期孕妇中共18例发生VTE,发生率为18.37%(18/98)。
2.2 影响妊娠晚期VTE发生的单因素分析
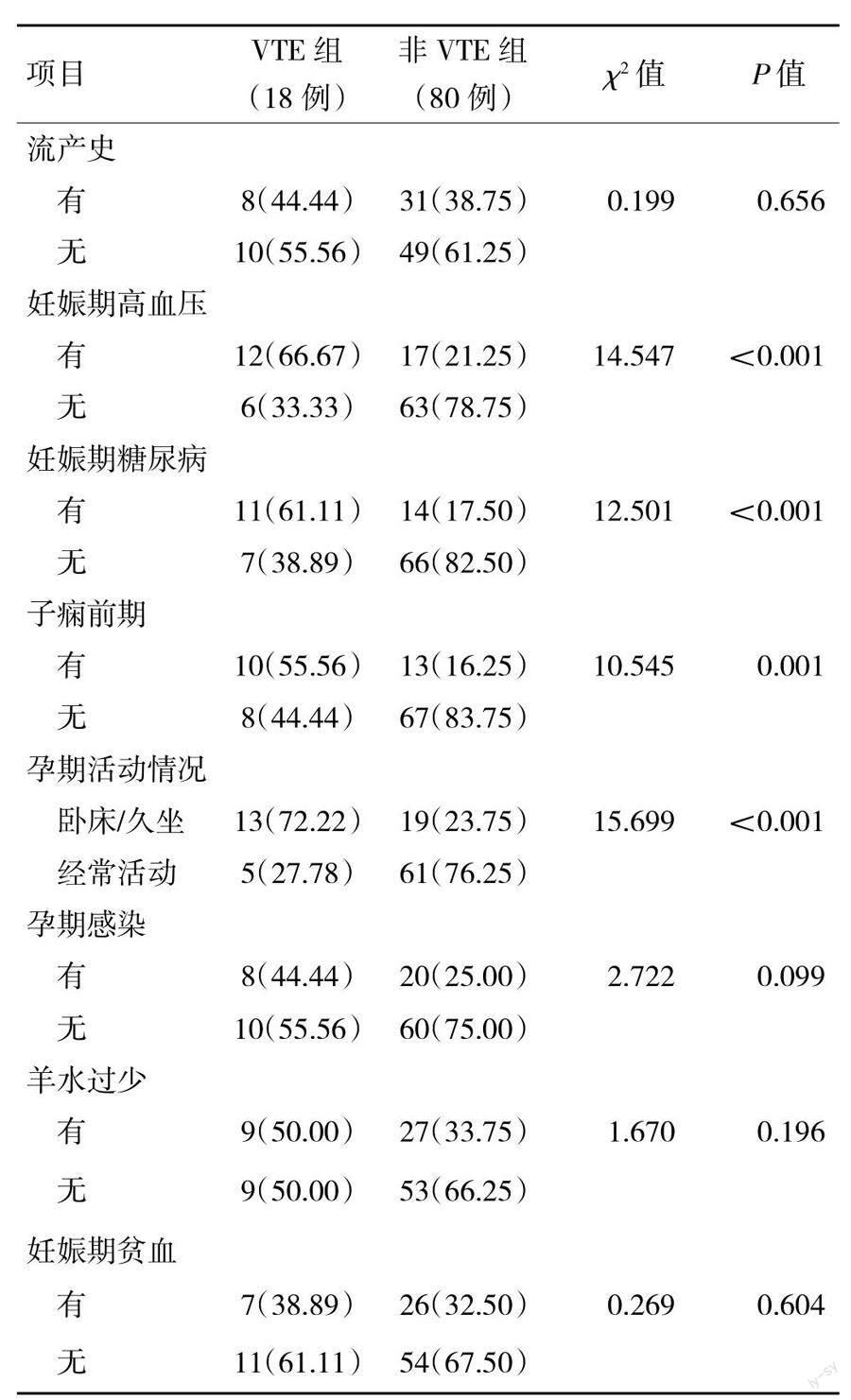
2组年龄、孕前体质量指数、孕期增重、胎儿数量、妊娠期高血压、妊娠期糖尿病、子痫前期、孕期活动情况相比,差异有统计学意义(P<0.05),见表1。
2.3 影响妊娠晚期VTE发生的多因素分析
多因素显示,孕前体质量指数≥24 kg/m2、年龄≥30岁、孕期增重≥20 kg、多胎、妊娠期高血压、妊娠期糖尿病、子癇前期、孕期卧床/久坐是影响妊娠晚期VTE发生的高危因素(P<0.05且OR>1),见表2。
3 讨论
妊娠为女性特殊阶段,其间可出现多项生理指标变化,以保障胎儿正常生长发育及顺利分娩。妊娠期引起的各项生理性变化会破坏机体纤溶系统及抗凝血系统间的动态平衡,致使血流动力学相关指标出现异常改变,导致血液处于高凝状态[7]。而长期处于高凝状态会促使血液流速减慢,加快血栓形成,故妊娠晚期VTE发生风险较高。而VTE属于严重的血栓性疾病,会影响母婴健康,甚至威胁孕妇生命[8-9]。本研究结果显示,98例妊娠晚期孕妇,共18例发生VTE,发生率为18.37%(18/98);提示妊娠晚期孕妇VTE发生率较高,临床还需尽早明确相关危险因素,以便于采取针对性预防护理措施。
年龄≥30岁、孕前体质量指数≥24 kg/m2、孕期增重≥20 kg、多胎、妊娠期高血压、妊娠期糖尿病、子痫前期、孕期卧床或久坐为影响妊娠晚期VTE发生的高危因素(P<0.05且OR>1)。分析原因为:(1)年龄≥30岁。随着国家生育政策的开放,高龄产妇群体逐渐增多,该类群体多伴有生殖系统感染病史、妊娠期合并症或宫腔手术史等,加之高龄群体受孕率较低,妊娠后对胎儿重视程度高,相对于年轻群体日常活动少,故更易发生VTE。(2)孕前体质量指数≥24 kg/m2、孕期增重≥20 kg。体质量指数及孕期增重越高,孕妇肥胖风险越大,而肥胖群体多存在一定促凝倾向,加之肥胖群体运动相对较少,血流速度较慢,从而引起静脉回流受阻、血液瘀滞等一系列病理变化,增加VTE发生风险。(3)多胎。多胎妊娠孕妇在生理变化方面较单胎更为明显,促使妊娠相关激素大量释放,增强凝血活性,加之多胎妊娠过程中子宫体积明显增大,可加重对下肢静脉的压迫,阻碍静脉回流,使得血栓形成风险升高。(4)妊娠期高血压、子痫前期。妊娠期高血压、子痫前期为孕期常见并发症,可引起孕妇体内血压水平异常升高,而持续处于高血压状态会影响胎盘血氧供应,促使大量组织凝血活酶释放,加重血液高凝状态,更易形成血栓,进而增加VTE发生风险[10]。(5)妊娠期糖尿病。妊娠期糖尿病也是常见孕期并發症,它以糖代谢紊乱为特征,可表现为机体血糖异常升高,久之则会损伤血管内皮组织,使得血小板异常活化,增加血栓形成风险。(6)孕期卧床或久坐。缺乏活动是诱发VTE的重要危险因素,妊娠进展过程中本身即可引起凝血系统异常变化,一旦此阶段长期卧位休息或久坐,则可促使下肢肌力降低,造成机体血液流速进一步减慢,促使血小板向血管内皮聚集,从而激活内源性凝血系统,增加血栓形成风险,更易发生VTE[11-12]。对于VTE临床需尽早开展预防性护理措施干预:(1)指导孕妇适当增加运动量,改善饮食习惯,尽可能避免单纯高脂、高糖饮食,以免妊娠期间过度肥胖,减小肥胖对机体凝血的影响。(2)对于伴有妊娠高血压、妊娠期糖尿病等妊娠并发症患者,还需加强对血压、血糖的控制管理,将血压、血糖控制在合理的范围内,降低血管内皮损伤风险,减少血栓形成。(3)对于存在多胎等高危因素的孕妇,要求穿加压弹力袜,或采用间歇气压装置进行,必要时使用低分子肝素。该药具有生物利用度高、半衰期长、出血风险小等特点,且适用于妊娠期,能够降低VTE风险,以保障母婴安全。此外还需加强对孕妇家属的相关教育,叮嘱家属督促孕妇坚持合理饮食、适当运动,避免长期卧床或久坐,多方面降低VTE风险。
综上所述,年龄≥30岁、孕前体质量指数≥24 kg/m2、孕期增重≥20 kg、多胎、妊娠期高血压、妊娠期糖尿病、子痫前期、孕期卧床或久坐为妊娠晚期VTE发生的高危因素,临床需开展预防性护理,以减少VTE发生。
参考文献
[1] 严欣,叶圣龙,顾珣可,等.改良Caprini血栓风险评估量表预测妊娠相关静脉血栓栓塞疾病的价值[J].国际妇产科学杂志,2022,49(1):95-100.
[2] 王子莲,耿慧珍,赵先兰,等.中国九家医院孕产妇静脉血栓栓塞症的发病现状及危险因素调查[J].中华妇产科杂志,2020,55(10):667-672.
[3] FIGUEROA R,ALFONSO A,J?魷SE L P,et al.Insights into venous thromboembolism prevention in hospitalized cancer patients:lessons from a prospective study[J].PLoS One,2018,13(8):e0200220.
[4] ZHEN K Y,DONG F,FANG F,et al. Evaluation of in-hospital venous thromboembolism prevention and management system using hospital-level metrics:a Nationwide Cross-Sectional Survey in China[J].J Patient Saf,2022,18(3):e626-e632.
[5] 刘喆.妊娠期及产褥期静脉血栓栓塞症的危险因素及其评估策略[J].实用妇产科杂志,2022,38(5):324-327.
[6] 姚杰,杨涛,郝斌,等.妊娠和产褥期静脉血栓栓塞的临床特征及治疗[J].中华围产医学杂志,2020,23(3):203-207.
[7] 高颖花,马丽丽,王丽杰,等.妊娠期及产褥期发生静脉血栓栓塞症的危险因素Logistic回归分析[J].武警后勤学院学报(医学版),2021,30(12):175-176.
[8] SATOSHI N,KOJI K,TOMOKAZU K,et al.Predictors of venous thromboembolism development before and during chemotherapy for advanced germ cell tumor[J].Jpn J of Oncol,2020,50(3):338-343.
[9] 秦秋燕,马艳艳.D-D、凝血指标对高龄孕妇产后发生静脉血栓栓塞症的预测价值[J].医学临床研究,2022,39(6):949-952.
[10] 李佳瑾,沈祥丽.妊娠期高血压疾病产妇的凝血功能状况及其与深静脉血栓的相关性分析[J].中国妇幼保健,2019,34(6):1259-1261.
[11] 闫莉丽,张春梅,杨涛.妊娠晚期静脉血栓栓塞症发生的危险因素分析及其改善措施研究[J].中国计划生育和妇产科,2019,11(10):92-96.
[12] 郑妹,殷明红,顾丽芳,等.孕早期并发静脉血栓栓塞症患者凝血功能变化及危险因素分析[J].中国卫生检验杂志,2022,32(5):632-635.
(编辑:郭晓添)
作者简介:梁翠瑛,女,本科,副主任护师。
