类Altemeier术治疗肠造口脱垂6例的初步疗效观察
2024-03-26李一丁李云龙
王 勉,孙 豪,李一丁,李云龙,苗 妍,洪 流
(空军军医大学西京消化病医院,陕西 西安 710032)
肠造口脱垂是胃肠外科肠造口术后最常见并发症之一,发生率在2%~22%[1]。造口反复脱垂,尤其伴有嵌顿、梗阻、脱垂肠缺血或坏死时均需进行急诊手术治疗,以解除嵌顿、复位脱垂和恢复造口排泄通畅。肠造口术后脱垂的外科治疗方法有常规腹腔手术、腹腔镜腹腔手术、腹腔外经造口及造口周围等多种术式可选择。经腹壁外造口脱垂切除后进行造口重建(类Altemeier术)国内尚未见文献报告,空军军医大学西京医院近十余年6例肠造口脱垂进行类Altemeier术,取得良好疗效,报告如下。
1 对象与方法
1.1 对象
回顾分析空军军医大学西京医院2010年7月至2022年5月6例造口脱垂行类Altemeier术患者临床资料。其中男性4例,女性2例,年龄57~82岁。5例为直肠癌手术造口,其中病例2、5为直肠癌临时预防性造口,其余为永久造口;1例为结核性腹膜炎致肠梗阻,因梗阻致肠管严重扩张、水肿,加之患者长期消耗重度营养不良行回肠造口术。病例1、2、6为造口嵌顿缺血伴梗阻,病例3、4、5为反复脱出严重,影响生活质量,6例患者造口脱垂时均无造口还纳手术指征。按美国麻醉医师协会手术危险性分级:Ⅲ级4例,Ⅳ级2例;NRS2002营养风险筛查评分均>3分。类Altemeier术无需入腹,经腹壁外切除造口脱垂肠管、重建造口,手术简单、创伤小,极适用于此类患者;经患者及家属知情同意并签署手术知情同意书。6例患者临床资料见表1。
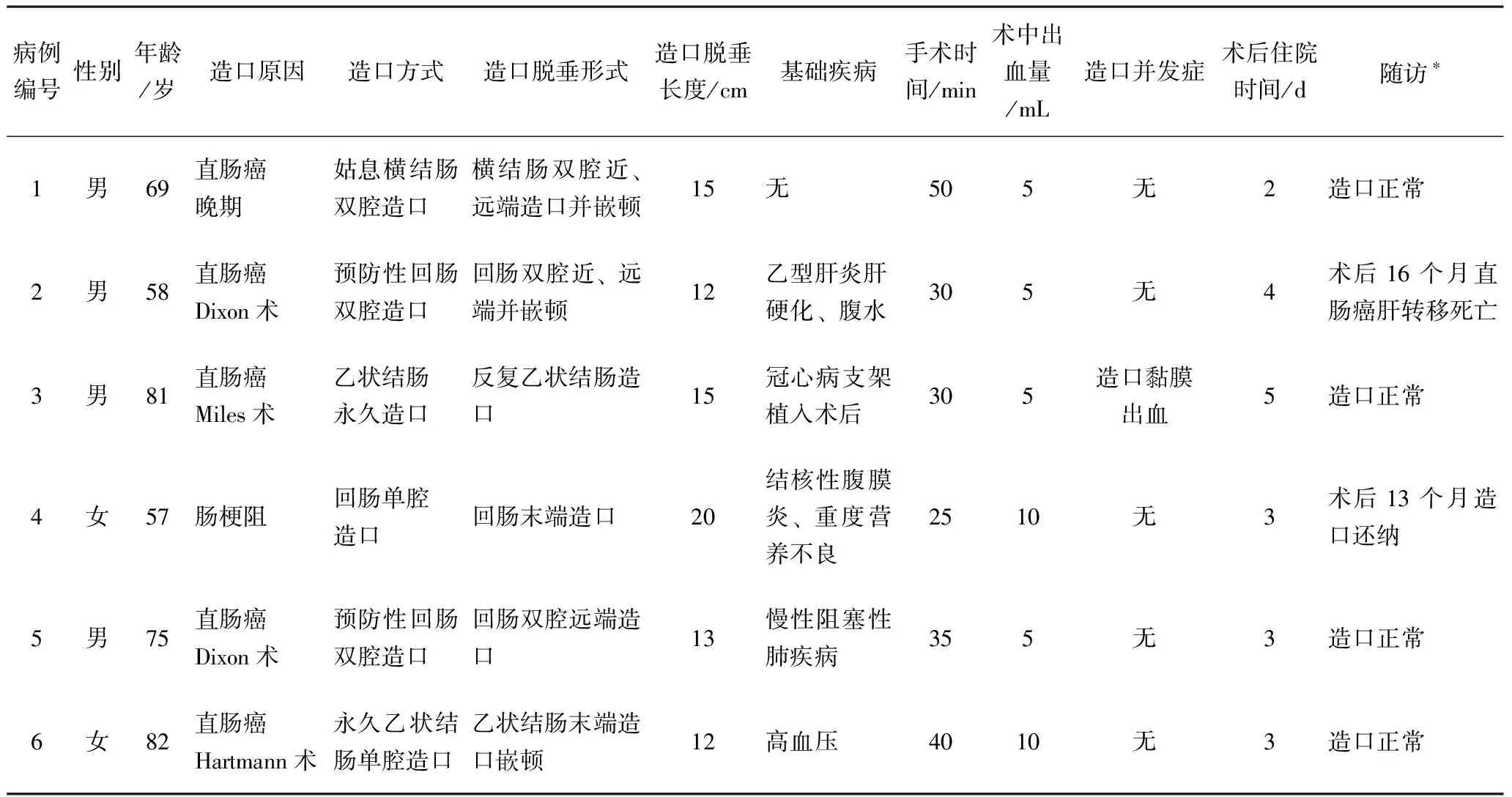
表1 6例患者临床资料
1.2 方法
患者采用仰卧位,病例1、2、3、6采用全身麻醉,4、5采用局部麻醉,患者被置于仰卧位。病例1横结肠双腔造口术后脱垂嵌顿并梗阻,造口脱垂大约15 cm,脱垂嵌顿肠管有缺血表现(图1A)。手术步骤:自外围向中心造口脱垂处消毒后,脱垂造口近、远端肠腔缝线封闭,预防造口排泄物污染,再次重新消毒铺单。脱垂处轻柔提拉脱垂肠管,在造口处皮肤水平以上约2 cm沿肠黏膜使用电刀或超声刀缓慢、逐层切开外层脱垂肠管全层肠壁。边切开边严密止血,注意逐层切开,忌过于急躁大口切开,避免伤及内层肠管及肠系膜,进一步切开整个外层肠壁全周。此时脱垂内层肠管及相应肠系膜显露,通过向上轻轻牵引出脱垂肠段,并继续对内层肠管进行全层环行切除,缝扎肠系膜,将内层肠管及系膜与腹壁腹膜及鞘膜重新缝合固定,然后内层肠管残端外翻和残留在原皮肤端约2 cm外层肠壁全层对应位置进行可吸收线间断或连续手工吻合,检查吻合口通畅,无缺血、坏死,术后造口见图1B~C,手术步骤见图2。
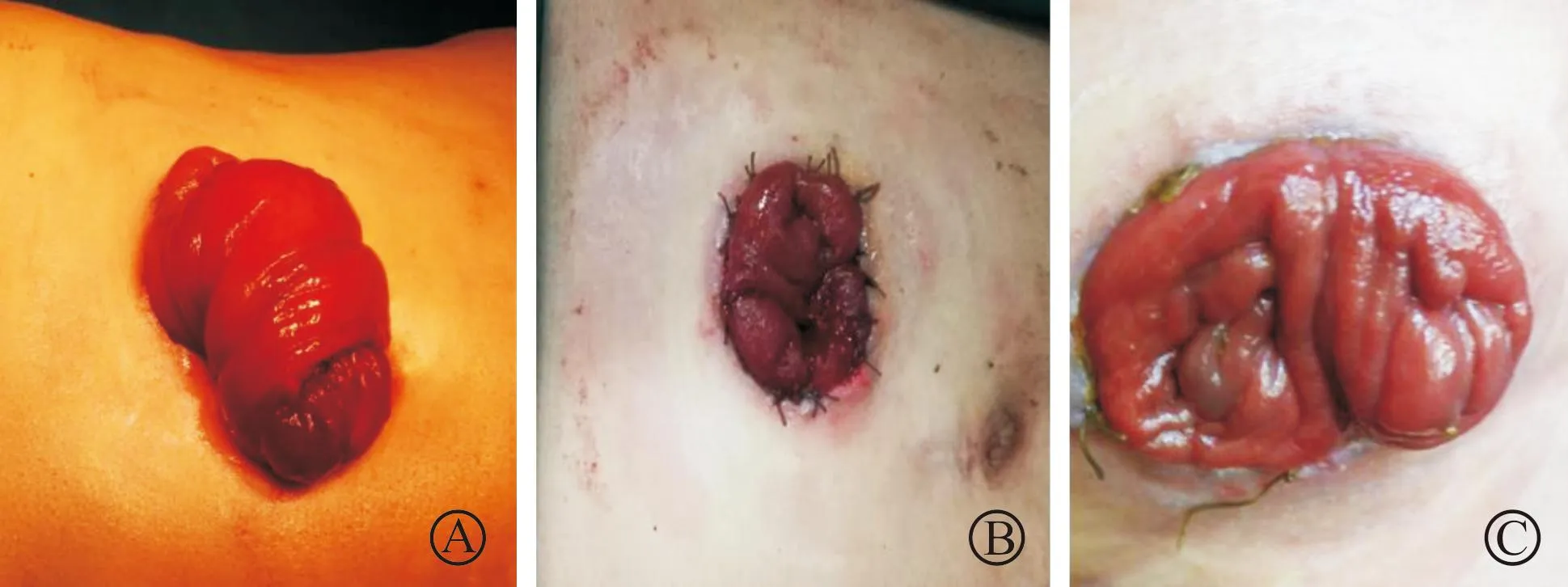
A:病例1肠造口脱垂;B:造口脱垂术后即刻;C:造口脱垂术后4个月复诊。

A:牵起脱垂的肠造口;B:距皮肤2 cm切开外层肠壁全层;C~D:环周切开外层肠壁全层,显示出内面套叠肠壁及系膜,缝扎切除多余肠系膜;E:切开内层脱垂肠管全层并轻轻牵拉切除多余肠管;F:肠壁及系膜与腹壁腹膜及前后鞘膜固定后,内层剩余肠管点对点与残余2 cm肠壁全层间断缝合,重建造口。
2 结果
6例肠造口脱垂患者均采用类Altemeier术切除脱垂肠管后重建造口,手术时间在25~50 min,术中出血量5~10 mL。病例3术后4 h发生重建造口黏膜渗血,给予局部云南白药纱布压迫止血,考虑与患者冠状血管支架置入术后口服抗凝药物有关。其余5例术后均未发生重建造口相关并发症,如出血、坏死、瘘、梗阻等,也无全身系统并发症,如腹腔感染、呼吸道感染等。6例患者均术后24 h即开始流质饮食,术后住院2~5 d均顺利出院;6例患者分别于术后4、12、24个月电话随访均无造口脱垂复发、梗阻、造口旁疝等并发症;其中病例2术后16个月因直肠癌复发及远处转移去世;病例4术后1年余经原发病治疗、纠正营养不良后造口还纳;病例5术后因直肠癌吻合口复发盆腔转,预防性回肠双腔造口变为永久造口。
3 讨论
肠造口手术是胃肠外科较常见的术式,根据造口流出道分为单腔(末端)造口和双腔(袢式)造口;根据造口肠管又分为小肠造口和结肠造口;根据造口性质分为临时性造口和永久造口。本文6例患者有晚期肿瘤或直肠癌Miles术后永久肠造口,也有直肠癌低位吻合或肠梗阻后预防性肠造口;虽然肠造口某些情况下有一定的必要性,但本身也有不少的并发症,如造口黏膜出血、缺血坏死、周围皮炎、造口回缩凹陷、造口狭窄、造口脱垂、造口旁疝等[2-4]。多数轻症造口并发症可通过保守治疗治愈或改善,但对于造口脱垂,尤其是反复脱垂或脱垂伴嵌顿及肠缺血者,一方面会影响造口袋佩戴,严重降低患者生活质量,导致造口者严重的精神心理压力;另外完全脱垂嵌顿会引起肠梗阻、脱垂肠管缺血甚至坏死,患者腹痛、腹胀,甚至发热、休克,必须行外科手术治疗,解除梗阻、再通造口、纠正肠缺血或切除坏死肠管。造口脱垂是一种严重的造口并发症,袢式造口脱垂率高于末端造口脱垂,国内外对其发生率也是报道不一。MAEDA等[5]认为发生率在2%~22%,而且MKEL等[6]研究发现造口黏膜脱垂和造口旁疝的发生率与随访时间呈正相关。国内也有类似报道[2],造口脱垂发生率为5.9%~19.7%,且随手术后时间延长而增加,<1年、1~<3年、3~<5年、5~<10年、≥10年造口脱垂发生率分别为5.9%、11.0%、13.2%、18.9%、19.7%。
造口脱垂的发生,除了手术技术方面的原因,如造口肠及系膜与腹膜、前后鞘膜、皮下组织固定不良可导致术后早期造口脱垂之外,还常与下列因素相关[7]:①腹内压增高因素存在,如腹水、慢性咳嗽、突然用力、排尿困难、便秘等;②造口处腹壁薄弱或缺损,如高龄、营养不良、造口过大(鞘膜肌肉切口大,皮肤切口小,呈内大外小)、造口缝合缺陷等;③造口肠管本身原因,如游离肠管过长、肠管(逆)蠕动增强等;④造口类型是造口脱垂的一个独立影响因素,袢式造口更容易发生造口脱垂[8]。总之,高龄、营养不良、袢式造口、有腹内压增大因素、造口直径偏大的造口患者,更易发生脱垂。国内杜永红等[9]分析认为可能是袢式造口肠管远端常有梗阻,肠管逆蠕动,促使黏膜由近端脱出;而且双腔造口远端肠管粪液减少,对肠管刺激相对较轻,肠管蠕动力度降低造成造口两端压力差亦可能导致造口脱垂。造口脱垂的预防也主要是针对脱垂的危险因素:①尽量减少腹内压增高的因素,治疗原发病,如控制慢性咳嗽、减少尿潴留、治疗腹水等;②避免使得造口处腹壁薄弱的因素,如造口位置尽量选择经腹壁肌肉,造口大小2~3指为宜,营养不良者如择期手术需加强其营养支持等;③造口时近端肠管不宜过度游离,谨慎选择造口肠管部位,避免异常活跃的肠(逆)蠕动等;④袢式造口时造口肠系膜必须确切缝合,避免空隙;且鉴于袢式造口脱垂率明显高于末端造口,需结合临床实际谨慎选择袢式造口。
造口脱垂的治疗依据脱垂程度方法也不同,对于仅有黏膜脱垂或脱垂肠管较小,可采用手法复位后给予纱布包扎堵塞,同时避免腹压增高、肠蠕动增强以及加强营养等辅助治疗。但是对于反复造口完全脱垂(肠套叠)或脱垂伴嵌顿、肠梗阻、肠管缺血等情况时,需急诊外科手术处置。传统方法是开腹手术,具有创伤大、手术技术难度较大、时间长、出血多、术后恢复慢、对患者全身状况影响大等缺点,不适用于高龄及其他原因身体虚弱患者。随着外科设备、技术和理念的发展,也出现了多种手术方式和技术治疗造口脱垂。比如以往应用于直肠外脱垂的Delorme技术的应用[10-12]、改良Thiersch方法[13-14]、使用吻合器设备的脱垂手术[15-18]和腹腔镜技术[15]。这些术式都取得了较满意的手术效果,除腹腔镜技术外均不需入腹腔,对患者创伤小,但也各有缺点。Delorme技术是脱垂黏膜切除加肠壁折叠修补术,主要适用于末端造口,黏膜脱垂而不是完全脱垂,手术对解剖层次要求较高。Thiersch方法在脱垂造口周围皮下做隧道使用线或束带适当收紧减小造口,预防脱垂,适用于袢式造口仅远端造口脱垂,而且必须是可还纳脱垂,仅是保守治疗。腹腔镜技术适用于腹腔粘连轻微的轻症脱垂,而且患者需能耐受腹腔镜手术。使用吻合器的脱垂手术本质也是属于造口脱垂局部修补,只是往往需要数把管状或直线闭合器,加重患者经济负担,另外伴有系膜脱垂,如不直视下使用直线闭合器可能有损伤系膜的可能性。本文6例造口脱垂的手术治疗,借鉴了20世纪上半叶最流行的直肠脱垂经典手术Altemeier术式[19],我们将其改良应用于肠造口脱垂治疗,称之为类Altemeier术式。国内目前尚无此术式文献报道,国外仅有WATANABE等[20]及PAPADOPOULOS等[21]报道共4例袢式造口患者脱垂采用类Altemeier术式,即手工切除、吻合,手术快速、安全、出血少、对全身影响小,尤其适用于晚期肿瘤或身体状况差不适宜开腹手术患者,术后最长随访24个月,未见复发,取得良好的手术效果。应用类Altemeier术式在造口脱垂治疗时较担心切断肠壁后近皮肤处部分肠壁缺血的问题;但是国外较多关于使用闭合器、改良Altemeier治疗肠脱垂报道,并未见近皮肤处残留肠壁缺血坏死问题;我们也查到COHEN等[22]报道了在大鼠移植肠段模型中,肠系膜蒂中断后,带蒂肠段移植到皮下间隙,没有坏死。分析后我们认为造口手术后一定时期内,切口周围皮肤及皮下与造口肠黏膜、肠壁全层之间建立了丰富的血流交通,从而保证近皮肤肠壁切断失去肠系膜后,此段肠壁仍可有血液供应,不至于缺血坏死。但是我们认为此血流交通支的建立需要一定时间,按照组织损伤修补后毛细血管再生需要3~7 d,因此我们的经验是类Altemeier术式治疗脱垂最好用在造口手术1周后脱垂者,小于1周需谨慎观察血运;另外建议近皮肤肠段保留不超过2 cm,以免相对供血不足,导致重建吻合缺血,而不易愈合。
总之,类Altemeier术式在腹壁外切除脱垂肠管,进行可吸收线或丝线的肠肠吻合造口重建,不需要进入腹腔,不会造成腹腔污染及腹内器官损伤;还可直视下探查并处置肠脱垂同时可能伴有的肠系膜脱垂;另外手术时间短、创伤小、安全性高,适用于身体虚弱或肿瘤晚期老年患者;其还是一种简单、经济的治疗脱垂的手术方式。本文的6例患者和国外报道的4例患者,最短随访4个月,最长随访为24个月,均未发生脱垂复发。因此,我们认为此手术可作为一种可选择外科治疗措施,用于肠造口脱垂并伴有高危疾病或晚期疾病的患者。然而,目前此术式病例数少,随访时间不长,我们需要更多的病例经验和更长的随访时间来进一步验证该手术的有效性和安全性,此术式有望得到更广泛肠造口脱垂患者的应用。
