脊柱-骨盆矢状位参数与腰椎退行性疾病术后持续性下腰痛的关系
2024-02-27袁建军李广张权任志帅刘岩田融
袁建军,李广,张权,任志帅,刘岩,田融
(天津市人民医院脊柱脊髓病诊疗中心,天津 300121)
腰椎退行性疾病(degenerative lumbar disease,DLD)是脊柱外科常见病、多发病,由腰椎自然老化、退化引起,以腰痛为主要症状表现,已成为世界上中老年人慢性背痛的主要原因[1-2]。DLD包括腰椎间盘突出症(lumbar disc heniation,LDH)、退行性腰椎管狭窄症、退行性腰椎滑脱症等,其中以LDH、退行性腰椎管狭窄症最为常见[3]。DLD首选保守治疗,对于保守治疗无效、手术指征明确的DLD患者,通常采用手术减压和椎间融合治疗[4]。腰椎后路椎间融合内固定术、经椎间孔腰椎椎间融合内固定术是临床治疗DLD最常用的手术方法,在减轻腰痛症状、改善患者生活质量方面效果良好[5-6]。但临床中仍有许多患者术后存在持续性下腰痛。研究显示,DLD患者腰椎曲度存在明显异常改变,通过脊柱-骨盆影像学指标可量化评估腰椎曲度变化[7]。且脊柱-骨盆矢状位序列参数变化被证实与脊柱功能密切相关,有助于评估治疗效果[8]。但脊柱-骨盆矢状位序列参数变化与DLD患者腰椎术后持续性下腰痛的关系尚未明确。本研究分析2019年6月至2022年6月行单节段腰椎融合内固定术治疗的86例DLD患者资料,以期为临床防治DLD患者腰椎术后持续性下腰痛提供重要参考,现报告如下。
1 资料与方法
1.1 一般资料 纳入标准:(1)经临床症状体征结合影像学(腰椎X线、MRI、CT)检查确诊为DLD;(2)单节段病变;(3)保守治疗超过3个月腰痛症状无明显改善;(4)于本院完成单节段腰椎融合内固定术;(5)已签署知情同意书。排除标准:(1)临床资料不完整;(2)有腰椎创伤史、手术史;(3)脊柱发育畸形;(4)有手术禁忌;(5)精神疾病;(6)其他脊柱疾病;(7)严重内科疾病、恶性肿瘤。
根据术后是否发生持续性下腰痛分为两组,术后末次随访(术后6个月)时腰痛视觉模拟评分(visual analogue score,VAS)[9]≥3分的患者纳入腰痛组(n=34),腰痛VAS<3分者纳入非腰痛组(n=52)。两组性别、年龄、身体质量指数、病程、病变类型、手术时间、出血量比较差异无均统计学意义(P>0.05),腰痛组骨质疏松、术中骨性终板损伤发生率高于非腰痛组(P<0.05,见表1)。

表1 两组一般资料比较
1.2 方法
1.2.1 疼痛程度及腰椎功能评估方法 分别于术前、术后3个月采用VAS评分评估腰椎疼痛程度,总分0~10分,分值越高疼痛越严重。采用日本骨科协会(Japanese orthopaedic association,JOA)[10]评分评估腰椎功能,分值0~29分,分值越高腰椎功能越好。
1.2.2 脊柱-骨盆矢状位序列参数检测方法 分别于术前、术后3个月采用BTDY 1000型高频X射线机拍摄患者站立位脊柱全长正侧位X线片,于X线片上测量脊柱-骨盆矢状位序列参数,包括腰椎前凸角(lumbar lordosis,LL):L1椎体上椎板切线与S1椎体上椎板切线之间的夹角;骨盆入射角(pelvic incidence,PI):S1上终板中点与股骨头中心连线和过S1上终板且垂直于S1上终板的直线之间的夹角,若双侧股骨头不重叠,则取两股骨头中心连线的中点;骨盆倾斜角(pelvic tilt,PT):S1上终板中点和股骨头中心连线与直线的夹角;骶骨倾斜角(sacral slope,SS):S1上终板与水平线的夹角(见图1)。
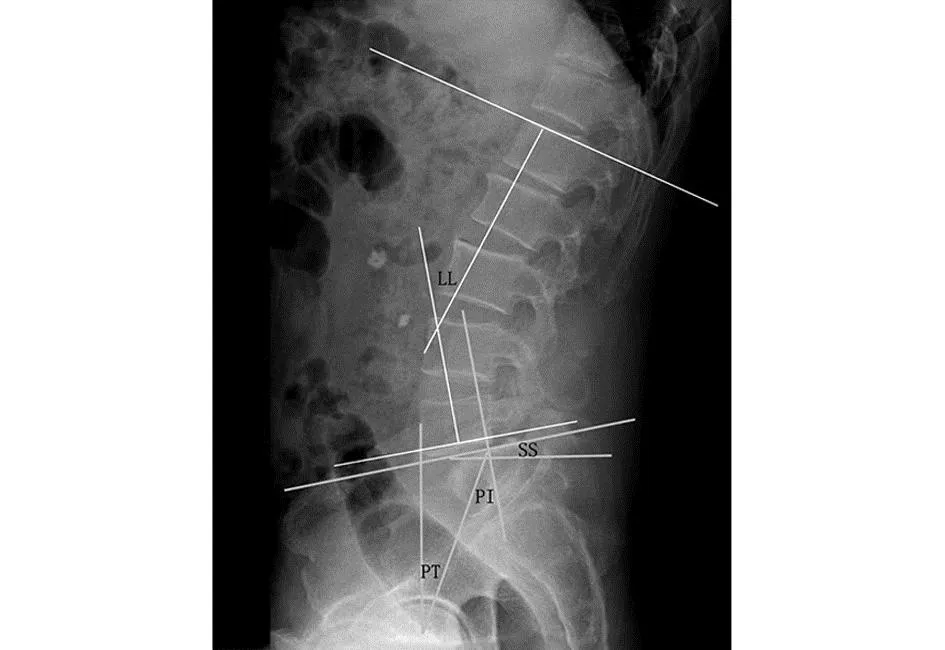
图1 脊柱-骨盆矢状位参数测量示意图
1.3 观察指标 (1)两组术前一般资料(性别、年龄、身体质量指数、病程、病变类型、手术时间、出血量、骨质疏松、术中骨性终板损伤)。(2)两组术前、术后3个月VAS、腰椎功能JOA评分、脊柱-骨盆矢状位序列参数(LL、PI、PT、SS)及变化值,以Δ表示指标术前与术后3个月变化值的绝对值。
2 结 果
2.1 两组手术前后疼痛程度、腰椎功能及脊柱-骨盆矢状位序列参数比较 两组术前VAS、JOA评分、LL、PI、PT、SS比较及两组术后3个月PI比较,差异均无统计学意义(P>0.05)。腰痛组术后3个月VAS评分、PT高于非腰痛组,JOA评分、LL、SS低于非腰痛组,且腰痛组ΔVAS、ΔJOA、ΔLL、ΔPI、ΔPT、ΔSS小于非腰痛组,差异均有统计学意义(P<0.05,见表2)。

表2 两组手术前后疼痛程度、腰椎功能及脊柱-骨盆矢状位序列参数比较
2.2 脊柱-骨盆矢状位序列参数变化值与VAS、JOA评分变化值的相关性 Pearson相关性分析显示,DLD患者ΔLL、ΔPT、ΔSS均与ΔVAS、ΔJOA存在正相关关系(P<0.05),ΔPI与ΔVAS、ΔJOA间无明显相关性(P>0.05,见表3)。

表3 VAS评分、JOA评分变化值与脊柱-骨盆矢状位序列参数变化值的相关性
2.3 术后持续性下腰痛发生的影响因素分析 以DLD患者术后是否发生持续性下腰痛为因变量,将骨质疏松、术中骨性终板损伤、ΔLL、ΔPI、ΔPT、ΔSS作为自变量,按照表4赋值方法,通过Logistic分析显示,骨质疏松、术中骨性终板损伤均为DLD患者术后发生持续性下腰痛的独立危险因素,ΔLL、ΔPT、ΔSS为保护性因素(P<0.05,见表5)。

表4 赋值方法

表5 术后持续性下腰痛发生的影响因素分析
2.4 脊柱-骨盆矢状位序列参数变化值及相关影响因素预测术后发生持续性下腰痛的价值 以腰痛组为阳性样本,非腰痛组为阴性样本,绘制骨质疏松、术中骨性终板损伤、ΔLL、ΔPI、ΔPT、ΔSS预测DLD患者术后发生持续性下腰痛的ROC曲线(见图2)。由图可知,骨质疏松、术中骨性终板损伤、ΔPI预测的AUC为0.665<0.700,不具有预测效能;ΔLL、ΔPT、ΔSS预测的AUC分别为0.776、0.825、0.731;ΔLL、ΔPT、ΔSS联合预测的AUC为0.939,大于ΔLL、ΔPT、ΔSS单独预测的AUC(Z=2.803、2.061、3.288,P<0.05),且与各指标单独预测比较,联合预测的NRI、IDI均>0(P<0.05,见表6~7)。

图2 参数变化值预测术后发生持续性下腰痛的ROC曲线

表6 脊柱-骨盆矢状位序列参数变化值预测术后发生持续性下腰痛的价值分析
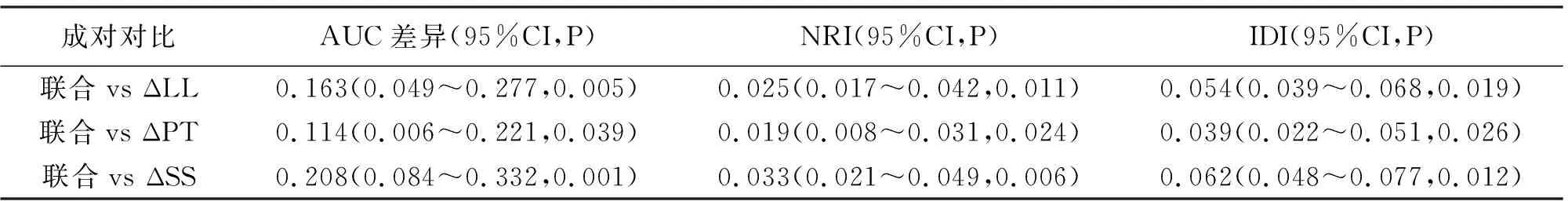
表7 联合与单独预测对比
3 讨 论
DLD可导致椎间盘膨出、髓核和水含量丢失及椎间盘高度降低,引起不同程度腰腿疼痛,多数患者对保守治疗或手术干预反应良好,但仍有大量患者继续遭受慢性下腰痛困扰[11-12]。积极探寻DLD患者腰椎术后持续性下腰痛的预测因素,对指导临床开展相关干预具有重要意义。
国外相关研究显示,退行性腰椎滑脱症患者行腰椎后路椎间融合术后脊柱-骨盆矢状位平衡与术后并发症的关系密切,认为PT纠正不足是持续性下腰痛的独立危险因素[13]。国内周志化等[14]研究发现,脊柱-骨盆矢状位不平衡与LDH术后复发有关,并指出低PI患者经椎间孔镜术治疗后更易复发。本研究创新性分析脊柱-骨盆矢状位序列参数变化与DLD患者腰椎术后持续性下腰痛的关系,结果显示,发生持续性下腰痛患者术后3个月脊柱-骨盆矢状位序列参数中PT高于未发生持续性下腰痛患者,LL、SS低于未发生持续性下腰痛患者,二者术后PI比较差异无统计学意义。说明术后PT、LL、SS与持续性下腰痛的发生有关。分析原因在于,PI主要用于描述盆腔形状、反映骨盆解剖结构,不随骨盆或脊柱位置变化而变化,因此PI是所有脊柱-骨盆矢状位序列参数中唯一不变的指标;SS是描述骨盆空间位置的参数,对骶骨的矢状面方向起着决定作用,LL是L1上终板延长线与S1上终板延长线之间的夹角,PT是S1上终板中点和股骨头中心连线与垂直线的夹角,其变化与SS相关,各参数均随着骨盆或脊柱位置变化而变化[15-16]。术后未发生持续性下腰痛患者的腰椎功能得到有效改善,脊柱-骨盆矢状位平衡恢复良好,PT、LL、SS明显改善,而发生持续性下腰痛患者脊柱-骨盆矢状位平衡未有效恢复或术后病情复发,导致脊柱-骨盆矢状位不平衡,PT、LL、SS无明显改善。刘步云等[17]研究显示,与无腰痛患者比较,腰痛患者术后PT明显增大,LL、SS明显缩小,PI无明显变化,与本研究结果基本一致。本研究还发现,术后未发生持续性下腰痛患者手术前后脊柱-骨盆矢状位序列参数发生明显变化,而术后发生持续性下腰痛患者各参数未发生明显变化,进一步通过相关性分析显示,ΔLL、ΔPT、ΔSS均与ΔVAS、ΔJOA存在正相关关系。由此可见,DLD患者手术前后脊柱-骨盆矢状位序列参数变化值与病情改善情况密切相关。
本研究结果显示,ΔLL、ΔPT、ΔSS是DLD患者术后发生持续性下腰痛的保护因素。说明手术前后LL、PT、SS变化越大,对脊柱-骨盆矢状位不平衡的纠正效果越好,脊柱-骨盆解剖结构恢复更佳,发生持续性下腰痛的风险越低。既往研究显示,PT是DLD患者单节段斜侧椎间融合术后发生下腰痛的独立危险因素之一[18]。与本研究结果基本一致。此外,本研究发现腰痛组骨质疏松、术中骨性终板损伤是DLD患者术后发生持续性下腰痛的独立危险因素。原因考虑为骨质疏松会导致DLD的内固定失败,从而影响治疗效果,增加术后下腰痛复发率[19]。而术中骨性终板损伤可导致松质骨与融合器直接接触,松质骨强度明显低于皮质骨,使椎间隙支撑力降低,最终影响内固定效果,增加腰痛复发风险[20]。唐烨等[21]分析了脊柱-骨盆矢状位序列参数与LDH手术疗效的关系,认为脊柱-骨盆矢状位不平衡与DLD有关,可作为预测术后疗效的定量参数。结合本研究结果,推测ΔLL、ΔPT、ΔSS在预测DLD患者术后发生持续性下腰痛方面具有一定潜力,通过ROC曲线分析发现,ΔLL、ΔPT、ΔSS预测DLD患者术后发生持续性下腰痛的AUC均在0.700以上,具有一定预测效能,特别是ΔLL、ΔPT、ΔSS联合预测的AUC明显增大,预测能力有明显改善,可为临床预测术后持续性下腰痛的发生概率提供可靠依据。
综上所述,脊柱-骨盆矢状位序列参数中LL、PT、SS变化值是DLD患者腰椎术后持续性下腰痛的影响因素,与患者术后病情改善情况密切相关,且能为临床预测术后持续性下腰痛提供可靠影像学依据。
