血清CXCL5、sICAM-1与非肌层浸润性膀胱癌患者术后转归的相关性
2024-01-17朱其军魏文焕
朱其军 魏文焕
作者单位:464000 河南省信阳市中心医院
膀胱癌属泌尿系统恶性肿瘤之一,其中非肌层浸润性膀胱癌(Non-muscle-invasive bladder cancer,NMIBC)占全部膀胱癌的75%~85%,经尿道膀胱肿瘤切除术仍是NMIBC的首选标准疗法,可彻底切除肉眼可见的病灶组织,延长患者生存期[1]。但相关研究指出,NMIBC患者术后复发风险高,而复发患者难以再次接受手术切除,常通过化疗延长生存期,预后较差[2]。因此,积极探寻更多潜在的治疗靶点仍是NMIBC临床研究的重点与热点,或有助于患者精准个体治疗方案的制定。
肿瘤的持续生长需依赖于新生血管的形成,新生血管形成在肿瘤发生、发展过程中发挥关键性作用[3]。血清趋化因子配体5(CXC chemokine Ligand-5,CXCL5)是趋化因子C-X-C/α亚族的成员之一,研究指出,CXCL5与肿瘤血管的新生密切相关,可参与各种肿瘤细胞的生物学行为[4]。免疫应答是肿瘤免疫逃逸的重要机制之一,与肿瘤生长、侵袭和转移密切相关[5]。而血清可溶性细胞间黏附分子-1(soluble intercellular adhesion molecule-1,sICAM-1)作为免疫球蛋白家族成员之一,已有研究证实,sICAM-1可参与肿瘤免疫应答过程[6]。但关于血清CXCL5、sICAM-1与NMIBC术后转归是否存在关系并不明确,还需进一步探析。
1 材料与方法
1.1 一般资料
本研究采用便利抽样法,选取医院2019年1月至2021年3月收治的NMIBC患者。
纳入标准:①NMIBC符合《外科学》[7]中相关诊断标准;②经影像学、病理活检等结果确诊;③恶性肿瘤国际临床病理分期(tumor lymph node metastasis,TNM)[8]为Ta~Tis期;④符合手术指征,行手术治疗;⑤危险度为低、中危者;⑥患者意识清晰,可配合研究;⑦患者签署自愿受试同意书,患者及其家属签署知情同意书。
排除标准:①既往有放化疗史;②存在泌尿系统感染、结石;③重要脏器功能不全;④近3个月内接受侵入性泌尿系统检查或手术者;⑤合并其他恶性肿瘤;⑥伴有精神障碍、认知障碍;⑦转移性膀胱癌;⑧合并血液、免疫系统疾病;⑨既往接受膀胱灌注抗癌治疗;⑩伴有严重感染。
剔除、脱落与中止标准:①随访期间失访者;②患者要求终止试验;③患者在参与试验过程中,病情突然变化不符合入组条件;④患者病死。共筛选出118例符合标准的患者纳入研究,其中男性72例,女性46例;年龄39~65岁,平均年龄(54.67±6.80)岁;TNM分期:38例Ta期、43例T1期、37例Tis期;分化程度:47例高分化、45例中分化、26例低分化。
1.2 方法
1.2.1 手术方法 全部患者均接受经尿道膀胱肿瘤切除手术。采用全身麻醉,取截石位,切除膀胱内肿瘤及其基底,达深肌层,切除范围于肿瘤边缘2 cm左右。术后使用生理盐水清洗膀胱,常规抗感染等。患者术后均接受膀胱灌注治疗,使用表柔比星50 mg/次,于术后24 h内完成初次灌注治疗,随后1次/周,持续治疗8周。之后可调整用药时间为1次/月,持续治疗10个月。
1.2.2 患者资料收集方法 通过医院电子病历管理系统,记录患者年龄、性别、分化程度、TNM分期、肿瘤直径、病灶数、尿核基质蛋白22(Nuclear matrix protein 22,NMP22)水平等临床特征。
1.2.3 血清CXCL5、sICAM-1检测方法 术前,全部患者均采集清晨空腹静脉血3 ml,经离心机进行离心处理(离心速度3500 r/min,时间10 min,半径10 cm),离心完毕后取血清,分装,于-80 ℃环境下待检。使用上海通蔚实业有限公司的试剂盒,采用双抗体一步夹心法酶联免疫吸附法测定血清CXCL5、sICAM-1水平。
1.2.4 随访 患者自出院后开始随访,共随访1年,每3个月回院复查1次(若患者感觉不适和异常则立即回院就诊、复查),复查内容为膀胱镜检查,检查过程中发生异常时,及时行活检及病理检查确诊,随访截止时间是2022年3月。记录患者无瘤生存期。
1.3 统计学分析

2 结果
2.1 NMIBC患者血清CXCL5、sICAM-1水平及相关性分析
经检测,NMIBC患者术前血清CXCL5水平平均为(812.12±164.55)pg/ml,血清sICAM-1水平平均为(45.89±12.29)ng/L。经双变量Pearson相关系数检验,NMIBC患者血清CXCL5、sICAM-1水平之间呈正相关(γ=0.328,P<0.001)。
2.2 血清CXCL5、sICAM-1不同水平NMIBC患者的临床特征比较
以NMIBC患者的血清CXCL5、sICAM-1水平的均值为界限,将NMIBC患者分为血清CXCL5高表达组(60例)和CXCL5低表达组(58例),sICAM-1高表达组(61例)和sICAM-1低表达组(57例)。血清CXCL5、sICAM-1高表达组中NMP22≥10 U/ml、低分化程度患者占比高于低表达组,差异有统计学意义(P<0.05);但血清CXCL5、sICAM-1不同表达组的年龄、性别、TNM分期、病灶大小及病灶数量比较,差异无统计学意义(P>0.05)。见表1。

表1 血清CXCL5、sICAM-1不同水平NMIBC患者的临床特征比较
2.3 NMIBC患者术后无瘤生存情况
118例NMIBC患者中,经为期1年的随访,有34例出现复发,复发率为28.81%(34/118)。随访时间1~12个月,中位随访时间12.00(12.00,12.00)个月。整体生存函数见图1。
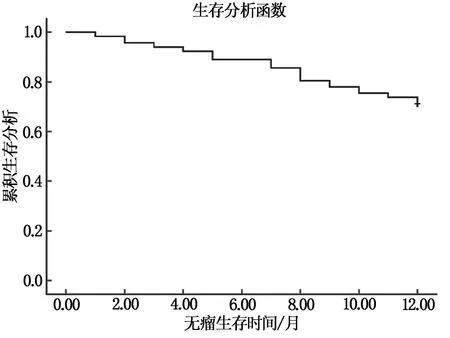
图1 全部NMIBC患者整体无瘤生存函数曲线
2.4 118例NMIBC患者无瘤生存情况的单因素COX回归分析
将NMIBC患者无瘤生存情况作为因变量(1=复发,0=未复发),纳入年龄、性别(赋值:1=男,2=女)、分化程度(赋值:1=低分化,2=中分化,3=高分化)、病灶数(赋值:1=单发,0=多发)、TNM分期(赋值:1=Ta期,2=T1期,3=Tis期)、NMP22(赋值:1=≥10,0=<10)、血清CXCL5水平、sICAM-1水平作为自变量。经单因素COX回归分析结果显示,分化程度、NMP22、血清CXCL5、sICAM-1水平与NMIBC患者无瘤生存情况有关(P<0.05)。见表2。
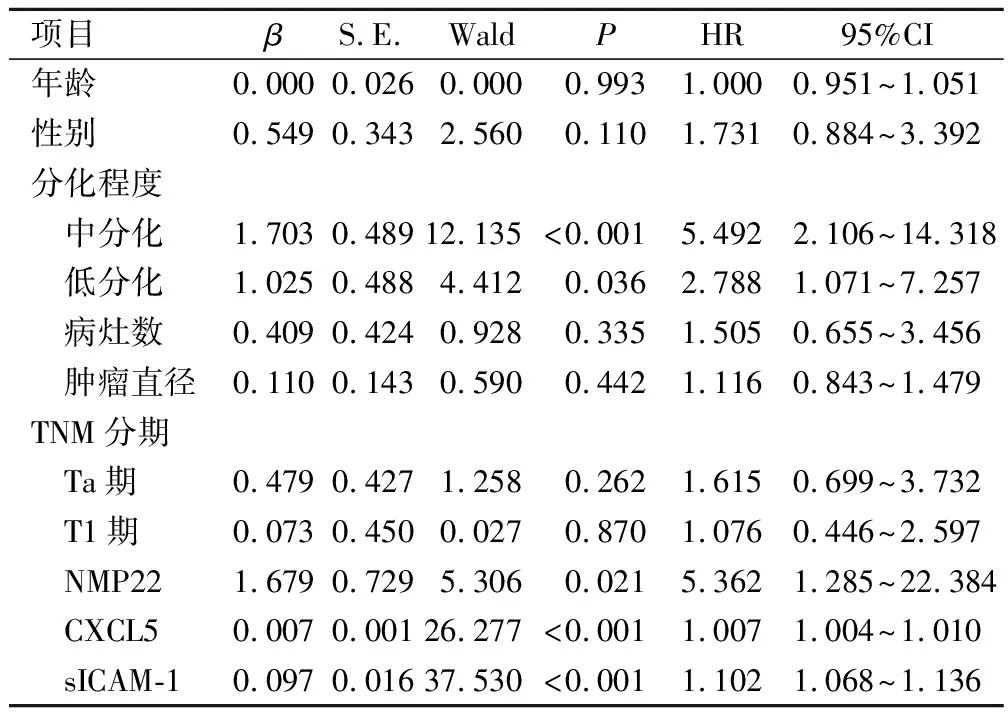
表2 118例NMIBC患者无瘤生存情况的单因素COX回归分析
2.5 118例NMIBC患者无瘤生存情况的多因素COX回归分析
将NMIBC患者无瘤生存情况作为因变量(1=复发,0=未复发),将上述结果中验证差异有统计学意义的指标[分化程度(赋值:1=低分化,2=中分化,3=高分化)、血清CXCL5水平、sICAM-1水平、NMP22(赋值:1=≥10,0=<10)]作为自变量进行多因素COX回归分析,经验证结果显示,血清CXCL5、sICAM-1水平与NMIBC患者无瘤生存情况有关(P<0.05)。见表3。
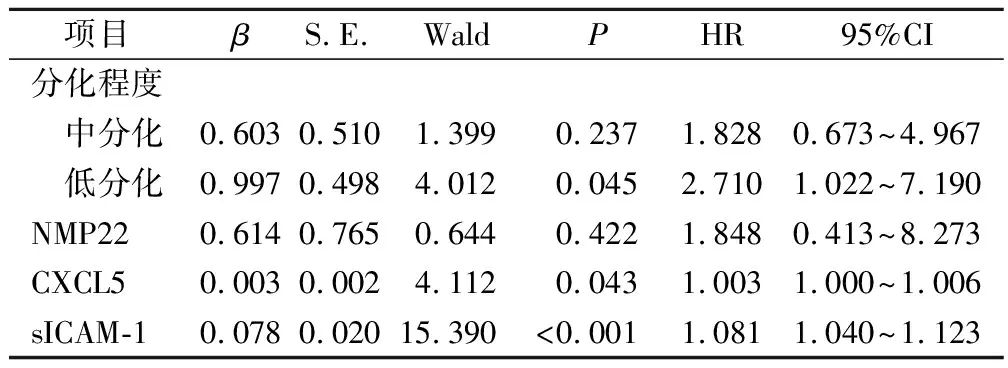
表3 118例NMIBC患者无瘤生存情况的多因素COX回归分析
2.6 不同血清CXCL5、sICAM-1水平NMIBC患者的生存时间比较
血清CXCL5、sICAM-1水平高表达组的总无瘤生存时间均低于低表达组,差异有统计学意义(P<0.05)。见图2、3。
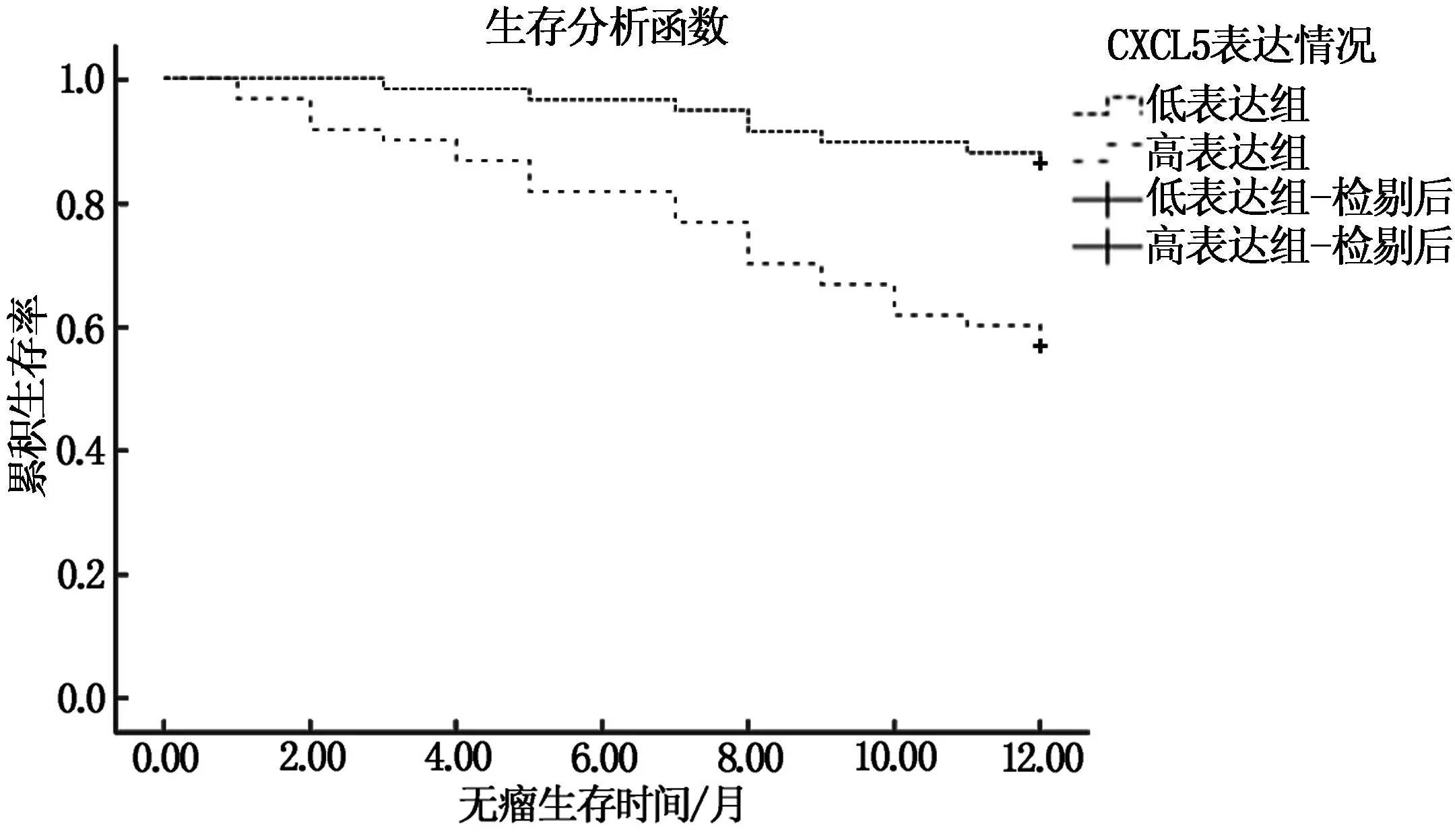
图2 血清CXCL5不同水平NMIBC患者无瘤生存曲线比较
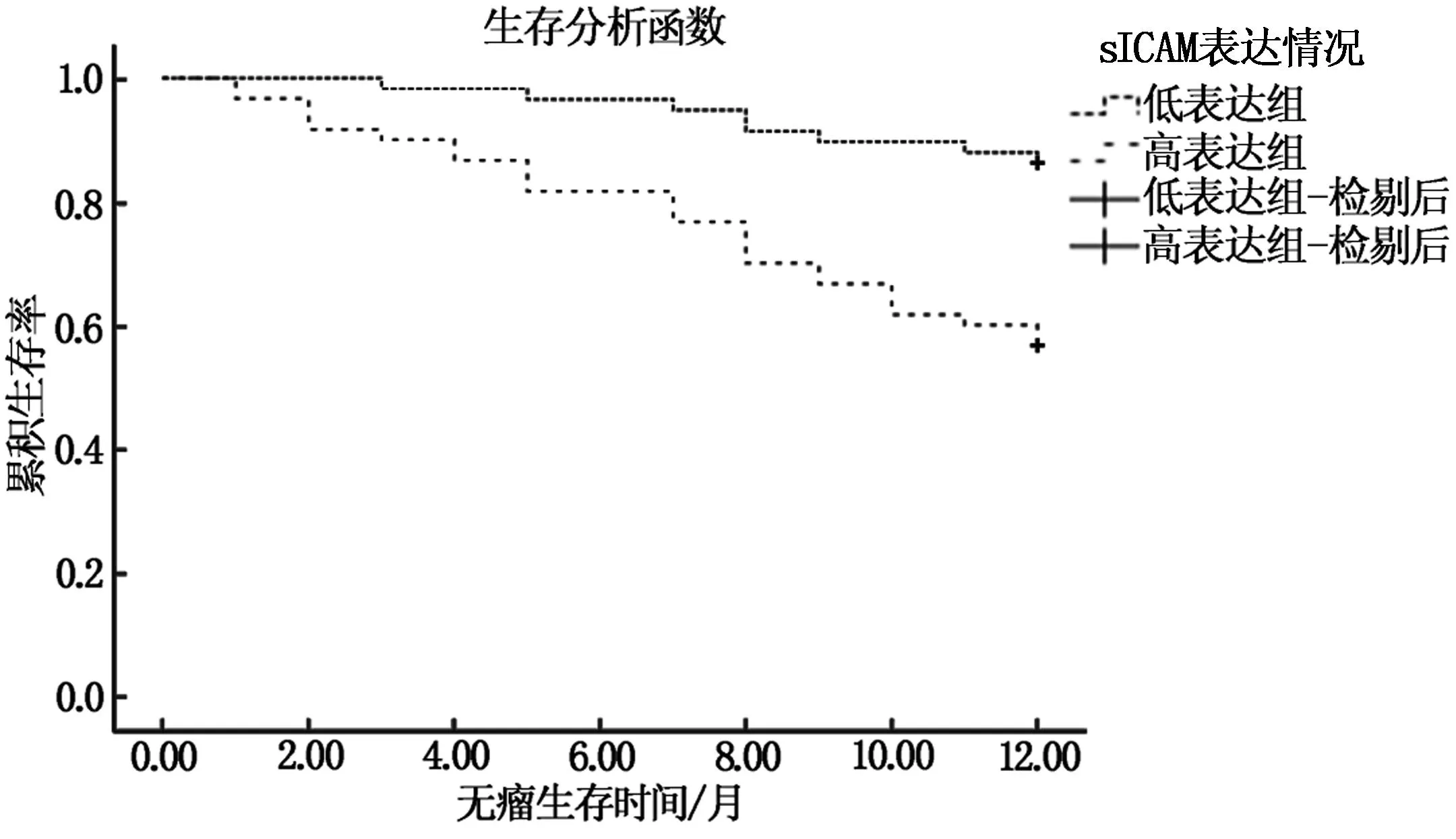
图3 血清sICAM-1不同水平NMIBC患者无瘤生存曲线比较
3 讨论
手术在膀胱癌的治疗中占重要地位,其中70%~80%患者分型为NMIBC,而该类型患者具有复发率高、治疗难度大及预后效果差等特点[9],给NMIBC的临床治疗带来了巨大挑战。据2021年中国肿瘤医院泌尿肿瘤协作组制定的共识中指出,约45%的NMIBC患者术后1年内肿瘤复发[10]。本研究发现,约28.81%的NMIBC患者术后复发,低于上述研究结果,分析原因可能与本研究纳入的患者术后选择性接受膀胱灌注治疗有关,但仍提示NMIBC患者术后复发风险高。如何降低NMIBC患者术后复发率,延长生存时间仍是临床研究的重中之重。
膀胱镜和尿液脱落细胞检查是观察NMIBC患者是否出现肿瘤复发、肿瘤进展等情况的主要方法,但膀胱镜检查属侵入性检查,且不易发现微小及隐匿性病变,临床应用受限,而尿液脱落细胞难以有效鉴别分化好的尿路上皮细胞癌的脱落细胞和正常尿路上皮细胞,准确性降低[11]。近年,临床已提出部分和NMIBC发生、发展有关的可溶性标志物,如NMP22,已有相关研究证实,膀胱癌细胞内的NMP22浓度约为正常膀胱上皮细胞内浓度的25倍,可作为膀胱癌的筛查指标或复查间隔时间的指标[12]。但也有相关研究提出反对意见,指出膀胱炎、尿路感染性疾病和泌尿系结石等疾病也会导致NMP22水平的升高,造成假阳性结果,特异性较低[13]。因此,针对NMIBC寻找新的术后转归指标是目前临床研究亟需解决的问题。
临床认为,炎症反应在肿瘤的发生、发展中发挥重要作用,持续的炎症刺激会促进毛细血管生成,而新生毛细血管有助于肿瘤细胞的增殖、侵袭和转移等[14]。CXCL5是趋化因子之一,其可作为炎症中介趋化中性粒细胞,也可激活嗜中性粒细胞,促进细胞外自由钙离子的产生和分泌[15]。近年来,临床逐渐关注到CXCL5与肿瘤之间的关系,并指出CXCL5与膀胱癌、鼻咽癌等多种恶性肿瘤密切相关[16]。如在2014年,Zheng J等[17]研究表明,人体膀胱癌组织中的CXCL5有关的mRNA和蛋白质明显升高。sICAM-1是一种单链糖蛋白,可存在于白细胞、淋巴细胞等多种细胞内,能够参与机体免疫和炎症反应过程[18]。目前,临床已有研究发现,sICAM-1可参与包括膀胱癌在内的多种恶性肿瘤的发生与发展,且可作为乳腺癌、肝癌等恶性肿瘤预后的判断指标[19]。sICAM-1在肿瘤免疫应答过程中发挥呈递作用,其与肿瘤生长、转移等密切相关。
结合上述背景内容,本研究就血清CXCL5、sICAM-1在肿瘤进展中的作用,提出二者与NMIBC患者术后转归存在相关性的假设,并经过初步验证发现,血清CXCL5、sICAM-1高表达组的分化程度(低分化)占比高于低表达组,表明血清CXCL5、sICAM-1在NMIBC的发生、发展中发挥一定的作用。CXCL5可与其受体CXCR2相互结合,激活P13K/Akt信号通路,促使基质金属蛋白酶(Matrix metalloproteinase,MMP)-2/MMP-9的上调改变,溶解基质屏障,利于NMIBC患者肿瘤细胞的转移和侵袭[20]。并且,CXCL5可通过诱导炎症反应的发生促进血管新生,不仅可为肿瘤生长提供足够的营养支持,也可为肿瘤转移提供通道,且CXCL5可直接抑制肿瘤细胞的凋亡,更有利于肿瘤生长和侵袭[21]。sICAM-1可与淋巴细胞功能相关抗原1相互结合,导致淋巴细胞无法正常识别、杀灭肿瘤细胞,促使肿瘤细胞逃避机体免疫识别机制,利于肿瘤细胞增殖和转移等[22]。吴荣鑫等[23]研究指出,sICAM-1水平可用于预测膀胱癌的预后。
上述对于CXCL5、sICAM-1在肿瘤中作用机制的阐述,均提示二者可影响NMIBC进展,影响患者术后转归。本研究经进一步验证发现,血清CXCL5、sICAM-1水平与NMIBC无瘤生存情况有关,且血清CXCL5、sICAM-1高表达患者的无瘤生存时间明显缩短,证实血清CXCL5、sICAM-1水平与NMIBC患者术后转归具有相关性,这一结论与梅延辉等[24]、涂小峰等[25]研究结果基本一致。最后,本研究还分析了血清CXCL5、sICAM-1之间可能存在的关系,结果证实,二者之间呈正相关,但关于二者之间互相调节与影响的作用机制并不明确,且无相关研究阐明,还需未来开展更多的研究进一步探索分析。
综上所述,血清CXCL5、sICAM-1高表达与NMIBC患者术后转归有关,未来或可将二者作为预测患者预后的指标,也可将二者整合到抗癌治疗中,为后续膀胱癌治疗提供新思路。但本研究仍存在一定的不足,如本研究的随访时间较短,总体生存期观察尚不足,且CXCL5、sICAM-1并未作为常规实验室检测项目,只限于实验室研究,今后还需继续扩大研究样本量,开展更多大样本、多中心的前瞻性研究,以获得更加准确的研究结果。
