细胞间线粒体转移在糖尿病及其并发症中作用的研究进展*
2024-01-17王海燕宋文婷王小磊
王海燕,宋文婷,赵 萌,王 东,王小磊,李 秋△
(1山东第一医科大学附属省立医院内分泌与代谢病科,山东 济南 250021;2山东大学附属省立医院内分泌与代谢病科,山东 济南 250021;3山东第一医科大学附属内分泌与代谢病医院,山东 济南 250021)
近年来,全球糖尿病发病率和患病率不断增加,有研究显示,预计到2045 年,糖尿病发病人数将上升至6.29亿人[1]。根据美国糖尿病协会的规定,2型糖尿病(type 2 diabetes mellitus,T2DM)的常规治疗基于生活方式干预与抗糖尿病药物一起进行。迄今为止,美国食品和药物管理局已经批准了8 类抗糖尿病药物,包括一线药物二甲双胍和新开发的胰高血糖素样肽1(glucagon-like peptide-1,GLP-1)受体激动剂[2],以及单药、双联治疗和多药治疗等多功能用药方案,以提高治疗T2DM 的效果。然而,T2DM的某些病理,如β 细胞衰竭、肝功能障碍、胰岛素抵抗和全身炎症,在使用常规药物后仍然难以治愈。现有研究表明,细胞中线粒体功能障碍相关的氧化应激、胰岛素抵抗和代谢障碍是糖尿病发展的重要促成因素[3],因此线粒体稳态修复有望对代谢性疾病及其并发症产生潜在的治疗作用。研究显示,线粒体转移通过肌动蛋白隧道纳米管(tunneling nanotubes,TNTs)、细胞外囊泡(extracellular vesicles,EVs)、细胞融合和挤压而恢复受损哺乳动物细胞的能量供应[4-6]。2017 年,一项人类临床研究首次报道了使用分离线粒体缓解线粒体功能障碍从而治疗心肌病的创新策略[7]。在本综述中,我们总结了细胞间线粒体转移在糖尿病及其并发症中的进展,以期为这一研究方向提供参考资料。
1 线粒体功能障碍在糖尿病发病中的作用
线粒体是高度动态的细胞器,在维持细胞代谢稳态中起着非常重要的作用。线粒体是活性氧(reactive oxygen species,ROS)的主要来源,包括超氧阴离子和过氧化氢,ROS 对氧化还原稳态、代谢、凋亡和Ca2+水平维持等多种细胞功能至关重要[8],其过度生产加剧了氧化应激[9]。T2DM 的特点是线粒体功能障碍、过多产生的ROS 和低水平的ATP。当葡萄糖水平高时,线粒体会增强ROS的产生,并诱导氧化应激和组织损伤[10]。线粒体功能障碍和氧化应激有一定的机制关系,两者又会导致胰岛素抵抗和T2DM。研究显示,线粒体功能障碍在很大程度上导致年龄依赖性胰岛素抵抗的发展[11]。正常情况下,线粒体的生物发生有助于调节能量平衡,而在高血糖条件下,电子传递链增强ROS 的产生被认为会加剧病理途径,导致糖尿病微血管并发症(心肌病、肾病、视网膜病变和神经病变)和大血管并发症(中风和心肌缺血)[12]。此外,ROS 异常和脂质过氧化作用参与了糖尿病心肌病时的心肌线粒体损伤[13];ROS产生是糖尿病肾病(diabetic kidney disease,DKD)中线粒体功能异常进而导致肾脏损伤的核心环节[14]。因此,改善线粒体功能可能是治疗糖尿病及其并发症的有效策略。
2 细胞间线粒体转移
细胞间线粒体转移是损伤细胞在发生应激后的反应,能使受损细胞尽快恢复功能,受损组织得到修复[15]。这一现象是由Rustom 等[16]最先提出的,他们在本世纪初观察到线粒体通过TNTs 在哺乳动物细胞之间移动。有报道称,使细胞器发生转移的必要条件之一是应激信号,线粒体转移的扳机点是线粒体功能的缺陷或缺乏,如使用线粒体抑制剂治疗或在线粒体DNA 耗尽的情况下[17]。转移的过程会受到细胞外环境的影响,如抗氧化剂对线粒体的转移有促进作用[18]。此外,细胞内葡萄糖、Ca2+和能源物质ATP 也被认为是影响线粒体转移的主要因素[19]。细胞间线粒体转移可以提供外源线粒体,补充功能失调的线粒体,从而减轻线粒体缺陷。这对今后探索新靶点治疗糖尿病及其并发症有一定的参考价值,启发研究者们进一步利用线粒体转移进行有效的治疗(表1)。

表1 细胞间线粒体转移在糖尿病中的研究Table 1. Researches on intercellular mitochondrial transfer in diabetes mellitus
2.1 间充质干细胞(mesenchymal stem cells,MSCs)作为线粒体供体 MSCs 是一种多能、自我更新的细胞,几乎可以存在于所有的器官和组织中。MSCs 具有分化为肌肉细胞、脑细胞、血管细胞和骨细胞等多种细胞类型的能力,这种多能分化特性,加上它们的自我更新能力和调节免疫反应的能力,使得它们具有治疗糖尿病相关并发症的潜力。尽管治疗效果和作用机制尚未确定,但值得注意的是干细胞的一个好处是它们能够释放线粒体[20]。研究显示线粒体转移是MSCs 的一种新行为,MSCs 介导的线粒体转移是挽救受损细胞和恢复线粒体功能的主要手段[21],来自MSCs 捐赠的线粒体可以改善其他糖尿病并发症,包括糖尿病肾病和炎症[21-23]。例如,在链脲佐菌素诱导的糖尿病动物中,骨髓MSCs(bone marrow MSCs,BM-MSCs)通过缝隙连接介导的线粒体转移缓解高血糖诱导的肾近端小管上皮细胞(proximal tubular epithelial cells,PTECs)的线粒体功能障碍,减少ROS 产生,抑制PTECs 凋亡[23];在高脂饮食诱导的T2DM 相关非酒精性脂肪性肝病模型中,线粒体以细胞融合的方式从BM-MSCs 转移到脂肪变性细胞可以有效帮助受损细胞从线粒体功能障碍中恢复,降低了ROS水平,减轻了脂肪变性和糖脂代谢紊乱[24]。由于许多组织的病理改变与线粒体功能受损有关,补充外源性健康线粒体替代受损线粒体,可改善受损细胞的能量供应,逆转ROS过量产生,恢复线粒体功能[25]。
2.2 线粒体转移改善胰岛素分泌功能 线粒体代谢产生的ATP 对胰岛β 细胞的胰岛素分泌至关重要。β 细胞具有代谢活性,会利用线粒体ATP 生成而偶联循环葡萄糖升高、β细胞去极化和胰岛素的胞外释放,以此来应对细胞外葡萄糖的升高。Rackham等[26]证实,胰岛与MSCs共培养可改善胰岛胰岛素分泌功能,在缺氧条件下MSCs 的线粒体可以通过TNTs 这一机制转移到β 细胞中进行补充。与MSCs一起培养后,β细胞线粒体耗氧量和葡萄糖诱导的胰岛素分泌增加,表明线粒体转移可以响应和缓解受损线粒体产生过多ROS引起的缺氧和氧化应激。线粒体从人类MSCs转移到人类胰岛比从小鼠MSCs转移到小鼠胰岛更易达成,因为孤立的人类胰岛暴露于更极端的细胞应激源,从而诱导MSCs来源的线粒体向人类胰岛β 细胞转移,这与线粒体发生转移的必要条件之一是应激信号相呼应,更强细胞应激源发出更为强烈的信号诱导功能性线粒体转移至受损细胞。因此,通过MSCs介导的线粒体转移来确保最佳的β 细胞线粒体质量和生物能,从而使临床胰岛移植得到更广泛的应用,或为糖尿病的治疗提供了一种新思路。
2.3 细胞间线粒体转移或减轻胰岛素抵抗 胰岛素抵抗是致使β 细胞对升高的血糖水平反应不足的主要因素。胰岛素是许多组织中线粒体生物发生和功能的关键调节因子,胰岛素缺乏和胰岛素抵抗都会导致氧化应激,从而导致DNA 和蛋白质的氧化损伤,引起糖尿病并发症。Kelle 等[27]报道了肥胖和T2DM 成人在胰岛素抵抗期间肌肉中线粒体酶活性、含量和线粒体脂肪酸氧化的降低。另有研究证实,父母患有T2DM 的肥胖症和胰岛素抵抗的成年人后代中线粒体含量降低,肌肉葡萄糖摄取率降低,许多调节线粒体的因素发生改变[28]。这些研究形成了线粒体氧化能力下降导致肌内脂质积累的概念的基础,脂肪酸代谢物肌细胞内浓度的增加激活丝氨酸激酶级联,导致关键丝氨酸位点上胰岛素受体底物1(insulin receptor substrate-1,IRS-1)磷酸化增加,从而阻断胰岛素受体酪氨酸位点上IRS-1的磷酸化,导致胰岛素刺激的IRS-1 相关PI3K 活性降低,引起胰岛素信号通路和肌肉作用的缺陷[28],从而抑制胰岛素信号传导[29]。胰岛素敏感性和线粒体功能相互影响,促进了胰岛素抵抗进一步损害线粒体功能的循环,这也得到了体内研究报告的支持:与胰岛素敏感者相比,胰岛素抵抗者的肌肉中[13C]-乙酸盐与谷氨酸盐的结合和线粒体磷酸化约低30%[30]。线粒体氧化磷酸化的减少可能是这些个体肌细胞内脂质含量增加和相关肌肉胰岛素抵抗的原因[30],胰岛素本身刺激线粒体生物发生[31],并且线粒体形态在肥胖的I患者和T2DM 患者中发生改变[32]。遗憾的是,目前还没有关于线粒体转移改善胰岛素抵抗的确切结论,但线粒体功能障碍在胰岛素抵抗的发展中起着重要作用是公认的。尽管胰岛素抵抗的发展并不需要线粒体功能受损,但促进胰岛素抵抗的途径可能会损害线粒体功能并进一步增加ROS 的产生,从而导致有害的反馈循环。
2.4 细胞间线粒体转移减轻DKD DKD 是慢性肾脏疾病严重的病因之一。高血糖所引起的过度氧化应激导致了线粒体功能障碍、ROS 产生过多和ATP的减少,对DKD 的发展有促进作用[33]。DKD 的主要病理改变为肾小球病变,长期持续的高糖环境可激活蛋白激酶C 和肾素-血管紧张素系统,诱导ROS 和晚期糖基化终末产物的积累,进而损伤内皮细胞,导致蛋白尿的产生和肾小球硬化[34],最终加重肾功能损害和DKD 的进展。此外,肾小管为水、葡萄糖及Na+、K+、Cl-等电解质的重吸收和分泌进行主动转运,需要大量能量以ATP 的形式存在。因此,DKD 患者线粒体的功能障碍损害了体液的稳态和尿成分的调节,同时,线粒体的变形会导致细胞骨架改变、刷状边界破坏、细胞间接触丧失和上皮脱落增强[35-36]。在体外共培养时,MSCs 将线粒体转移到糖尿病受损的肾小球内皮细胞,促进其增殖,抑制其凋亡,使其线粒体功能得到改善[37]。在此过程中,MSCs 降低了促炎细胞因子和促凋亡因子的表达,显著改善了功能参数(血尿素氮和血清肌酐),减少了丙二醛、晚期糖基化终产物和ROS 的产生,增加了体内谷胱甘肽过氧化物酶和超氧化物歧化酶的水平,也使得肾小球基底膜和肾间质的纤维化显著降低。另有研究显示,功能性内源性线粒体的补充对肾小管上皮细胞形态的改善是肾小管修复的必要条件,BM-MSCs 在体内和体外将其线粒体转移到糖尿病受损的PTECs,促进了其修复[23]。BM-MSCs 来源的分离线粒体作用于PTECs 内源性线粒体部分,通过调节线粒体相关因子Bcl-2、兔抗人单克隆抗体和过氧化物酶体增殖物激活受体γ 辅激活因子1α,抑制体外ROS 的产生,抑制细胞凋亡,恢复高糖条件下PTECs中人巨蛋白和钠-葡萄糖协同转运蛋白2等转运蛋白的表达恢复。
2.5 线粒体转移改善糖尿病心肌功能 T2DM 引起线粒体功能障碍,增加心肌对缺血再灌注损伤的易感性[38],显著促进T2DM 患者急性冠脉事件或心脏干预后预后不良[39]。已有证据表明线粒体在心脏缺血再灌注损伤的调节中发挥关键作用[40]。缺血再灌注损伤会对线粒体功能和细胞能量学产生不利影响,缺血期间若线粒体功能障碍持续存在,尽管冠状动脉血流和组织再灌注恢复,最终对缺血后心肌收缩功能和细胞活力产生负面影响[41]。值得注意的是T2DM 加重了这些影响,并显著增加需要心脏干预的T2DM 患者的发病率和死亡率。尽管目前冠状动脉干预策略取得了进展,但仍没有可行的方法来减轻需要心脏手术的T2DM 患者的缺血再灌注损伤,因此急需探索一条新途径改善干预糖尿病心肌病的发生及预后。研究表明,线粒体移植是一种治疗线粒体功能障碍的创新策略,可以克服药物治疗的局限性,用从患者自身非缺血组织中分离出来的、结构完整的、具有呼吸功能的活线粒体取代缺血再灌注损伤的原生线粒体[40,42-43],这种方法已被临床证实可增强缺血后心脏活力和功能。线粒体移植旨在将有功能的外源性线粒体移植到线粒体缺陷细胞中,以恢复或预防线粒体疾病,简单来讲是用新引擎替换旧引擎以恢复其功能。众多体外和体内研究表明,分离出具有完整呼吸作用的线粒体可以灌注到心脏,在那里它们通过肌动蛋白依赖的内吞作用[44]被心肌细胞迅速内化[45]。一旦进入宿主细胞,供体线粒体从核内体逃逸,并与宿主线粒体网络[46]融合。健康供体线粒体的掺入可通过增加心肌呼吸和ATP 的产生来改善细胞和心脏功能[40,45],上调参与呼吸的心脏保护细胞因子和线粒体蛋白[40]的表达,并通过替换受损的线粒体DNA[45]最终减轻缺血损伤并改善心脏功能[47]。在临床试验中,线粒体移植为治疗缺血再灌注损伤后心肌病提供了一种新兴的治疗工具,如Doulamis 等[48]在离体灌注糖尿病大鼠心脏中证明了线粒体移植在缺血再灌注后增强心肌功能、心肌细胞存活和增加ATP 含量方面有显著疗效,线粒体移植显著促进糖尿病心脏缺血后心肌功能恢复,显著减少心肌细胞损伤;Louwagie 等[49]观察到暴露于妊娠晚期糖尿病和母体高脂饮食的大鼠后代在出生时和衰老过程中会出现线粒体功能障碍、心肌细胞生物能受损和心功能障碍,通过线粒体转移分离线粒体功能,供体线粒体促进妊娠晚期糖尿病和母体高脂饮食小鼠心肌细胞的呼吸,并减少雄性应激诱导的细胞凋亡。
3 介导细胞间线粒体转移的主要机制
线粒体转移详细的机制目前仍不清楚,TNTs、EVs、缝隙连接蛋白43(connexin 43,Cx43)和细胞融合都可能是线粒体细胞间转移的途径(图1)。
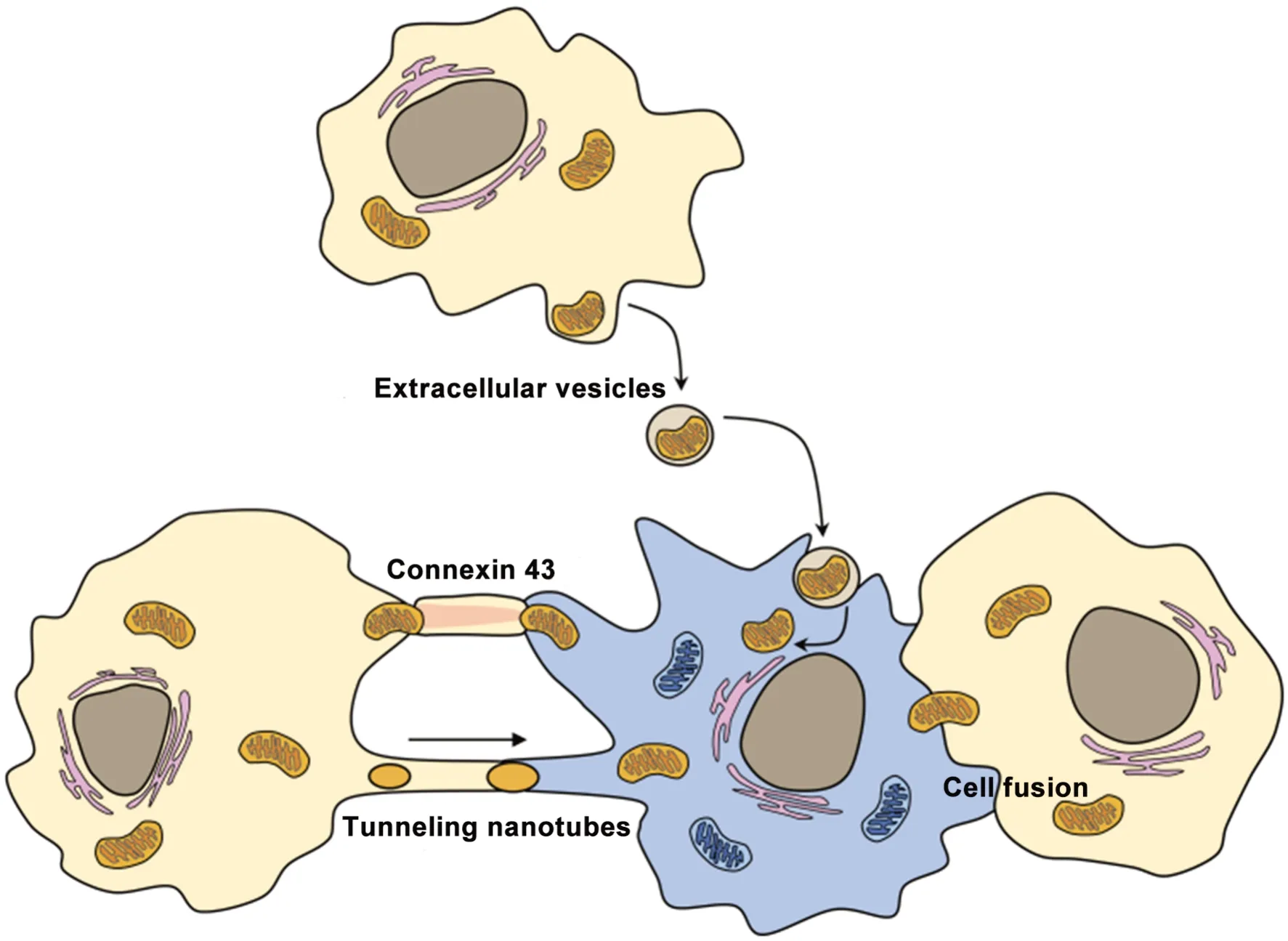
Figure 1. Mechanism of intercellular mitochondrial transfer through tunneling nanotubes,connexin 43,extracellular vesicles and cell fusion.图1 细胞间线粒体转移机制:隧道纳米管、细胞外囊泡、缝隙连接蛋白43和细胞融合
3.1 TNTs介导的线粒体转移 TNTs是一种膜性管状延伸的结构,可以连接远处的细胞以便于细胞间的相互作用。TNTs 的长度大约几个细胞直径,直径为50~200 nm,它们的膜与连接细胞的膜连续,是可以连接两个细胞的细管状结构,遂取名为隧道纳米管[15]。TNTs 目前已经被明确是一种细胞间的通讯方式,它们通过特殊的膜状突起进行不同类型的交换,除了可以进行线粒体、溶酶体等较大细胞器的运输以外,还能运输一些小分子物质[50]。最近有研究认为TNTs 这一膜状突起结构是通过丝状肌动蛋白支撑而形成的,其内部还含有肌球蛋白、肌动蛋白等细胞骨架结构,可以保持两端的开放,像一个延伸的官腔,来保证相隔细胞之间进行连续的物质交换[51]。
3.2 EVs 介导的线粒体转移 EVs 是填充了蛋白质、核酸和脂质的脂双层囊泡[52],由细胞分泌进而与邻近细胞或远端细胞进行交流。EVs 可以参与多种生理环境和病理状态,依据其大小和来源,可有不同的类型:由内泌体膜内部出芽形成的称为外泌体,直接从质膜上产生的称为微泡,由死亡的细胞直接产生的称为凋亡体[53-54]。EVs 介导细胞通讯的机制可以理解为受体和配体的相互作用原理,其表面所携带的分子可以与靶细胞结合,进而进行细胞间的物质交换和信息交流。EVs 类型之一的外泌体是当前研究热点,外泌体分泌被认为是质量控制的一种方法[55],可帮助供体细胞清除受损或氧化的细胞成分。在线粒体ROS 产生和氧化应激增加的情况下,如胰岛素抵抗和T2DM 时[56],线粒体膜中的多不饱和脂肪酸(如心磷脂)是氧化损伤的主要靶点[57],在此情况下,外泌体输出为清除氧化细胞因子的提供一种可能途径。外泌体从多种组织和细胞类型中释放,如骨骼肌、肝脏等代谢组织。重要的是,脂肪组织、巨噬细胞或红细胞释放的肥胖相关外泌体可以将健康细胞转化为代谢缺陷细胞,对组织特异性和全身性胰岛素敏感性和整体葡萄糖稳态具有强大的影响[58-60]。总的来说,细胞外囊泡反映了释放细胞的不同功能和功能障碍状态,特定的外泌体可在不同的疾病状态中出现,这使得外泌体在未来成为有用的生物标志物[61]。
3.3 Cx43 介导的线粒体转移 缝隙连接是一种特殊的真核细胞之间的细胞连接方式,允许几乎所有类型细胞之间进行直接代谢和电通讯。近年来有研究者通过蛋白组学分析表明[62],Cx43 可作为一个综合枢纽参与细胞间通讯以及其他生物代谢过程,如基因转录、生长发育、调节自噬。许多体外研究表明,Cx43 介导的线粒体转移是间充质干细胞实现对损伤细胞的保护和修复功能的一种有效方式[63-64]。此外,尽管推动Cx43 转运到线粒体的机制细节和信号大多尚不清楚,但对其他细胞表面蛋白和受体进行的深入研究可能会为这种转运提供重要的见解,并可作为未来研究的模型。
3.4 细胞融合介导的线粒体转移 细胞融合是2个独立细胞通过融合细胞膜共享细胞器和胞质化合物的过程,这一过程允许直接的细胞间通讯,并交换多种蛋白质复合物和细胞器(包括线粒体)。有研究指出,细胞可能会通过部分或完全融合来获得外源线粒体,骨髓来源的细胞会自发的与肝细胞、浦肯野神经元、心肌细胞融合[65]。一项研究显示,在静脉给药治疗心脏缺血时观察到干细胞与心肌细胞之间发生了细胞融合,这种部分或整体的细胞融合,被证实可以恢复受损线粒体功能并在一定程度上促进心肌细胞的再生作用[66]。
4 结语
线粒体是能量产生、信号传递和细胞凋亡的关键角色,线粒体功能障碍相关的氧化应激、胰岛素抵抗和代谢障碍是糖尿病发展的重要促进因素。因此,修复线粒体内稳态有望对糖尿病及其并发症产生潜在的治疗作用。近年来,线粒体转移的研究为细胞间通讯开辟了一个全新的视角。正常细胞的线粒体来取代功能失常的线粒体为线粒体相关疾病的治疗提供了新的思路和策略,转移外源性的正常线粒体成为治疗损伤细胞的有效方法。干细胞是一种重要的正常线粒体供体,来自MSCs的线粒体能增加β细胞线粒体耗氧量和葡萄糖诱导的胰岛素分泌量,能修复糖尿病肾病中受损的肾小管细胞、恢复肾小管结构,并且对糖尿病相关的非酒精性脂肪肝的改善有一定作用,未来针对干细胞动力学调控机制的研究是治疗线粒体相关疾病的重点之一。此外,细胞间线粒体转移所衍生出的一种新的治疗方法——线粒体移植将成为用于治疗与线粒体缺陷相关疾病的一种有益的治疗选择。线粒体移植已被证实可显著促进糖尿病心脏缺血后心肌功能恢复,减少心肌细胞损伤。作为减轻线粒体功能障碍的创新策略,尽管目前安全的实施线粒体转移仍面临多种挑战,但细胞介导的线粒体转移仍被认为是一种有希望的治疗策略,在糖尿病等代谢疾病的治疗中具有光明的未来。
