阿司匹林联合环丙沙星在尿路感染治疗中的临床效果及对免疫功能的影响
2024-01-13王甜邓太平赵堃
王甜,邓太平,赵堃
作者单位:333300 江西省乐平市,乐平天湖医院肾内科
尿路感染是病原体在尿路中生长、繁殖而引起的感染性疾病,常见病原体包括:细菌、病毒、支原体及衣原体等[1]。董晓松[2]调查结果表明,尿路感染属第二大感染性疾病,仅次于呼吸道感染,而尿路感染引起的休克、死亡在所有感染死亡病例中居第3位。Baydilli等[3]研究表明,尿路感染好发于婴儿及老年人群,男性发病率略高于女性,临床多表现为尿频、尿急、尿痛等,严重者伴有发热及寒战等,影响患者健康和生活[4]。环丙沙星属第三代喹诺酮类抗菌药物,具有广谱抗菌活性,对于大肠杆菌、绿脓杆菌、淋球菌、链球菌及金黄色葡萄球菌均可发挥良好的抗菌效果,广泛用于呼吸道感染、泌尿系感染、肠道感染等疾病的治疗中[5]。阿司匹林为临床常用药物,广泛应用于各种缺血性心脑血管疾病及其他高危人群中,而用于感染性疾病中则能发挥镇痛、消炎及解热作用,但是上述两种药物对尿路感染患者免疫水平的影响研究较少[6]。本研究观察阿司匹林联合环丙沙星治疗尿路感染的临床效果,报道如下。
1 资料与方法
1.1 临床资料 选择2019年5月—2021年1月乐平天湖医院肾内科收治的尿路感染患者96例,采用信封法随机分为观察组和对照组各48例。观察组男26例,女22例;年龄36~72(56.82±6.35)岁;体质指数(BMI)19~30(23.31±3.26)kg/m2;病程5个月~5年,平均(2.56±0.72)年;合并症:高血压3例,糖尿病4例,高脂血症4例。对照组男31例,女17例;年龄34~72(56.73±6.48)岁;BMI 18~29(23.15±3.21)kg/m2;病程3个月~5年,平均(2.51±0.69)年;合并症:高血压3例,糖尿病3例,高脂血症4例。2组患者临床资料比较差异无统计意义(P>0.05),具有可比性。本研究获得医院伦理委员会审核批准。
1.2 纳入与排除标准 纳入标准:符合尿路感染诊断标准[7];症状以尿频、尿急及尿痛为主,可伴有不同程度下腹坠胀、腰腹疼痛及面足浮肿;均无阿司匹林、环丙沙星药物过敏史、禁忌证,患者均可耐受;患者签署同意书。排除标准:伴有其他部位感染或泌尿系统疾病者;妊娠期或哺乳期女性;伴严重肝肾功能异常者。
1.3 治疗方法 2组均给予常规方法治疗,加强病原菌的分离及培养,强化基础疾病干预,积极控制血糖、血压及血脂水平,避免对治疗效果产生影响[8]。对照组给予环丙沙星片(北京万辉双鹤药业有限责任公司生产)0.25 g口服,每天2次。观察组在对照组治疗基础上给予阿司匹林片(广西慧宝源医药科技有限公司生产)0.5 g口服,对于持续发热或疼痛者,每4~6 h后可重复给药1次,24 h内给药次数不宜超过4次。2组均连续用药7 d,并进行12个月门诊随访(随访过程中通过询问患者临床表现、真实感受;配合加强患者相关生化指标测定,综合了解患者出院后的恢复情况)。
1.4 观察指标与方法 (1)症状消失时间:比较2组患者尿急尿痛、腰腹疼痛、头晕乏力、小腹坠胀及面足浮肿消失时间;(2)血清炎性因子:治疗前、治疗7 d后采用免疫比浊法测定C反应蛋白(CRP)水平;采用酶联免疫吸附试验检测白介素-6(IL-6)及肿瘤坏死因子-α(TNF-α)水平[9];(3)免疫功能:治疗前、治疗7 d后采用流式细胞仪测定CD3+、CD4+、CD8+及CD4+/CD8+;(4)不良反应及远期预后:比较2组患者用药期间腹泻便秘、头晕嗜睡、皮疹过敏发生率,以及停药后4、8、12个月复发率。
1.5 疗效判定标准[10]显效:症状体征消失,连续3次尿培养阴性;好转:症状体征改善明显,生化指标好转;无效:病情变化不明显或加重。总有效率=(显效+有效)/总例数×100%。
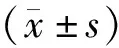
2 结 果
2.1 治疗效果比较 观察组治疗总有效率为95.83%,高于对照组的83.33%(χ2=4.019,P=0.045),见表1。

表1 对照组与观察组治疗效果比较 [例(%)]
2.2 症状消失时间比较 观察组尿急尿痛、腰腹疼痛、头晕乏力、小腹坠胀、面足浮肿消失时间短于对照组(P<0.01),见表2。
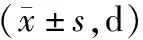
表2 对照组与观察组症状消失时间比较
2.3 血清炎性因子比较 治疗前,2组患者血清CRP、IL-6、TNF-α水平比较差异无统计学意义(P>0.05);治疗7 d后,2组患者血清CRP、IL-6、TNF-α水平低于治疗前,且观察组低于对照组(P<0.01),见表3。
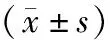
表3 对照组与观察组治疗前后血清炎性因子比较
2.4 免疫功能比较 治疗前,2组患者CD3+、CD4+、CD8+、CD4+/CD8+比较差异无统计学意义(P>0.05);治疗7 d后,2组患者CD3+、CD4+、CD4+/CD8+高于治疗前,CD8+低于治疗前,且观察组升高、降低幅度大于对照组(P<0.05或P<0.01),见表4。
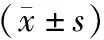
表4 对照组与观察组治疗前后免疫功能比较
2.5 不良反应及复发率比较 2组患者不良反应总发生率比较差异无统计学意义(P>0.05);停药后4、8个月2组患者复发率比较差异无统计学意义(P>0.05);停药后12个月观察组患者复发率低于对照组(2.08% vs.16.67%,χ2=4.414,P=0.036),见表5。
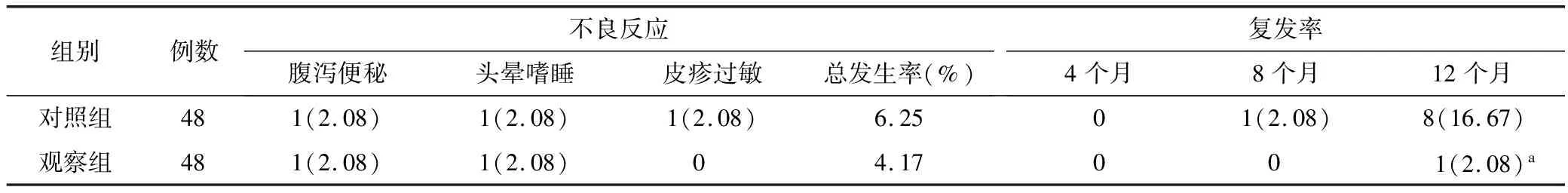
表5 对照组与观察组不良反应及复发率比较 [例(%)]
3 讨 论
尿路感染根据感染部位可分为上尿路感染和下尿路感染;根据有无症状分为有症状尿路感染与无症状尿路感染;根据有无尿路异常分为单纯性尿路感染及肺复杂性尿路感染。尿路感染是由于多种因素引起的致病菌上行感染、血行感染及直接感染等,突破机体防御而发病。患尿路感染女性25%会复发,具有病程长、复发率高等特点,临床治疗难度较大。
近年来,阿司匹林联合环丙沙星在尿路感染患者中得到应用,且效果理想。本研究结果显示,观察组治疗总有效率高于对照组;观察组尿急尿痛、腰腹疼痛、头晕乏力、小腹坠胀及面足浮肿消失时间短于对照组,提示,阿司匹林联合环丙沙星治疗尿路感染效果较好,可缩短症状消失时间,利于患者恢复。
环丙沙星属喹诺酮类抗菌药物,其抗菌谱与诺氟沙星相似,其活性是目前广泛应用的氟喹诺酮中最强者。环丙沙星对革兰阴性杆菌具有高度抗菌活性外,对葡萄球菌属亦可发挥良好的抗菌作用,对肺炎链球菌、链球菌属的作用略差于葡萄球菌属。环丙沙星治疗尿路感染,能作用于细菌细胞DNA螺旋酶的A亚单位,能抑制细菌DNA合成、复制,导致其死亡。环丙沙星能抑制细菌DNA解旋酶,阻止细菌复制,属杀菌型抗菌药物,且多数患者能从中获益。阿司匹林属非甾体类抗炎药物,能抑制环氧化酶,降低前列腺素、血栓素水平,亦可抑制炎性递质的合成,发挥解热镇痛、抗炎作用。本研究结果显示中,2组患者不良反应总发生率相当,观察组停药后12个月复发率低于对照组,提示阿司匹林联合环丙沙星治疗尿路感染安全性高,能降低远期复发率。分析原因:尿路感染由病原菌感染引起,停药后有一定的复发率,而阿司匹林联合环丙沙星能发挥不同药物的治疗优势,并维持一段时间,从而能降低远期复发率。
尿路感染的发生与发展是一个多因素过程,常伴有炎性因子的共同参与。TNF-α为人体重要的免疫因子,能促进机体炎性反应。TNF-α在人体中来源广泛,能发挥促炎及免疫调节作用,健康人体中表达水平较低或处于动态平衡状态,能提高中性粒细胞吞噬能力,发挥抗感染作用,能引起发热,诱导肝细胞极性期蛋白质的合成,促进细胞增殖和分化。CRP为急性时相蛋白,在健康人体中表达水平较低,但尿路感染患者因持续的应激反应,会使CRP水平持续升高,其表达水平能反映疾病严重程度。CRP在人体中能表现出多种生物活性,如宿主对感染的防御反应、对炎性反应的吞噬作用和调节作用。IL-6是一种多肽物质,主要表达于炎性反应中,由炎性细胞释放,也是一种细胞因子,在健康人体内含量较低,但在病毒感染、心脏疾病、肿瘤疾病或免疫反应时,其水平持续上升。同时,IL-6能诱导细胞分化、增殖,引起细胞凋亡。因此,阿司匹林联合环丙沙星治疗尿路感染时,可降低炎性因子水平,控制病情发展。
尿路感染常伴免疫水平异常,CD3+属于白细胞分化抗原简称,是成熟的T淋巴细胞,能与T淋巴细胞受体结合,并向T淋巴细胞内传递抗原信号;CD4+/CD8+表达水平则能反映机体免疫功能。在健康人体中免疫水平多处于动态平衡,而尿路感染患者出现持续的瀑布联级反应,导致机体免疫功能低下。本研究结果显示,治疗7 d后,2组患者血清CRP、IL-6、TNF-α水平低于治疗前,且观察组低于对照组;2组患者CD3+、CD4+、CD4+/CD8+高于治疗前,CD8+低于治疗前,且观察组升高/降低幅度大于对照组,提示,阿司匹林联合环丙沙星能降低尿路感染患者炎性因子水平,有助于提高患者免疫功能。但尿路感染诱因较多,部分患者常伴有多种基础疾病,采用阿司匹林联合环丙沙星治疗前,应加强患者病原菌检测及培养;对于检出病原菌病例,加强病原菌的耐药性分析。同时,尿路感染患者治疗期间应加强基础疾病的治疗干预,尽可能减少基础疾病对预后产生的影响。
综上所述,阿司匹林联合环丙沙星治疗尿路感染效果较好,能缩短症状消失所需时间,减轻炎性反应,改善免疫功能,且药物安全性高,远期复发率低,值得推广应用。
利益冲突:所有作者声明无利益冲突。
