奈维在预防食管癌切除术后吻合口瘘中的应用
2023-11-09陈鹏飞谢金标许彬东
陈鹏飞, 陈 豪*, 谢金标, 许彬东, 张 强
( 1. 莆田学院附属医院 胸心外科, 福建 莆田 351100;2. 福建医科大学 临床医学部, 福建 福州 350004 )
0 引言
食管癌是我国常见的消化道恶性肿瘤, 发病率及死亡率高(分别为第6 位及第5 位[1]), 主要采取手术切除为主的综合治疗。 近年来, 随着微创技术的发展及应用, 微创食管癌切除术(minimally invasive esophagectomy, MIE)已广泛应用于根治食管癌。 胃是最佳的食管重建器官,制作成管状胃后常在胸内或颈部进行吻合, 目前大多数采用机械吻合。 食管癌切除术后吻合口瘘是指手术后吻合处无法愈合, 导致食管和管状胃之间的连接处出现瘘口, 是常见的严重并发症之一, 也是术后早期最重要的死亡原因[2-3], 其危险因素主要包括解剖、 外科技术及患者自身因素等。 临床上为预防吻合口瘘的发生, 围手术期管理已日趋完善。 然而, 食管缺乏浆膜层和食管纵行肌层缺乏缝合强度的解剖学因素以及消化道重建后食管-胃吻合口张力增加的原因, 需通过提高手术操作技巧及改善吻合方法来降低吻合口瘘的发生[4-5]。 国内外均有报道, 采用人工材料、生物材料及自体组织材料来包埋吻合口, 可降低术后吻合口瘘的发生率。 奈维(Neovel)是聚乙醇酸经过特殊加工而成的高分子材料, 具有一定伸缩性和生物可吸收性, 可形成纤维支架结构为组织再生提供良好的支架环境, 为细胞的停留和生长创造条件, 并形成屏障作用, 从而保护创面,减少吻合口张力, 降低吻合口瘘的发生率。 故本文采用奈维补片包埋食管-胃吻合口区域来预防吻合口瘘的发生, 手术效果令人满意, 现报道如下。
1 资料和方法
1.1 一般资料
选取2018 年6 月至2023 年5 月在莆田学院附属医院胸心外科(下文简称 “我科”)接受“MIE(胃代食管、左颈吻合)” 治疗的235 例食管癌患者的临床及病理资料。
1.1.1 纳入标准
1)胃镜及病理确诊为食管癌; 2)颈、 胸及上腹部CT 增强扫描等排除转移; 3)按国际抗癌联盟(UICC)和美国癌症联合委员会(AJCC)联合发布的第8 版食管癌TNM 分期标准(2017 年发布, 2018 年执行), 临床分期均为III 期及以下;4)心肺功能可耐受手术治疗; 5)营养状况良好及呼吸道准备充分; 6)无基础疾病或相关指标控制在正常范围内。
1.1.2 排除标准
1)接受过胃或食管手术; 2)术前接受过新辅助治疗; 3)TNM 临床分期在Ⅳ期; 4)有严重的心、 脑、 肝脏等重大合并症; 5)肺功能差,不耐受单肺通气。
1.1.3 患者分组
根据是否使用奈维包埋吻合口, 将患者分为单纯器械吻合组(117 例)和奈维包埋吻合口组(118 例)。 如表1 所示, 两组患者临床及病理资料差异无统计学意义(P>0.05)。
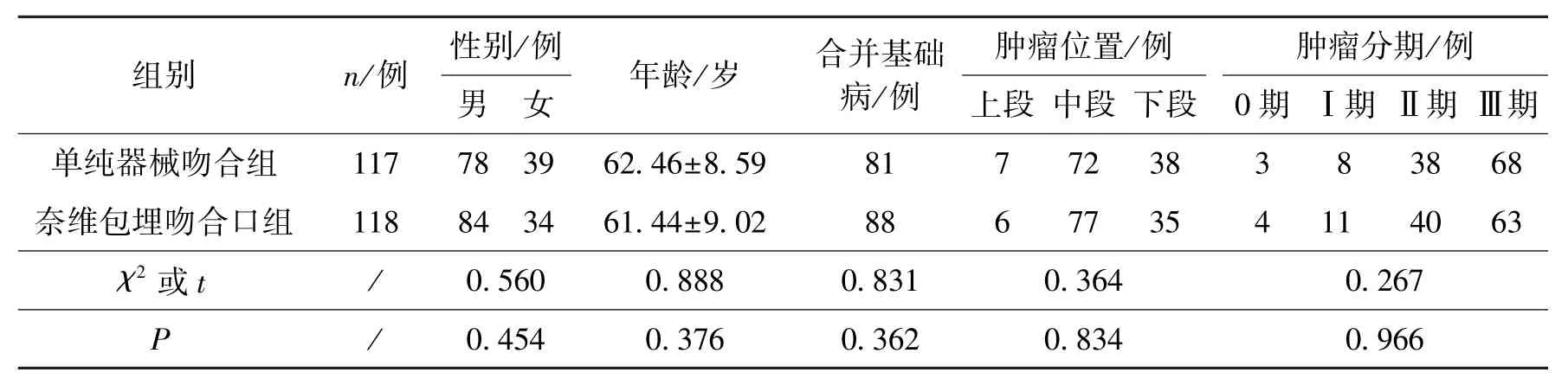
表1 两组患者临床及病理情况
1.2 方法
1.2.1 手术方式
(1)胸部部分: 取左侧侧俯卧位, 在腋中线第7 肋间取切口并放置10 mm Trocar 为观察孔,在腋中线偏前第4 肋间取切口并放置10 mm Trocar为主操作孔, 在腋后线第7 肋间取切口并放置5 mm Trocar 为副操作孔, 在腋后线稍后第9肋间取切口并放置5 mm Trocar 为助手操作孔[6]。打开食管床上纵隔胸膜, 至胸廓入口处, 注意保护胸导管及右喉返神经, 清扫右侧颈、 胸喉返神经旁淋巴结及胸上段食管旁淋巴结, 暴露食管与周围疏松组织间隙, 采用电钩及超声刀做锐性分离, 采用电分离钳做钝性分离, 交替进行, 以Hem-o-lok 夹夹闭后超声刀离断奇静脉弓, 向下游离食管至膈水平, 清扫左侧颈、 胸喉返神经旁淋巴结、 左喉返神经起始部淋巴结、 隆突下淋巴结、 下肺韧带旁淋巴结、 胸中段及胸下段食管旁淋巴结, 完成纵隔淋巴结的系统性清扫。 膨肺无漏气, 自观察孔及副操作孔分别置胸腔及纵隔引流管后关胸。
(2)腹部部分: 取平卧分腿位, 脐下缘切口建立人工气腹, 置入10 mm Trocar 为观察孔, 在脐水平与左、 右锁骨中线交叉处分别取切口并放置10、 5 mm Trocar, 分别置入超声刀及肠钳,在左、 右锁骨中线肋弓下各取切口放置5 mm Trocar, 置入抓钳, 协助显露。 用超声刀沿胃网膜血管弓外侧1 ~2 cm 分离胃大弯侧网膜组织,离断胃结肠韧带、 胃网膜左动脉、 胃短血管及贲门周围血管, 胃小弯侧打开小网膜囊, 仔细游离并暴露胃左动脉, 以Hem-o-lok 夹及钛夹夹闭后超声刀离断胃左动脉, 切断肝胃韧带, 向上游离至膈肌食管裂孔, 根据术前上腹部CT 增强扫描结果选择性清扫腹腔淋巴结。 在剑突下做8 cm切口, 将胃提出腹腔, 制作管状胃。
(3)颈部部分: 取左侧胸锁乳突肌前缘切口, 根据术前颈部CT 增强扫描及胸内段喉返神经旁淋巴结送术中活检冰冻病理结果选择性清扫颈部淋巴结, 游离颈段食管, 将管状胃沿食管床路径提至颈部与颈段食管吻合。
(4)吻合: 单纯器械吻合组采用吻合器实施食管与胃底前壁机械吻合操作, 在选择吻合器时,应该根据患者食管扩张状况来确定型号, 通常可选用21~25 号; 奈维包埋吻合口组在完成上述机械吻合操作之后以奈维补片围脖式包埋吻合口。
1.2.2 疗效观察
术后通过症状、 体征、 引流管情况及影像资料来判定是否发生吻合口瘘; 根据中华人民共和国卫生部于2001 年1 月3 号印发的《医院感染诊断标准(试行)》 (卫医发〔2001〕2 号)诊断是否发生颈部感染(指手术后30 d 内,颈部与手术有关的切口皮肤、皮下、肌肉、筋膜及食管-胃吻合口、周围间隙的感染); 统计术后住院时间、住院总费用; 两组患者术后1 年内均电子胃镜复查, 若吻合口直径10 mm 则诊断为吻合口狭窄, 并行活检, 若为恶性肿瘤复发引起的狭窄则排除。
1.3 统计学处理
采用SPSS 22.0 统计软件处理数据, 计量资料以() 表示, 采用两独立样本t检验; 计数资料以率或者构成比表示, 采用卡方检验或Fisher 确切概率检验;P<0.05 时差异有统计学意义。
2 结果
117 例单纯机械吻合组患者中 18 例(15.4%)患者术后出现吻合口瘘, 其中6 例出现颈部感染, 均予颈部切口开放引流、 加强换药、 抗感染等治疗后愈合; 该组患者平均术后住院时间为(14.44±4.76)d, 平均住院总费用为(70 854.96±10 771.73)元; 术后1 年内均电子胃镜复查, 25 例(21.4%)出现吻合口狭窄。 118 例奈维包埋吻合口组患者中8 例(6.8%)患者术后出现吻合口瘘, 其中5 例出现颈部感染, 均予颈部切口开放引流、 加强换药、 抗感染等治疗后愈合; 该组患者平均术后住院时间为(12.58±4.22)d, 平均住院总费用为(66 871. 21 ±8 141.66)元; 术后1 年内均电子胃镜复查, 21例(17.8%)出现吻合口狭窄。 两组患者术后情况(表2)对比显示, 奈维包埋吻合口组术后吻合口瘘发生率(6.8%) 低于单纯机械吻合组(15.4%), 差异有统计学意义(P=0.036) , 但两组间颈部感染的发生率差异无统计学意义(P=0.746) ; 奈维包埋吻合口组平均术后住院时间较单纯器械吻合组缩短近2 d, 平均住院总费用减少3 983.75 元, 差异有统计学意义(P值均<0.05) ; 1 年内电子胃镜复查结果显示, 两组术后1 年吻合口狭窄发生率差异无统计学意义(P=0.490) 。
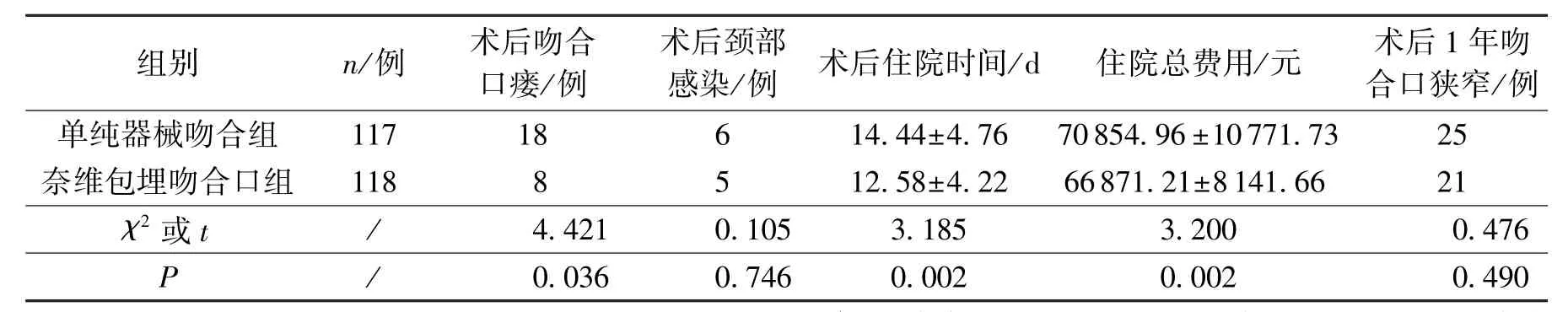
表2 两组患者术后并发症、 术后住院时间及住院总费用情况
3 讨论
手术治疗是食管癌综合治疗中的关键环节,术后吻合口瘘是食管癌切除术后较严重的并发症之一, 其发生率为11.4%~21.2%; 也是术后早期死亡的主要原因之一, 病死率为7.2% ~35.0%[7]。 吻合口瘘发生的主要原因除食管癌患者的一般状况差(年龄大, 体质差, 肝肾功能不全、 贫血、 低蛋白血症、 营养不良及合并糖尿病等慢性疾病)外, 还包括胸部手术史、 术前放化疗、 吻合口血供障碍、 吻合口张力过大、 吻合操作失误、 术后感染、 食管-胃吻合口术后出血、术后过早进食等[8]。 临床上, 为预防吻合口瘘的发生, 通常采取以下措施: 1)术前缓解贫血、低蛋白血症的症状, 控制血糖、 血压, 做好呼吸道准备等, 以改善患者的一般情况; 2)术中操作轻柔、 细致, 减少术中组织的机械损伤, 保护吻合口血供、 降低吻合口张力, 正常选择及使用吻合器[9]; 3)术后及时根据病原学检查及药敏试验结果给予有效的抗感染治疗, 鼓励患者积极咳嗽、 排痰, 预防肺部感染的发生; 4)加强营养支持、 补液等治疗, 保证充分的禁食时间等。近年来, 虽然吻合口瘘发生率较之前有所下降,但还是不能避免吻合口瘘的发生。 国内外学者在传统吻合的基础上, 对吻合方式进行了改进和创新, 发现对吻合口进行保护可进一步降低吻合口瘘的发生率。 国内刘雷等[10]及国外Slaman 等[11]均报道使用带蒂胃大网膜包埋吻合口, 能有效降低食管癌切除术后吻合口瘘的发生率。 Yang 等采用胸锁乳突肌肌瓣包埋吻合口, 相比传统吻合术, 可降低5.4%的食管-胃吻合口瘘发生[12]。因此, 常规吻合后行吻合口包埋, 可作为一种辅助的方式, 减少术后吻合口瘘的发生。
组织及伤口需经历以下过程来进行修复和愈合: 首先组织发生炎症反应, 随后增生, 肉芽逐渐形成, 最后伤口通过收缩和瘢痕形成进行修复和愈合[13-14]。 姜成毅等通过家兔模型“胃-空肠吻合术” 术后吻合口的愈合过程发现, 随着吻合区胶原纤维含量的增加, 吻合口的强度明显上升[15]。 王昱程等通过Masson's 染色分析食管癌切除术后患者近端食管壁的胶原纤维含量变化,发现食管管壁可能因胶原纤维的丢失而变得脆弱, 从而导致该部分患者术后吻合口瘘发生风险增高[16]。 在食管吻合口愈合的早期, 即炎症反应及组织增生期, 吻合口周围材料可降低吻合口张力, 为增生的成纤维细胞和新生毛细血管提供支架, 促进肉芽形成, 随着成纤维细胞合成胶原蛋白, 生成胶原纤维, 吻合口周围组织抗吻合口张力能力增加, 便不再需要吻合口周围材料支撑。 若吻合口周围材料与胶原蛋白亲和性差、 炎症及免疫反应严重或未能及时吸收, 便会造成吻合口狭窄。 故理想的吻合口周围材料必须满足:1)有足够的物理强度满足修补需要, 在机体内为愈合初期组织自身修复提供支架, 保证吻合口连续性; 2)具有良好的生物相容性, 较轻的炎症、 免疫反应, 对机体无害, 无致癌等其他不良反应, 尽可能减少粘连及瘢痕形成, 减少后期吻合口狭窄的发生。 本研究使用的奈维补片满足上述理想吻合口周围加固材料所有特性, 不易与机体发生免疫反应, 术后15 周左右在体内能完全吸收。 宋亚男等将奈维应用于食管吻合口包埋,并与大网膜包埋进行对比, 结果显示在预防吻合口瘘方面, 奈维优于大网膜[17]。
本研究中, 奈维包埋吻合口组术后食管-胃吻合口瘘发生率为6.8%, 单纯机械吻合组术后食管-胃吻合口瘘发生率为15.4 %, 利用奈维补片围脖式包埋食管-胃吻合口, 对比传统单纯机械吻合方式, 食管-胃吻合口瘘的发生率可下降8.6%, 差异有统计学意义。 目前, 国内张卫国等[18]一项纳入1 328 例患者的单中心回顾性研究显示食管癌切除术后吻合口瘘发生率为12.6%, 我科采用传统单纯机械吻合方式下, 术后吻合口瘘发生率(15.4 %)与其接近, 表明我科吻合方式规范。 根据美国胸科外科学会数据库的综述, 食管癌切除术后吻合口瘘的发生率为11.4%[19], 我科采用奈维补片包埋食管-胃吻合口, 吻合口瘘发生率(6.8%)较低。 本研究中,奈维包埋吻合口组术后吻合口瘘的发生率较单纯机械吻合组低, 平均术后住院时间较单纯机械吻合组缩短近2 d, 平均住院总费用较单纯机械吻合组减少3983.75 元, 差异均有统计学意义。 但两组间术后颈部感染及吻合口狭窄的发生率差异无统计学意义。
食管的解剖学特征为缺乏浆膜层, 且食管纤维肌层为纵行肌, 如果采用传统吻合的方式缝合食管纤维肌层与管状胃的浆肌层, 即使缝合后也无法预防食管-胃吻合口瘘的发生, 反而还会影响吻合口周围血运。 我科采用奈维补片包埋吻合口周围, 可减少吻合口与周围肌肉、 血管之间的摩擦, 从而保护创面; 在用奈维补片围脖式包埋吻合口后, 奈维纤维可形成支架架构, 可减缓吻合口的张力; 而且奈维纤维间距约20 μm, 有足够的空间让细胞生长, 为组织再生提供良好的支架结构, 从而减少吻合口瘘的发生; 即使发生吻合口瘘, 有奈维包埋吻合口, 也可减少渗漏, 并包裹固定, 为瘘口的修复提供良好的组织生长环境。 奈维安全性高, 具有可降解性和组织相容性, 可在15 周左右降解成二氧化碳和水, 不会长期存留体内, 并且无排异和过敏反应。
综上, 吻合口周围用奈维补片包埋, 可有效减少吻合口瘘的发生, 从而缩短术后住院时间,减少住院总费用, 且不会增加颈部感染及吻合口狭窄的发生, 具有临床意义。 但本研究仅为单中心回顾性研究, 需要进行更大样本量、 前瞻性研究去探索和证实奈维的临床价值。
