机械介入取栓术联合rt-PA 溶栓治疗对急性脑梗死患者血清相关指标及神经功能的影响
2023-10-09毛铁吴春菊
毛铁,吴春菊
(1.黑龙江省医院神经外科,黑龙江哈尔滨 150036;2.黑龙江省医院中心手术室,黑龙江哈尔滨 150036)
急性脑梗死病发期间,患者脑内动脉闭塞造成组织缺血缺氧,脑血管自动调节功能降低,血脑屏障受损,可能加重脑神经元损伤,致残率较高[1]。 早期血管再通及最大程度挽救缺血半暗带,尽快恢复脑组织血氧平衡、 保护神经功能是改善急性脑梗死预后的关键。 重组组织型纤溶酶原激活剂(rt-PA)是目前唯一被循证医学证实为治疗急性脑梗死的有效静脉溶栓药物,可有效控制病情,减少致残风险[2]。 近年来,机械取栓、 支架置入等非药物血管再通手段与rt-PA 药物溶栓联合治疗法也成为现临床提高急性脑梗死疗效的重要手段。 基于此,本研究回顾性分析我:收治的110 例急性脑梗死患者的病例资料, 分析rt-PA 溶栓与机械介入取栓术联合治疗对患者血清相关指标及神经功能的影响。 现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2020 年1 月—2021 年1 月本:神经外科收治的110 例急性脑梗死患者的病例资料,根据不同治疗方案分为rt-PA 组与联合组,各55 例。rt-PA 组:男性39 例,女性16 例;年龄51~77 岁,平均年龄(64.72±5.69)岁;发病到入:的时间1~8 h,平均时间(4.52±1.48)h;合并高血压17 例,糖尿病11 例,高血脂7 例,房颤病史2 例。 联合组:男性37 例,女性18 例;年龄50~78 岁,平均年龄(64.46±5.75)岁;发病到入:的时间0.5~8 h,平均时间(4.37±1.30)h;合并高血压15 例,糖尿病13 例,高血脂6 例,房颤病史1例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。 本研究经:医学伦理委员会批准。
1.2 入选标准
纳入标准:(1)符合急性脑梗死的诊断标准[3];(2)发病至入:时间<12 h;(3)年龄18~80 岁;(4)神经功能存在明显缺损,持续时间>30 min;(5)已签署知情同意研究书。排除标准:(1)存在既往颅内出血史;(2)存在心肌梗死病史;(3)存在严重的中枢神经系统手术史;(4)合并颅内肿瘤、重型颅脑损伤、动脉瘤疾病。
1.3 方法
rt-PA 组采用单一rt-PA 溶栓治疗。 (1)溶栓药物、诊治器械:rt-PA(德国勃林格殷格翰制药有限公司,批准文号S20110051,规格:20 mg/支);数字减影血管造影(DSA)[西门子(深圳)磁共振有限公司,国械注准20223061342];Signa1.5T 核磁共振[西门子(深圳)磁共振有限公司,国械注准20203060801]。 (2)rt-PA 静脉溶栓治疗:按0.9 mg/kg 给药,最大剂量不超过90 mg, 其中先给药总剂量的10%, 需要在1 min之内静脉推注完毕,剩余90%剂量需要在1 h 内静脉滴注完毕。 期间每30 min 观察1 次患者生命体征和用药反应,若患者治疗期间出现溶栓不适症状,如出血、冒汗、发热等,需立即终止治疗。
联合组在rt-PA 组基础上实施机械介入取栓术。手术选局部麻醉,之后行股动脉穿刺并置入6 F 动脉鞘,DSA 下通过导丝将导管送至梗死部位,安放支架后取出血栓,造影下观察无异常后撤回支架并拔除动脉鞘。 取栓期间做好生命体征和心电图监测。
1.4 观察指标
(1)神经功能。 ①采用美国国立卫生研究:卒中量表(NIHSS)评估,量表含意识、构音障碍、面瘫等10项, 总分42 分,0~1 分视为神经功能正常或接近正常,2 分及以上视为不同程度神经功能缺损,>20 分视为重度神经功能缺损。②应用改良兰金量表(mRS)评估,评分0~6 分,分数提升说明症状逐渐加重,0 分表示完全没有症状,6 分表示死亡,0~1 分定义为预后良好。 评估时间为治疗前、治疗后6、24、72 h。
(2)血清相关指标。 抽取患者静脉血4 mL,静置1~2 h,通过离心法获取血清,分装于EP 管中,于-20℃保存,检测前需取出样本解冻处理。采用免疫散射比浊法检测白细胞介素-6 (IL-6)、C 反应蛋白(CRP)水平;采用电化学发光技术检测患者神经元特异性烯醇化酶(NSE)水平;采用乙酸苯酯法检测对氧磷酶-1(PON-1)水平;采用化学发光法检测脂蛋白相关磷酯酶A2(Lp-PLA2)水平。 评估时间为治疗前、治疗后7 d。
1.5 统计方法
采用SPSS 25.0 统计学软件进行数据分析,计量资料用(±s)表示,采用t检验;计数资料用率(%)表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结 果
2.1 两组神经功能比较
治疗前,两组NIHSS 评分、mRS 评分比较,组间差异无统计学意义(P>0.05),治疗后6 h、24 h、72 h,联合组NIHSS 评分、mRS 评分均低于rt-PA 组,组间差异有统计学意义(P<0.05)。 见表1。
表1 两组患者神经功能比较(±s)

表1 两组患者神经功能比较(±s)
注:与同组治疗前比较,ΔP<0.05;与同组治疗后6 h 比较,#P<0.05;与同组治疗后24 h 比较,@P<0.05
?
2.2 两组血清相关指标比较
治疗前, 两组CRP、IL-6、NSE、PON-1、Lp-PLA2水平比较,组间差异无统计学意义(P>0.05);治疗后7 d, 联合组CRP、IL-6、NSE、Lp-PLA2 水平均低于rt-PA 组,PON-1 水平高于rt-PA 组, 组间差异有统计学意义(P<0.05)。 见表2。
表2 两组患者血清相关指标比较(±s)
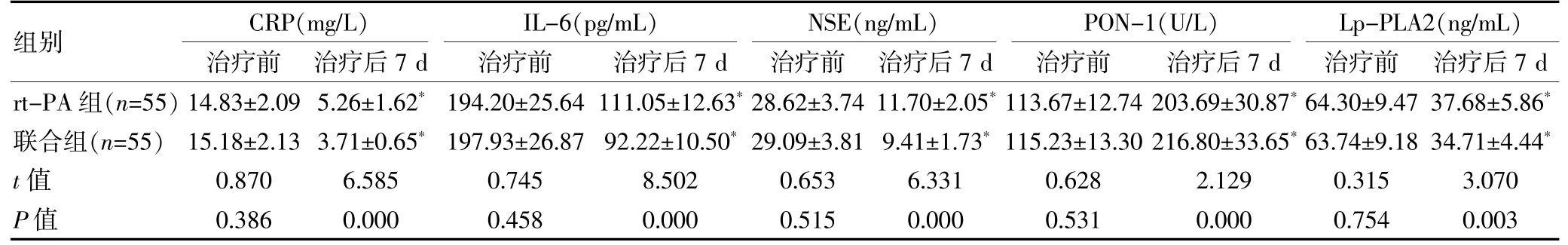
表2 两组患者血清相关指标比较(±s)
注:与同组治疗前比较,*P<0.05
?
3 讨 论
急性脑梗死早期,患者缺血区域内神经组织并未完全坏死, 在有效发病时间内实现闭塞血管快速再通,使病变血管灌流区域的组织恢复供氧,是最大可能挽救“缺血半暗带”内濒死神经细胞、促进神经组织功能恢复的方法[4]。 溶栓疗法的目的则是通过外源性纤溶酶原激活体内溶解系统,消除缺血半暗带形成的血栓,恢复局部血氧再灌注,避免半暗带组织缺血坏死[5]。 由于经静脉溶栓操作简单,相较动脉溶栓,其可在短时间内尽快达到血管再通的目的,减少脑细胞死亡率,因而成为急性脑梗死溶栓治疗最常用的经典方法。 rt-PA 是目前国内外用于静脉溶栓的主要药物,但静脉溶栓存在用药剂量大、血管再通率低等问题。研究认为,急性脑梗死的最佳溶栓治疗时间窗为发病3~6 h 内,若错过有效急救期,“缺血半暗带”内处于电衰竭状态的神经元则会逐渐缺血坏死,发展为真正的脑梗死区,此时进行溶栓治疗的疗效甚微[6]。 《中国急性缺血性脑卒中诊治指南2018》中建议,对于同时满足静脉溶栓和动脉取栓的患者,可考虑应用静脉溶栓桥接机械介入动脉取栓治疗[7]。研究结果显示,联合组应用rt-PA 与机械介入取栓术治疗后6、24、72 h的NIHSS 评分、mRS 评分均低于rt-PA 组(P<0.05),说明rt-PA 溶栓与机械介入取栓术对急性脑梗死患者神经功能的改善具有更显著的效果。机械介入取栓术具有快速再通闭塞血管、无神经毒性、不破坏血脑屏障等优点,对超过溶栓时间窗、血栓体积较大或质地较硬的患者适用。 既往研究显示,脑动脉中的中央动脉与其他分支等较小血管发生闭塞时更容易通过溶栓治疗再通,而大脑中动脉主干基底动脉、颈内动脉等较大血管若发生闭塞,则难以仅通过静脉溶栓药物恢复血管再通[8]。 这是因为大血管内血栓的长度和体积一般比小血管内血栓的长度要长、 体积要大,单一的溶栓药物完全溶解血栓的可能较小。且脑梗死的发病机制是血管存在明显狭窄或严重的动脉硬化,这一病理过程可造成血管内皮细胞损伤、脱落,激活血小板在纤维结缔组织上聚集,形成血栓,导致再通血管发生闭塞。研究联合机械介入取栓术有效弥补了以上缺陷。 本研究结果显示,治疗后7 d,联合组CRP、IL-6、NSE、Lp-PLA2 水平均低于rt-PA 组,PON-1 水平高于rt-PA 组(P<0.05), 说明机械介入取栓术与rt-PA 溶栓治疗联合再通闭塞血管,恢复了“缺血半暗带”血流灌注,神经组织得以恢复,有效抑制了促炎物质的产生,改善了血管功能。
综上所述,在rt-PA 溶栓治疗的基础上联合机械介入取栓术取栓, 对改善急性脑梗死患者的神经功能、降低体内炎症反应和保护血管功能具有更显著的效果。
