麻风反应的观察及临床护理心得
2023-08-19黎颖
黎 颖
(广西壮族自治区亭凉医院,广西 南宁 530000)
麻风病是由麻风分枝杆菌感染引起的传染病[1]。本病可引起皮肤、黏膜、神经损伤,若不能早发现、早治疗、早护理,易引起淋巴结炎、虹膜睫状体炎、睾丸炎、周围神经痛、发热等,最终导致眼、手、足畸残。麻风反应是某些麻风患者在病程中突然出现的原有皮损或神经炎加重,同时出现新皮损和新的神经损害,并伴有畏寒、发热、乏力、全身不适、食欲减退等全身症状的一种情况。本研究将我院收治的出现麻风反应的麻风病患者28 例作为研究对象,通过分组对照研究的方式探讨了麻风反应的临床观察与护理方法,以期为临床实践和相关研究提供参考,现报道如下。
1 资料与方法
1.1 一般资料
选择2020 年1 月至2022 年4 月我院收治的出现麻风反应的麻风病患者28 例作为研究对象。纳入标准:病情符合麻风病的诊断标准,且出现了麻风反应;病历资料完整;认知功能正常且自愿参与本研究。排除标准:自愿退出本研究或因其他不可抗力因素导致研究中断;病历资料不全;合并精神疾病或存在认知功能障碍,不能配合护理及问卷调查。28 例患者中,有男性12 例,女性16 例,年龄38 ~76 岁,平均(53.2±7.8)岁。随机将患者分为对照组和研究组,各14 例。两组患者的年龄、性别等一般资料相比差异无统计学意义(P>0.05)。
1.2 麻风反应的观察
麻风反应被认为是由免疫平衡紊乱所导致的对麻风分枝杆菌抗原出现变态反应性炎症的过程。判断麻风反应出现的标准是:有麻风反应的慢性过程,无论是否接受治疗;症状突然激活;存在急性或亚急性损伤;原发性皮肤和神经损伤加剧;出现新的皮损或神经损伤,原因不完全清楚。需要注意的是,药品、气候、精神因素、接种疫苗、营养不良、饮酒、过劳、月经紊乱、妊娠、分娩、哺乳等一些诱因也可能会引起类似反应,需要加以鉴别。麻风反应可分为三型[2]:第一型麻风反应属于免疫反应或迟发型变态反应,主要包括结核样型麻风及周围麻风反应[3],其临床表现为原发性病变加重,皮损扩大,出现了新的斑点和结节;浅神经干表现为突然剧烈疼痛,夜间尤甚;旧麻木区扩大,出现了新的麻木区;血液检查无明显异常,麻黄碱常规检测呈阴性,或发现少量或中等量麻风反应,这种反应缓慢发生,并缓慢消失,根据细胞免疫的增强或减弱,可以分为“更新反应”和“降级反应”[4]。第二型麻风反应是抗原、抗体复合物变态反应,即血管炎性反应。此型麻风反应引起的组织损伤也很严重,临床表现为皮肤红斑,严重时可能出现坏死性红斑,同时多伴随全身明显的症状,如寒颤、发热,也可能出现各组织器官损伤,如神经炎、关节炎、淋巴结炎、虹膜鼻炎、睾丸炎、骨膜炎、肾炎、肝癌、脾肿大等。此类麻风反应可引起白细胞增多、贫血、血沉加速、丙种球蛋白增多、抗链球菌溶血素O 明显增高。反应前后查菌无明显变化,以颗粒菌为主,反应期持续时间短则一、两周,长则数月,逐渐消退。第三型麻风反应为混合型麻风反应,包括细胞免疫反应和体液反应,可兼有上述两类麻风反应的症状。
1.3 临床护理
1.3.1 对照组 给予对照组对症治疗及病情观察、用药指导、健康宣教等常规护理。
1.3.2 研究组 研究组在对照组的基础上接受综合护理干预,具体护理措施如下[2-3]:(1)心理护理:多数麻风病患者对疾病都缺乏了解,常表现出焦虑、恐惧等情绪,也不愿意承认自己的病情。社会上对麻风病的偏见并未消除,患者会出现自卑感,怕被人瞧不起,一旦听到有人在旁边窃窃私语,就会认为别人在谈论自己,容易精神紧张、沉默寡言。由于患者对发病原因不了解,担心病情加重,加之经济负担较重,对未来生活感到十分迷茫,因此容易产生自暴自弃的想法,甚至是自残自杀的行为。麻风病的治疗过程是漫长而枯燥的,生理和心理上的折磨使患者更渴望得到亲人的关爱和社会的理解。因此,护士应与患者多交谈、沟通,向其普及麻风病及麻风反应的基本知识,如诱因、症状、治疗方法、预防方法等,并给予其个体化的心理疏导,使其保持乐观的情绪,积极配合治疗和护理,争取早日康复。(2)皮肤反应的护理:对出现麻风反应的患者进行护理时,应注意辨认皮肤的情况,有皮损时应仔细观察皮损边界是否清楚。当发现患者皮肤出现水疱时,应尽快刺破引流。若皮肤破溃,可对破溃处进行清洁消毒,然后用依沙吖啶浸湿纱布湿敷20 min,最后用无菌纱布包扎,定时换药。避免皮肤直接暴露在阳光下,清洁皮肤时用温水,不要使用肥皂等刺激性清洁剂。定时观察和记录皮损的颜色、光泽、大小、数量及分布等情况,指导患者尽量穿着柔软、宽松的棉质衣服,不要穿着过于紧身的衣服,以免对皮损处造成二次伤害。床单、被褥等应选择棉质材料,勤换洗,保持整洁干燥。(3)高热的护理:高热是麻风病患者常见的症状之一。对于出现高热症状的患者,嘱其多休息,及时补充水分,防止发生脱水及电解质紊乱。给予患者物理降温,必要时遵医嘱为其应用解热镇痛药。退热时若患者大量出汗,应及时为其更换衣物,防止着凉。仔细观察患者的生命体征,并详细记录。(4)神经痛的护理:出现周围神经症状是诊断麻风病的重要依据,感觉障碍是麻风病的重要症状之一,既可见于皮损部位,也可见于受累神经支配区域的皮肤。感觉障碍一般先累及温觉,其次为痛觉,最后累及触觉。当患者出现神经痛时,指导其通过理疗或冰袋冷敷来缓解疼痛。若疼痛难忍,遵医嘱为其应用镇痛剂,但镇痛剂的成瘾性大,故应谨慎使用。当患者肢体出现急性神经炎时,应固定患肢,尽量保持制动,待痛感逐渐消失或减轻到自身能够承受的范围后,再进行主动或被动活动。护士还要熟悉无痛性神经炎的症状,定期检查肢体感觉和运动功能的变化情况,熟悉、掌握肢体感觉神经的分布和测试点。每次测试时轻压皮肤,使皮肤轻微凹陷,若患者无法感知,则可能是感觉逐渐丧失,应及时汇报医生处理。(5)溃疡的护理:麻风病患者出现溃疡的原因是麻风分枝杆菌造成组织破坏,其中以足底溃疡最为常见。若患者伤口的溃烂程度较轻,可使用双氧水和氯化钠清洗伤口,刮去老皮、角质,消毒杀菌后用纱布包扎即可。若溃疡处出现大面积的组织坏死,需要做好清创工作,清除渗出液和坏死组织,遵医嘱用抗生素进行抗感染治疗。日常护理工作中要仔细记录溃疡的大小、渗液情况及肉芽生长情况。若发现溃疡面渗出较多,敷料变湿,需及时更换。另外,在患者发生足底溃疡后嘱其尽量制动,减少走路,并抬高下肢,不要让患肢负重,必须行走时要穿合适软垫的防护鞋,或拄拐行走。(6)虹膜睫状体炎的护理:虹膜睫状体炎也是一种常见的麻风反应,治疗方式为扩瞳、抗炎,主要用硫酸阿托品凝胶扩瞳和地塞米松滴眼液消炎。在护理时,可以用热毛巾对患者的眼部进行局部热敷,以促进眼部的血液循环,加快药物的吸收,使炎症尽快消退。进行用药护理时,可直接将阿托品凝胶滴在患者患眼的结膜囊内部,滴入后嘱患者按压泪囊部5 ~10 min,防止阿托品通过泪道进入鼻腔。阿托品可以麻痹睫状肌、瞳孔括约肌,解除痉挛,减轻充血、水肿及疼痛,但其一旦通过泪道进入鼻腔并被鼻黏膜吸收后可能引起中毒反应。因此,嘱患者使用阿托品后若出现口干、心跳加速、面色潮红、头晕、烦躁不安等表现时应立即上报护士或医生。阿托品和地塞米松等药物联用时,要注意药物之间的相互作用,并仔细观察患者用药后的反应,若发现不良反应需及时处理。使用阿托品扩瞳后需要10 ~15 d 才能恢复,在此期间嘱患者减少强光对眼睛的刺激,保证病房光线的柔和,嘱其白天可以拉上窗帘,外出时要戴有色眼镜。同时,指导患者用手指腹自测眼压,观察眼压是否升高,避免长时间低头,以免导致眼压升高。
1.4 观察指标
比较两组干预前后的疾病转归情况及满意度。经过为期一年的治疗和护理后,对患者疾病的转归情况进行判定,判定标准是:(1)皮损:治愈为皮损全部消失,无疼痛感;好转为皮损变小或逐渐好转,疼痛感变弱;无效为皮损无明显变化或加重,疼痛难忍。(2)溃疡:治愈为溃疡面愈合;好转为溃疡面有肉芽组织生长,缓慢愈合;无效为溃疡加重,溃疡面恶化流脓或渗液。(3)肢体肿胀:治愈为肢体肿胀完全消失;好转为肢体肿胀较干预前有所好转;无效为肢体肿胀较干预前无明显变化或加重。(4)红眼:治愈为无眼部疼痛、流泪等症状,畏光消失,视力恢复正常;好转为流泪、畏光等症状减轻,视力提高;无效为流泪、畏光等症状未缓解或加重,出现虹膜前后粘连及继发性青光眼。(5)麻风结节:治愈为麻风结节完全消失;好转为麻风结节较干预前减少;无效为麻风结节较干预前无明显变化或增大、增多。(6)周围神经痛/触压痛:治愈为疼痛完全消失,运动功能障碍完全恢复;好转为疼痛较之前减轻,运动功能障碍得到改善;无效为疼痛较之前未减轻或加重,运动功能障碍无变化。将好转和治愈纳入有效,计算有效率。满意度:搜索中国知网、维普、万方等数据库,查阅相关文献,参考文献中的护理满意度评价方法制作满意度问卷,并让患者自动填写问卷。问卷中的选项有“非常不满意”“不满意”“满意”和“非常满意”4 个等级,每级总分为15 分,合计60 分,得分与患者的满意度呈正相关。
1.5 统计学方法
采用SPSS 17.0 统计学软件对数据进行统计分析,计量资料以±s表示,行独立样本t检验,计数资料以% 表示,行χ² 检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组干预前后疾病转归情况的比较
干预前,对照组的皮损、溃疡、肢体水肿、红眼、麻风结节、周围神经痛/ 触压痛与研究组比较无明显差异(P>0.05)。干预后,对照组的皮损由原来的23 处减少至16 处,好转7 处,有效率为30.43%,研究组的皮损由原来的24 处减少至12 处,好转12 处,有效率为50.00% ;对照组的溃疡灶由原来的28 个减少至15 个,其中治愈10 个、好转3 个,有效率为46.43%,研究组的溃疡灶由原来的28 个减少至9 个,其中治愈12 个、好转7 个,有效率为67.86% ;对照组中肢体肿胀人数由原来的12 例减少至5 例,治愈7 例,有效率为58.33%,研究组中肢体肿胀人数由原来11 例减少至2 例,治愈9 例,有效率为81.82% ;对照组中红眼人数由原来的13 例减少至5 例,治愈8 例,有效率为61.54%,研究组中红眼人数由原来的13 例减少至3 例,治愈10 例,有效率为76.92% ;对照组中麻风结节人数由原来的12 例减少至5 例,治愈7 例,有效率为58.33%,研究组麻风结节人数由原来的12 例减少至4 例,治愈8 例,有效率为66.67% ;对照组中周围神经痛/ 触压痛人数由原来的14 例减少至8 例,好转6 例,有效率为42.86%,研究组中周围神经痛/触压痛人数由原来的14 例减少至7 例,好转7 例,有效率为50.00%。干预后,研究组皮损、溃疡、肢体水肿、红眼、麻风结节、周围神经痛/触压痛的转归情况均优于对照组,差异有统计学意义(P<0.05)。详见表1。
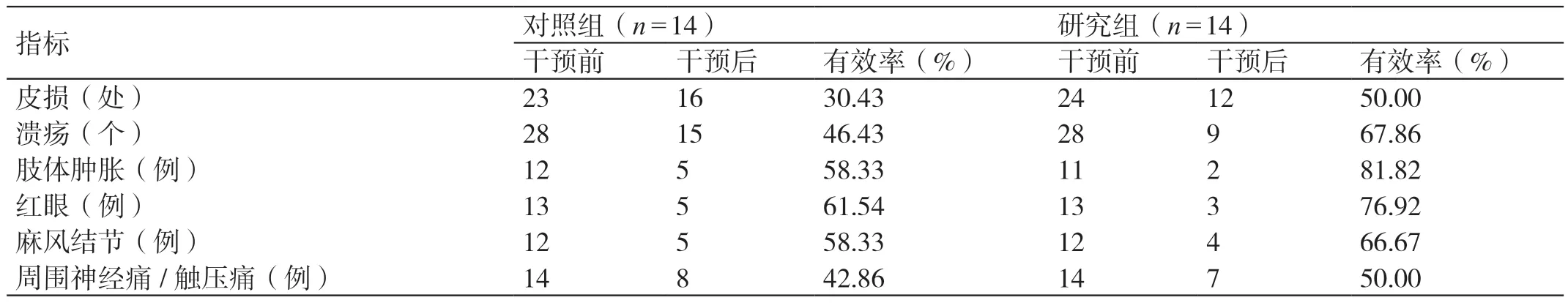
表1 两组干预前后疾病转归情况的比较
2.2 两组干预前后满意度问卷评分的比较
干预前,两组满意度问卷各维度评分及总分比较无明显差异(P>0.05)。干预后,两组满意度问卷各维度评分及总分均高于干预前,且研究组满意度问卷各维度评分及总分均高于对照组,差异有统计学意义(P<0.05)。详见表2。
表2 研究组干预前后满意度问卷各维度评分及总分的比较(分,± s)
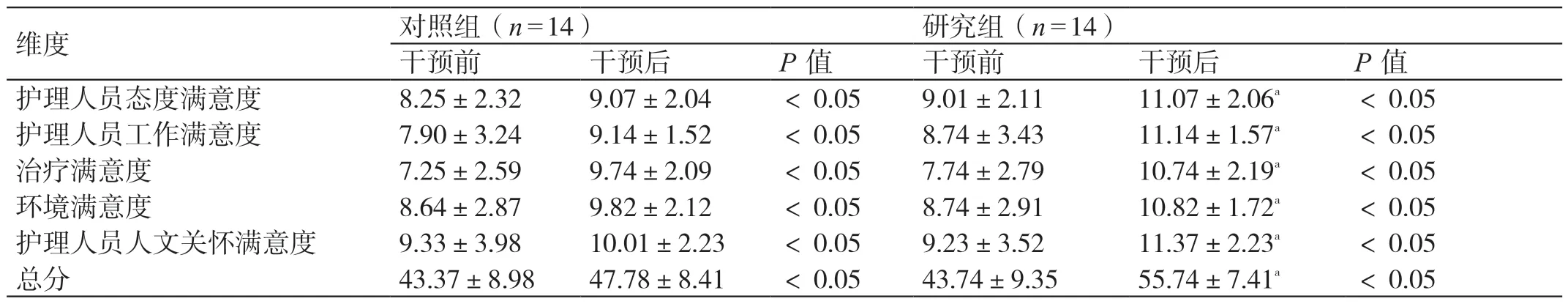
表2 研究组干预前后满意度问卷各维度评分及总分的比较(分,± s)
注:a 与对照组干预后对比,P <0.05。
维度 对照组(n=14)研究组(n=14)干预前 干预后 P 值 干预前 干预后 P 值护理人员态度满意度 8.25±2.32 9.07±2.04 <0.05 9.01±2.11 11.07±2.06a <0.05护理人员工作满意度 7.90±3.24 9.14±1.52 <0.05 8.74±3.43 11.14±1.57a <0.05治疗满意度 7.25±2.59 9.74±2.09 <0.05 7.74±2.79 10.74±2.19a <0.05环境满意度 8.64±2.87 9.82±2.12 <0.05 8.74±2.91 10.82±1.72a <0.05护理人员人文关怀满意度 9.33±3.98 10.01±2.23 <0.05 9.23±3.52 11.37±2.23a <0.05总分 43.37±8.98 47.78±8.41 <0.05 43.74±9.35 55.74±7.41a <0.05
3 讨论
麻风反应患者为高危人群,特别是其中的严重残疾者和老年患者。麻风反应的出现不仅会加重患者的身心痛苦,增加医疗费用,一些重症患者还会因此而死亡。麻风反应治疗时间长,患者容易对治疗失去信心,这也是治疗期间产生医疗纠纷的重要原因之一[5]。护理干预贯穿于麻风反应患者住院治疗的全过程,从住院一开始就需要对患者进行全面的评估,加强高危患者的管理,做好健康教育工作,使患者充分认识到麻风反应的危害,如并发虹膜睫状体炎时会导致视物不清,容易跌倒,此时就需要积极预防患者跌倒。同时,护理人员还要加强病房卫生环境的管理,消除可能导致患者出现意外的风险因素,为患者创造尽可能安全、舒适、有序的治疗环境[6-7]。此外,应重视麻风病患者的心理护理,帮助其减轻负面情绪,使其能够积极地配合治疗和护理,争取早日康复,同时这也有助于改善医患、护患之间的关系。麻风病给人类的健康造成了严重损害,应引起医务人员,特别是从事传染病防治工作人员的广泛关注[8-9]。本研究结果显示,在对症治疗及常规护理的基础上,给予麻风反应患者综合的护理干预可以提高其治疗效果及满意度。
综上所述,给予麻风反应患者综合护理干预可以显著提高治疗效果,提升患者的满意度,值得临床推广应用。
