良性阵发性位置性眩晕伴幽闭恐惧症患者临床特征及诊疗体会
2023-07-08夏菲任媛媛李金兰王彦君刘茉王宁宇
夏菲,任媛媛,李金兰,王彦君,刘茉,王宁宇
(首都医科大学附属北京朝阳医院 耳鼻咽喉头颈外科,北京 100020)
良性阵发性位置性眩晕(benign paroxysmal positional vertigo, BPPV)临床表现为头部运动到某一特定位置诱发短暂性眩晕并伴有特征性眼震和自主神经症状。诊断以位置试验所诱发的典型眼震特点为主要依据,准确判断眼震方向具有重要的临床意义[1-2]。眩晕诊疗系统等设备检查分析眼震特征可准确定位BPPV 患者受累半规管[3]。对于幽闭恐惧症患者检查中不能佩戴眼罩检查,眼震特征复杂、多变、转瞬即逝或受固视抑制影响,裸眼下对相近强度眼震的分辨、微弱眼震、旋转方向观察困难[4],直接影响正确诊断和有效的复位治疗,有漏诊和误诊的风险。本研究总结BPPV伴幽闭恐惧症患者临床特征,以期提高此类患者的疗效。
1 对象与方法
1.1 研究对象
回顾性分析2019年1月—2020年12月就诊BPPV伴幽闭恐惧症患者48例为幽闭组,其中男13例(27.1%),女 35例(72.9%),男女比例1∶2.69;年龄23~81岁,平均年龄(57.7±15)岁。后半规管BPPV (posterior semicircular canal BPPV, PSC-BPPV)30例(62.5%),水平半规管BPPV (horizontal semicircular canal BPPV,HSC-Can-BPPV)14例(29.2%),水平半规管壶腹嵴顶结石症BPPV(horizontal semicircular canal cupulolithiasis BPPV, HSC-Cup-BPPV) 4 例(8.3%);选取同期就诊50例单耳单管原发性BPPV患者为对照组,其中年龄26~86岁,平均年龄(59.5±12.3)岁;男10例(20.0%),女40例(80.0%),男女比例为1∶4;PSC-BPPV 34例(68.0%),HSC-Can-BPPV 15例(30.0%),HSC-Cup-BPPV 1 例(2.0%)。两组患者性别(χ2=0.348,P=0.555)、年龄(t=0.427,P=0.671)、受累半规管(U=654.500,P=0.562)差异无统计学意义。本研究经医院伦理委员会批准(2020-科-226)。
1.2 纳入与排除标准
纳入标准:①头位改变导致的短暂眩晕发作史;②BPPV诊断标准参照中华医学会BPPV(2017)诊疗指南[1]:相对于重力方向改变头位后出现反复发作的、短暂的眩晕或头晕(通常持续不超过1min);位置试验中诱发出眩晕及特征性位置性眼震;③Dix-Hallpike test阳性和/或Roll test阳性;④完成汉化眩晕障碍量表(dizziness handicap inventory, DHI)量表评定。
排除标准: ①继发性BPPV,多管型BPPV患者;②管石复位术禁忌证:心律失常、心功能衰竭、上消化道出血等;③排除其他疾病:中枢性位置性眩晕、后循环缺血、体位性低血压、控制不良的高血压、脑梗死、脑出血、前庭性偏头痛、前庭阵发症、梅尼埃病、前庭神经炎、迷路炎、上半规管裂综合征、重度抑郁、焦虑症、严重精神障碍、眼科疾病、妊娠状态;④由于沟通障碍无法配合完成量表者;⑤长期药物成瘾者或酗酒者;⑥体重>120 kg。
1.3 检查和治疗方法
幽闭组裸眼目测法行Dix-Hallpike test用于判断PC-BPPV,Roll test用于判断HC-BPPV、HSC-Cup-BPPV。PC-BPPV主要采用Epley手法复位,HC-BPPV、HSC-Cup-BPPV主要采用Gufoni或Barbecue手法复位。目测判别法检查时两位临床经验丰富医师共同进行检查,共同判断。对照组诊断和复位治疗均由眩晕诊疗系统实施。PSC-BPPV患者,按照设置软件程序进行检查复位:①主轴沿垂直轴旋转,使其向患侧偏离水平轴平面45°;②主轴转动120°使患者头部迅速向后仰;③副轴旋转90°使患者颜面及四肢面向地面;④旋转至开始坐位,完成旋转,每个体位保持 60 s,采集系统观察并记录患者眼震情况。HSC-Can-BPPV患者,按照软件设置程序进行自动翻滚法复位:①主轴旋转 90°使患者由坐位迅速转动至平卧位;②辅轴向健侧连续翻转3个90°;③主轴旋转 90°使患者回到坐位。复位时过程中,改变体位后保持患者固定不动,观察眼震,直到眩晕症状和眼震消失30~60 s后再进行下一步骤。位置试验阳性随即进行复位治疗,阴性患者嘱隔日复诊,再次进行位置试验,明确诊断。
患者于治疗后7 d复诊,如复诊时位置试验阳性,则再次行复位治疗,每7 d治疗1次直至治愈。本课题中依据指南,长期疗效的时间节点为1个月,评价1个月内患者复位治疗好转、痊愈情况,记录复位次数。
1.4 观察指标
1.4.1 一般资料 记录患者性别、年龄、受累半规管,治疗方案。
1.4.2 量表评定 所有患者在确诊后复位治疗前及复位治疗成功后进行2次DHI量表评定。该量表包含3个子维度:情感评分(emotional, E)判断患者由于眩晕产生的心理障碍、功能评分(functional, F)判断眩晕是否影响参加社会活动、躯体评分(physical, P)代表快速活动头部时的眩晕感。每个子维度分别有7~9个题目,共25个问题。每个问题分别对应“会、有时会和不会”3个答案,对应计分分别为“4、2、0”分,分别计算3个子维度得分和总分,分数越高说明眩晕症状对患者的影响越大。总分数0~100分,分数越高,症状越严重。≤30分为轻度眩晕障碍,31~60分为中度眩晕障碍,61~100分为重度眩晕障碍。
1.4.3 随访 以最后1次治愈的日期作为随访开始时间。进行12个月的随访观察,随访采用电话调查和门诊复诊结合的方法,随访内容为是否存在反复发作的发作性眩晕,当患者有眩晕再发时及时联系予以位置试验进行复查,并记录复发时间和受累的半规管类型。同l例患者出现1次或1次以上均记为1例。
1.4.4 复发情况 将BPPV患者经复位治疗好转、痊愈,历时1个月无症状期后,再次出现相似症状,且经Roll test和Dix-Hallpike test确诊BPPV者,定义为复发。
1.5 疗效评定
指南疗效评估中疗效分级,治愈:位置性眩晕消失;改善:位置性眩晕和/或位置性眼震减轻,但未消失;无效:位置性眩晕和/或位置性眼震为减轻,甚至加剧。本研究中治愈和改善为治疗有效。
1.6 统计学方法
2 结果
2.1 首诊检出率
首诊幽闭组检出率66.7%(32/48),对照组检出率96.0%(48/50)两者检出率比较差异具有统计学意义(χ2=14.05,P=0.000)。
2.2 治疗次数
达到治愈复位治疗最少治疗次数为1次,最多为4次,幽闭组和对照组患者治愈所需平均复位次数分别为(2.4±1.0)次和(2.3±0.9)次,两组治疗次数差异无统计学意义(t=0.444,P=0.658)。
2.3 治疗有效情况
幽闭组47例有效,1例无效,总有效率为97.9%;对照组50例有效,总有效率为100%,两组有效率比较差异无统计学意义(F=1.158,P=0.467)。
2.4 复发情况
两组患者治愈后随访1年,100%随访率,幽闭组和对照组的BPPV复发例数及复发率分别为 6例(12.5%)和5例(10.0%),其差别无统计学意义(F=0.040,P=1.000)。
2.5 生活质量改善程度
生活质量改善程度比较:复位治疗前DHI评分,幽闭组54(26~68)分,对照组56(28~75)分(U=677.000,P=0.807);复位治疗后1个月DHI评分,幽闭组20(16~24)分,对照组23(14~30)分 (U=590.500,P=0.244)两组比较差异无统计学意义。DHI总分进行严重程度分级,两组患者治疗前为中度眩晕障碍,治疗后减轻,患者生活质量得到改善。治疗后3个子项评分,幽闭组情感评分 6(4~7)分、 对照组 6(4~8)分(U=606.600,P=0.305),幽闭组躯体 6评分(2~10)分、对照组8(6~8)分 (U=604.000,P=0.301)比较无明显差异,幽闭组功能评分10(6~14)分、对照组6(4~8)分 (U=360.000,P=0.000)差异具有统计学意义。 具体数据见表1。
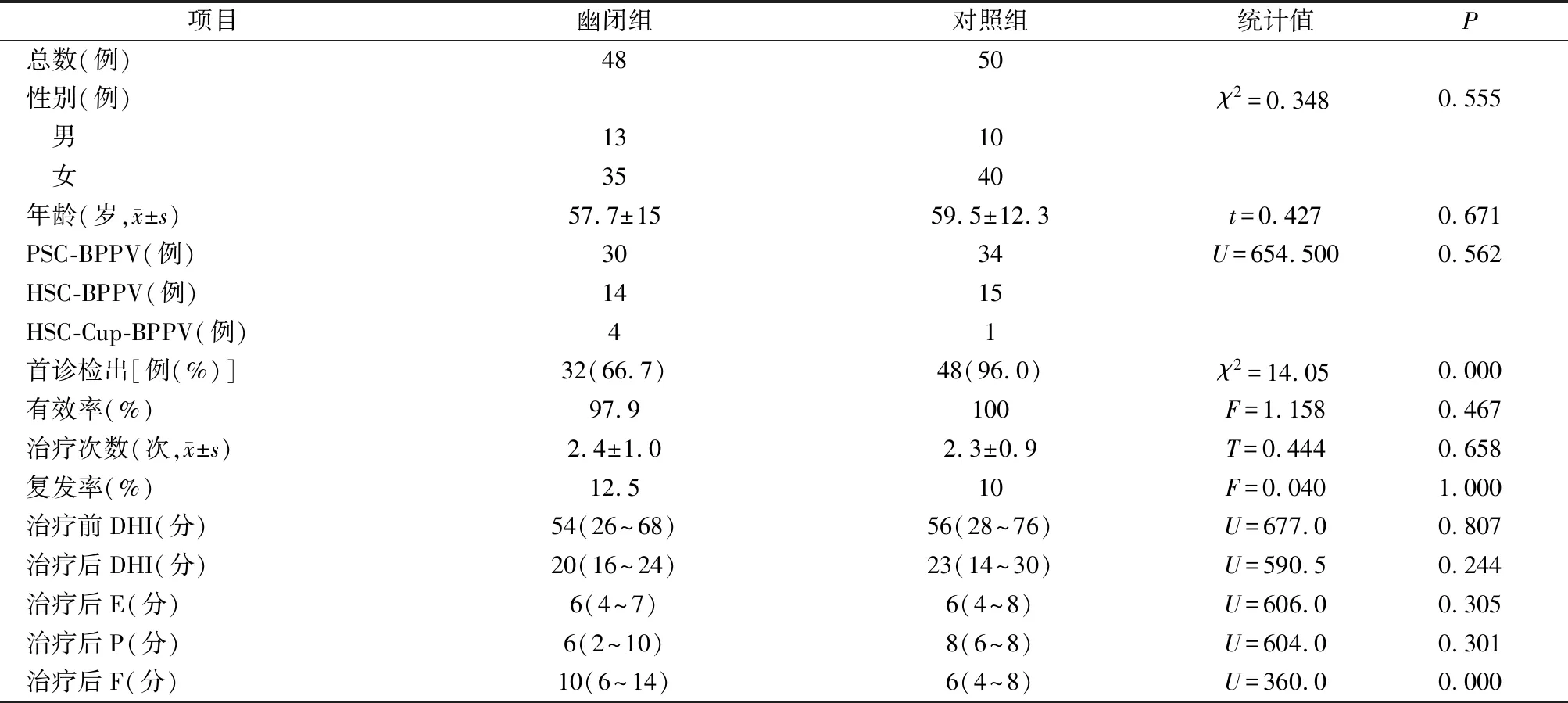
表1 两组患者各临床项目比较
3 讨论
患者有典型体位相关、短暂阵发性眩晕症状,位置试验诱发获得特征性眼震,采用手法复位,通过重力作用半规管内漂浮的耳石沿特定的方向运动,回到椭圆囊而治愈,是BPPV首选治疗方法[1],治疗成功的关键是准确判断耳石的脱落位置,精确的定位和定侧,分析眼震特点是临床诊断的关键。早期临床观察眼震主要在裸眼下实施,但受眼震持续时间、强度、固视抑制等影响有些眼震不易辨别,容易漏诊。设备检查时诱发的速度、角度得以使小耳石碎屑引起的内淋巴运动出现阳性结果,并且利于记录、重复观看分析眼震,在水平半规管BPPV、多管BPPV的判断方面有优势[5]。
幽闭恐惧症的患者对密闭情境有过高强度的恐惧感,用一般讲道理的方法无法消除恐惧,对恐惧无法自控,并产生回避行为,一旦离开这种环境,患者的生理和行为就会迅速恢复正常[6]。在戴眼罩检查时患者立即产生紧张、烦躁、恐慌、呼吸急促、心跳加快、脸红流汗等症状,严重时会出现窒息、有濒死感等,摘掉眼震症状能缓解。
裸眼检查幽闭恐惧症患者,为提高准确性,减少误差,利于观察持续时间短、扭转成分辨别观察困难患者的眼震,由两位有丰富经验的临床医师同时目测判别,诱发出典型眼震,做出诊断、避免漏诊、误诊发生。 本研究中32例首诊检出,16例有明确位置性眩晕病史当天反复诱发均未引出眼震的患者,隔日复诊时位置试验阳性。
对于临床中对疑似诊断为BPPV,DHI评分大于50分[7],初次位置试验未诱发出典型眼震的患者,需详细体检、做出鉴别诊断,除外中枢疾病等其他恶性眩晕疾病。治疗团队根据患者状况检查当日再次检查或隔日再次位置试验,避免漏诊。患者多次位置试验有助于检出阳性体征,可能是由于一次位置试验脱落的耳石碎屑过于轻小、数量不足,或患者保持固定体位观察时间不够,无法生成满足病理刺激所需要的引起耳石数量[8],多次的头位变换能促使耳石从管壁上脱离,进而产生眼震。需要注意反复体位诱发,患者至少休息半小时,如果反复位置试验检查时间间距较短,可能由于分散的耳石还没有聚集,耳石微粒分散,不能诱发出典型眼震[9]。提示幽闭恐惧症患者需要对患者进行宣教,解释裸眼检查可能出现假阴性的可能,多次进行位置试验可提高诊断准确性,但暴露于诱发眩晕的体位,可能会增加患者的眩晕感,造成恶心、呕吐等不适症状,鼓励患者配合,减少漏诊率、降低误诊率[10],利于患者及时有效地进行复位治疗。
幽闭恐惧症患者尽管手法很难实现操作中速度、加速度、角度完全一致,在治疗前为患者介绍治疗步骤,裸眼治疗中注意观察患者眼震,治疗由有经验的医护团队和患者共同配合进行治疗,裸眼检查在患者眼部背向操作者时,由团队其他成员时刻观察眼震变化,警惕耳石异位发生、保护患者防止副损伤发生,发现两组患者治疗次数无差异,手法复位治疗可以保证复位质量。有研究发现复位次数过多可能引起耳石器损伤,团队协作治疗,避免多次复位后产生残余头晕症状[11-12]。
控制幽闭恐惧症可采用药物镇静法、系统脱敏疗法、认知疗法等方法改善症状[13]。位置试验需要患者睁眼配合观察眼震,不能采用药物镇静。系统脱敏疗法、认知疗法显效慢,耗时长[14]。BPPV虽有自愈倾向[3],但手法复位可以明显缩短BPPV的病程。病程迁延,患者对眩晕的恐惧和功能恢复不确定性的担忧[15],常导致患者出现焦虑情绪,眩晕有可能引发摔倒、骨折影响患者生活质量,加重社会经济负担[16-17]。对于幽闭恐惧症BPPV患者,应尽快进行裸眼位置试验检查,明确诊断进行治疗。通过随访发现,两组患者复发率无差别,幽闭恐惧症未增加 BPPV复发的风险。
通过比较两组患者的DHI得分,显示经复位治疗后DHI得分下降,患者眩晕症状得到明显改善。研究DHI单项的评分,有学者发现复位治疗前后P及F项得到改善[18],E得分无明显改善。本研究发现幽闭组F项改善不明显,而P和E得分改善。可能由于眩晕发作的不可预知性及发作时引起身体症状以及个人情感上的压抑或复位后头晕等主观症状明显[19],使幽闭恐惧症BPPV患者限制自己的活动范围,进而减少社交活动、社会活动[20]。这样容易引发焦虑情绪,焦虑情绪是继发持续性位置性知觉性头晕的危险因素[21],患者可能出现主观症状不易缓解的情况。对于幽闭恐惧症患者需加强随访,关注患者心理状态,尤其是功能情况。未来我们将进一步研究此类患者的功能恢复方法。
