血清TIMP-3预测恶性大脑中动脉梗死患者死亡的临床价值研究
2023-07-03张莺芳叶民尚羽吴明凤
张莺芳,叶民,尚羽,吴明凤
缺血性卒中可造成患者残疾、死亡风险和医疗费用增加[1]。MMP是一类具有重塑细胞外基质(extracellular matrix,ECM)功能的蛋白酶家族,受MMP组织抑制剂(tissue inhibitors of matrix metalloproteinase,TIMP)的调控[2]。MMP和TIMP之间的平衡对ECM的稳定性和正常功能起着关键作用。这种平衡的破坏可能导致基质纤维化、基质蛋白的过度积累或ECM退化[3-4]。目前,关于MMP与缺血性卒中关系的研究较多,有研究发现,神经功能预后更差的缺血性卒中患者入院时MMP-2、MMP-9水平更高[5-6]。然而,关于TIMP在缺血性疾病方面的研究较少。TIMP家族由4个成员组成,其中TIMP-3是唯一一种对ECM中的蛋白多糖具有高亲和力的TIMP,并具有最广泛的底物,包括所有MMP和多种去整合素金属蛋白酶[7-9]。本研究旨在分析重度脑梗死患者血清TIMP水平变化,并确定其作为预测患者早期死亡生物标志物的潜力。
1 对象与方法
1.1 研究对象 本研究为2019年2月—2022年1月在南京医科大学附属明基医院神经内科开展的一项前瞻性、观察性研究。共纳入了68例严重恶性大脑中动脉梗死(malignant middle cerebral artery infarction,MMCAI)患者。该研究通过明基医院机构审查委员会批准(L2019-0288),每位患者的亲属均签署了书面知情同意书。纳入标准:①发病至入院时间<24 h;②有脑梗死相关症状,符合《中国急性缺血性脑卒中诊治指南》和《各类脑血管疾病诊断要点》中的定义[10-11];③头颅CT和CTA证实梗死最长径>5 cm,或梗死体积>2/3大脑中动脉供血区;④入院48 h内临床恶化(NIHSS评分的意识水平维度评分下降≥1分)、中线移位≥5 mm或脑疝;⑤神经功能损伤体征持续存在。排除标准:①年龄<18岁;②活动性炎症、恶性疾病或妊娠;③头颅CT提示大脑前动脉或大脑后动脉供血范围内同时发生脑梗死;④既往有脑出血、脑外伤改变或同侧半球占位性病变;⑤参加其他研究和接受实验性药物治疗的患者。
1.2 资料收集 患者入院后收集一般资料,包括年龄、性别、既往史、急性生理学与慢性健康状况评分系统Ⅱ(acute physiology and chronic health evaluation scoring systemⅡ,APACHEⅡ)、GCS评分、体温、血压、实验室检查结果、脑梗死体积、中线偏移、阿替普酶静脉溶栓、去骨瓣减压术以及出血性转化等指标。
本研究中既往史包括糖尿病、高血压、慢性肾功能衰竭、心力衰竭、接受溶栓治疗或去骨瓣减压术治疗,实验室检查包括血清肌酐、血清钠、胆红素、血糖、乳酸、INR、纤维蛋白原、活化部分凝血活酶时间(activated partial thromboplastin time,APTT)、白细胞计数、血小板计数、血红蛋白、动脉血氧分压(arterial partial pressure of oxygen,PaO2)、吸入氧浓度(fraction of inspiration O2,FIO2)、PaO2/FIO2比值。出血转化定义为血管再通后24 h内复查头颅影像学发现颅内出血。入院后进行头颅MRI DWI序列检查,根据Pullicino公式(梗死区的最长径×宽径×梗死层面数×层厚×0.5)计算脑梗死体积[12]。根据入院时头颅CT图像,以鸡冠至大脑镰-小脑幕交汇处连线作为中线,以最远偏移处作为测量点,使用Ruler工具测量中线偏移距离。
所有患者入院后第1天、第4天、第8天采集静脉血,离心后吸取上清液,-80 ℃保存直至测定。根据BioRad在Bio-Plex Pro人TIMP检测试剂盒中提供的说明书,使用Bio-Plex Data Pro软件确定和量化血清TIMP水平(TIMP-1、TIMP-2、TIMP-3和TIMP-4)。构建标准品和对照品,并制备标准稀释系列。使用的样品是从储存的血液样品中获得的血清等分试样。将捕获抗体与珠共价耦联,形成的复合物与含有目标生物标记物的样品反应。在洗涤去除未结合的蛋白后,加入生物素化检测抗体以形成夹心复合物。添加链霉亲和素-藻红蛋白(phycoerythrin,PE)缀合物形成最终检测复合物。PE用作荧光指示剂。来自反应的数据以荧光强度(money flow index,M FI)以及与每个样品结合的分析物浓度(pg/mL)表示,该浓度与荧光指示剂信号的MFI成比例。
1.3 研究终点及分组 以30 d全因死亡为研究终点。比较存活组和死亡组临床指标的差异,分析患者30 d死亡的独立危险因素。另外,根据死亡时间点对样本数据进行分层分析:对于入院第1天、第2~4天和第5~8天死亡的患者,取最后一次血清TIMP水平数据分别与存活组第1天、第4天和第8天的数据做比较。
1.4 统计方法 使用SPSS17.0进行统计分析。正态分布的连续变量用表示,组间比较采用t检验;非正态分布的连续变量用M(P25~P75)表示,通过Wilcoxon-Mann-Whitney检验进行比较。分类变量用例数和率(%)表示,组间比较采用卡方检验。使用ROC曲线评估MMCAI患者第1天、第4天和第8天的血清TIMP-3水平对30 d死亡的预测能力。以单因素分析中P<0.1的指标为自变量,以30 d死亡为因变量,进行多元logistic回归分析,评估MMCAI患者死亡的独立危险因素。绘制Kaplan-Meier生存曲线,并进行Log rank检验。以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 本研究纳入68例符合入组标准的MMCAI患者,30 d内全因死亡34例,分别有16例、6例、12例在入院第2~4天、第5~8天和第9~30天死亡。死亡组患者的平均年龄为(62.09±7.72)岁,21例为男性,29例伴有其他并发症,16例接受溶栓术或去骨瓣减压术治疗,入院时APACHEⅡ评分平均为(22.85±5.93)分,GCS评分平均为(5.82±1.64)分。死亡组GCS评分和血小板计数低于存活组,差异有统计学意义,其他基线资料与存活组的差异无统计学意义(表1)。
2.2 血清TIMP水平分析 死亡组患者在入院第1天、第4天、第8天时的血清TIMP-3水平均高于存活组,且死亡组患者入院第1天血清TIMP-1水平高于存活组,两组各时间点血清TIMP-2和TIMP-4水平的差异无统计学意义(表2)。

表2 患者入院第1天、第4天、第8天时血清TIMP水平变化
2.3 ROC曲线分析 ROC曲线分析结果显示,患者入院第1天、第4天、第8天血清TIMP-3水平(截断值分别为179.33 ng/mL、333.41 ng/mL、266.56 ng/mL)预测30 d死亡率的AUC分别为0.751(95%CI0.636~0.866,P<0.001)、0.748(95%CI0.606~0.889,P<0.001)和0.840(95%CI0.726~0.955,P<0.001)(图1,表3)。

图1 入院第1天、第4天、第8天血清TIMP-3水平预测恶性大脑中动脉梗死患者30 d死亡的ROC曲线分析结果
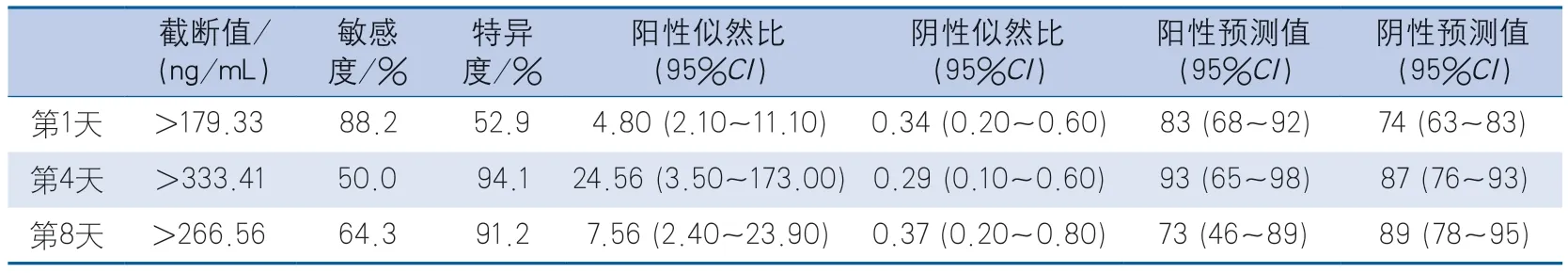
表3 入院第1天、第4天、第8天血清TIMP-3水平预测MMCAI患者30 d死亡的ROC曲线分析结果
2.4 多元logistic回归分析 校正血小板计数、GCS评分和乳酸水平后,入院第1天血清TIMP-3水平升高仍是影响MMCAI患者30 d死亡的独立危险因素(表4)。生存分析显示,入院第1天血清TIMP-3水平>257.93 ng/mL的患者30 d死亡率更高(图2)。

图2 根据入院第1天血清TIMP-3水平分层分析患者累积死亡风险

表4 MMCAI患者30 d死亡影响因素的多元logistic回归分析
3 讨论
缺血性卒中是我国主要的心脑血管疾病死亡原因之一,只有12%~39%的幸存者可实现长期功能独立,其较高的发病率增加了人群疾病负担[1]。早期预防和治疗是改善缺血性卒中患者临床结局和减少患者家庭及社会医疗负担的必要条件。卒中的首要病理变化为脑血管病,表现为血管受损、ECM降解和MMP破坏胞间连接,进而破坏血脑屏障。MMP的释放及其对卒中的致病作用是由TIMP调节的[3,13-15]。其中TIMP-3被证实与动脉粥样硬化、脑动脉瘤、高血压、缺血后神经元损伤等密切相关[13-15],但其与MMCAI的预后关系尚未得到明确证实。本研究通过对MMCAI患者血清TIMP-3水平进行动态监测,首次证实了在MMCAI发病后第1周,MMCAI死亡患者血清TIMP-3水平普遍高于存活患者,尤其是入院第1天的血清TIMP-3水平可良好地预测患者30 d内死亡风险,有望成为短期预后的生物标志物。
TIMP在调节血管ECM重组中发挥重要的作用[3-4]。ECM结构依靠TIMP和MMP的动态平衡来维持,通过调节细胞因子和生长因子介导的转录或在转录水平干扰RNA来重组ECM[16]。分泌型MMP和TIMP之间的动态平衡受到低密度脂蛋白受体相关蛋白-1(lipoprotein receptor-associated protein-1,LRP-1)分子亲和力的调节[17]。因此,LRP-1对MMP和TIMP的亲和力是ECM动态结构的重要调节因子。有研究证实,在所有TIMP蛋白中,TIMP-3对LRP-1的亲和力最强[17]。TIMP-3通过增强靶MMP与LRP-1的结合来促进LRP-1介导的内吞作用,表明LRP-1-TIMP/MMP通路可能参与了TIMP-3触发的脑组织损伤机制[18]。此外,脑缺血会导致炎症反应,包括小胶质细胞激活、胶质增生和细胞死亡。活化的小胶质细胞和反应性星形胶质细胞产生促炎细胞因子,如TNF-α和IL-6,这些因子与脑白质损伤有关[19]。同时炎性细胞向中枢神经系统的外渗由MMP的细胞外活性诱导,而MMP的细胞外活动部分受内源性TIMP-3调节。
TIMP-3是MMP-9最有效的内源性抑制剂之一,参与动脉粥样硬化的发生和发展[7]。流行病学证据表明,TIMP-3升高与主要心血管危险因素以及更高的死亡和心血管事件风险相关[8]。TIMP-3被认为是冠心病和心肌梗死的潜在预后生物标志物[7]。据报道,血清TIMP-3水平升高与缺血性卒中的发病率呈正相关[9]。既往也有研究表明,缺血性卒中第1天较高的血清TIMP-1水平与较差的神经功能预后和较低的生存率有关[20]。在本研究中,重度MMCAI患者30 d死亡组入院第1天时血清TIMP-1和TIMP-3水平高于存活组,但是在入院第4天和第8天时只有血清TIMP-3水平仍然高于存活者,而且根据ROC分析结果,MMCAI患者第1天、第4天和第8天的血清TIMP-3水平都可用于预测患者30 d死亡风险。MMCAI患者入院第1天血清TIMP-3水平升高是影响30 d死亡的独立危险因子。
本研究还存在一定的局限性。第一,本研究未检测有关MMP数据;第二,本研究仅测定MMCAI患者第1天、第4天和第8天的血清TIMP-3水平,其他时期的血清TIMP-3水平可能也值得关注;第三,本研究为单中心研究,仅纳入了病情严重的大脑中动脉供血区梗死患者,因此结论不能外推至一般的缺血性卒中患者。
综上所述,本研究发现MMCAI死亡患者在发病第1周的血清TIMP-3水平普遍高于存活患者,且入院第1天时血清TIMP-3水平可以作为30 d内死亡的生物标志物。本研究结果有助于促进血清TIMP-3水平在死亡预测和MMP调节中的作用研究,以降低MMCAI患者的死亡风险。
【点睛】本研究证实MMCAI患者入院后早期血清TIMP-3水平变化与近期死亡具有相关性,TIMP-3水平可辅助性用于患者临床早期治疗和预防。
