骶髂关节半脱位矫正对慢性期卒中后功能障碍恢复的影响
2023-03-12付琨燕项文平杨志刚何飞满乾坤王雅明牛翻燕岳雅蓉
付琨燕,项文平,杨志刚,何飞,满乾坤,王雅明,牛翻燕,岳雅蓉
卒中是一种常见的急性脑血管病,具有高发病率、高致残率及高死亡率的特点,给社会和家庭带来的负担呈逐年增长的趋势[1]。卒中发病后有50%~90%的患者在卒中6个月后仍存在不同程度的下肢运动功能障碍和步态异常[2],约有63%的患者无法独立行走,约有50%的患者即使能够独立行走[2],但其步行能力较差。即使对偏瘫患者进行肌力训练,缓慢的步行速度和不对称的步态模式等步态障碍仍很常见[3-4]。因此,卒中康复很重要的一点就是对偏瘫肢体进行肌力训练的同时加强对异常姿势和稳定性的训练,以提高步行能力[5]。
骨盆的稳定性在卒中患者平衡和功能活动中起着关键性作用,骶髂关节作为骨盆的重要关节结构,发生半脱位会影响骨盆的稳定性,从而影响患者的平衡及步行能力。研究表明,在健康人中,髂骨相对于骶骨发生移位,会导致人在移动过程中给关节面造成更大的压力,影响人的行走过程[6-7]。在临床实践中发现,慢性期卒中偏瘫患者中存在骶髂关节半脱位患者,但矫正骶髂关节半脱位是否能改善偏瘫患者的行走功能相关的研究较少,结论尚不明确。本研究旨在初步探讨矫正骶髂关节半脱位对慢性期卒中偏瘫患者步行能力及平衡功能的影响。
1 对象与方法
1.1 研究对象 选取2018年4月—2021年12月在包头市中心医院神经康复医学中心住院、存在骶髂关节半脱位(髂骨相对于骶骨发生移位)的慢性期卒中偏瘫患者作为研究对象。
纳入标准:①年龄30~70岁;②卒中诊断符合《中国各类主要脑血管病诊断要点2019》中卒中的诊断标准[8],首次发病;③健侧肢体活动正常,有步行功能障碍,Holden步行能力分级在2~4级;④存在符合冈斯德分析系统定义的骶髂关节半脱位[9],髂骨相对于骶骨发生移位;⑤生命体征平稳,能配合康复师执行康复指令;⑥患者及家属签署知情同意书。
排除标准:①有其他疾病不能完成或不能配合治疗和检查者;②有失语、偏侧忽视、倾倒综合征等影响治疗者;③既往有骨关节疾病或其他神经肌肉疾病影响下肢运动功能者;④治疗期间再次发生脑血管病者;⑤有无法控制的慢性病急性加重影响治疗者。
1.2 康复训练方法 根据冈斯德分析系统[9]、骨盆和骶髂关节功能解剖手法操作指南[10],按骨盆正位X线片可将骶髂关节半脱位分为以下类型:髂骨AS,髂骨In,髂骨PI,髂骨Ex,髂骨ASIn,髂骨ASEx,髂骨PIIn和髂骨PIEx。以下为部分患者骨盆正位X线片资料及手法矫正姿势(图1~图4)。

图1 治疗前后骨盆正位X线片及手法矫正姿势

图2 治疗前后骨盆正位X线片及手法矫正姿势
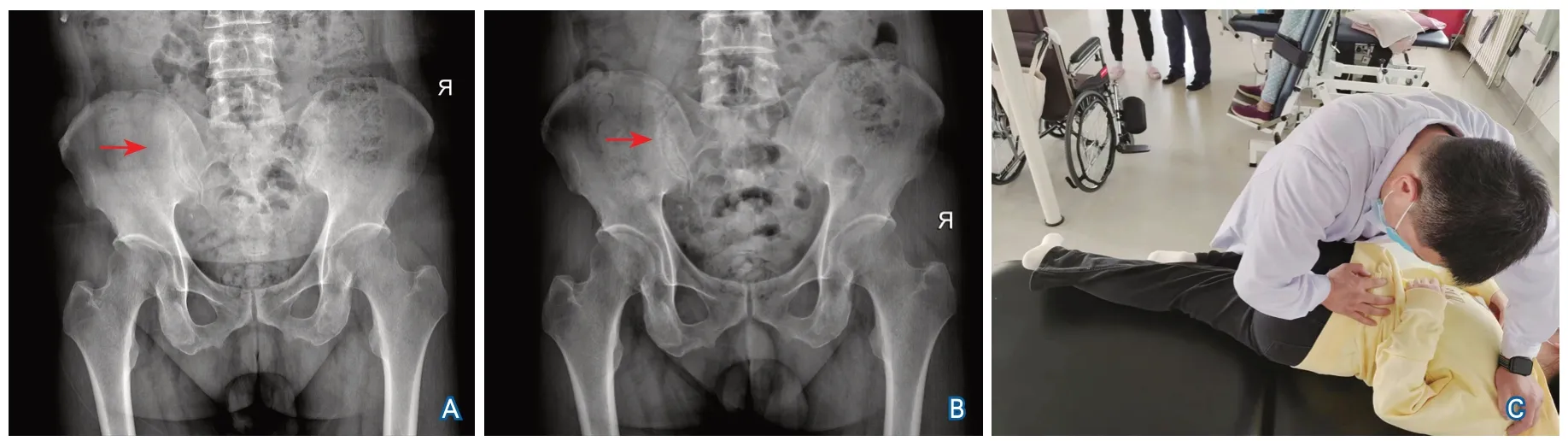
图3 治疗前后骨盆正位X线片及手法矫正姿势

图4 治疗前后骨盆正位X线片及手法矫正姿势
根据骶髂关节半脱位的类型直接给予手法矫正治疗,方法采用冈斯德脊柱矫正方法[9],1次/天,5天/周,共治疗3周。矫正治疗前后由同一治疗师进行评分,由整脊治疗师进行矫正治疗,参与评分和治疗的治疗师在前期已接受美式整脊手法治疗的相关培训。操作方法如下:
患者标准体位:患者侧卧,患侧朝上,健侧下肢伸直,患腿屈膝,患脚置于健腿腘窝处。双手交叉置于胸前,健手抱住患侧上臂,患侧上臂与身体平行,前臂与身体垂直,身体靠近床沿并与床成一直线[9]。
医师标准姿势:面对患者头部,前弓后箭站立于患者下腹部前面,后侧大腿顶在患者膝关节下方,尽量向患者头部方向用力以将患者膝关节、髋关节和骨盆等下半身锁定。固定手尽量将患者下方肩部向前移,将上方肩部向后推至极限固定,以锁定上半身[9]。
按照骶髂关节半脱位类型对患者进行手法矫正治疗。髂骨AS:接触点在坐骨结节,施力方向向前;髂骨PI:接触点在髂后上棘,施力方向向上;髂骨Ex:接触点在髂后上棘,施力方向向内;髂骨In:接触点在髂后上棘,施力方向向外;髂骨ASEx:接触点在坐骨结节,施力方向向前、向外;髂骨ASIn:接触点在坐骨结节,施力方向向前、向内;髂骨PIEx:接触点在髂后上棘,施力方向向上、向内;髂骨PIIn:接触点在髂后上棘,施力方向向上、向外。
1.3 评定方法 所有患者在手法矫正前和手法矫正3周后各评定1次,所有评定均由同一位不知研究方案和研究目的的资深治疗师完成。评定方法包括Berg平衡量表分析、“起立-行走”计时测试、10米步行计时测试、Holden步行能力分级,每项测试中间可以充分休息。①Berg平衡量表:是评估卒中人群平衡能力有效且高度可靠的工具[11]。其将平衡功能从易到难分为14项内容进行检查,每一评定项目分为0、1、2、3、4共5个功能等级予以计分,最低分为0分,最高分为56分,<40分有跌倒风险,分数越高平衡能力越好。②“起立-行走”计时测试:是一种快速定量评定平衡和步行功能的方法,以“起立-行走”3 m转身后再次回到起点坐下这一过程所用的时间作为测量结果。评分标准:<10 s可自由活动;10~<20 s大部分可独立活动;20~30 s活动不稳定;>30 s存在活动障碍[12]。③10米步行计时测试:是一种测试步行速度和步长的方法。个人无辅助步行10 m,测量中间6 m(允许加速和减速,可以使用辅助器具,但应持续使用并在每次测试中记录)。实际速度为6 m(600 cm)除以记录的秒数,得出以cm/s为单位的速度;步长为距离(6 m)除以步数。④Holden步行能力分级:对个人步行能力进行分级。0级:无功能;1级:需要大量持续性帮助;2级:需少量帮助,步行不安全;3级:需监护或言语指导;4级:平地上独立行走;5级:完全独立。级别越高,说明步行能力越强。
所有入选患者均进行骨盆正侧位X线片检查,对骶髂关节半脱位进行分型,同时依据冈斯德分析系统对骨盆X线片进行画线和测量。髂骨复合性偏位的测量:先判别前-后偏位,再确定向内-向外偏位。
1.4 统计学方法 采用SPSS 22.0软件对数据进行统计分析。符合正态分布的计量资料采用描述,比较采用配对样本t检验;不符合正态分布的计量资料以M(P25~P75)表示,比较采用符号秩检验。分类资料、等级资料采用例数(百分比)描述,等级资料比较采用符号秩检验。以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 本次研究共纳入患者13例,其中男性10例,占76.9%,女性3例,占23.1%;年龄38~64岁,平均(52.6±9.5)岁;偏瘫侧在左侧3例,占23.1%,右侧10例,占76.9%;诊断为脑梗死8例,占61.5%,诊断为脑出血5例,占38.5%。13例患者在随访过程中脱落2例,脱落率为15.4%,脱落原因1例为自动出院,1例为转科。治疗的11例患者中7例为髂骨ASIn,2例为髂骨ASEx,1例为髂骨PIIn,1例为髂骨In。
2.2 平衡功能及步行能力 治疗后,11例随访患者的Berg平衡量表评分、10米步行计时测试步行速度和步长、Holden步行能力分级高于治疗前,“起立-行走”计时测试时间短于治疗前,差异均有统计学意义(表1)。
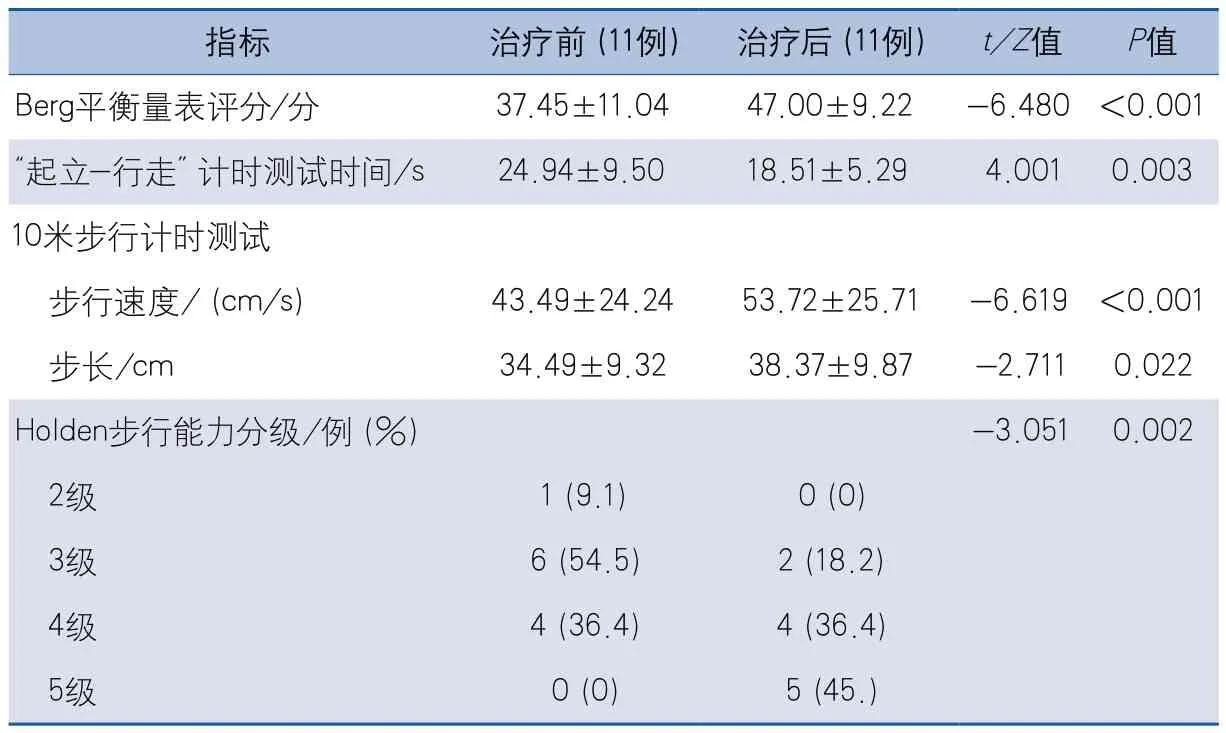
表1 慢性期卒中后功能障碍患者骶髂关节半脱位手法矫正治疗前后各项指标比较
2.3 骨盆正位X线片检查 11例随访患者中,9例患者在治疗前发生髂骨AS偏位的中位数为2.0(1.0~5.0)mm,治疗后9例患者的偏位中位数为2.0(1.0~2.0)mm,治疗后较治疗前降低(Z=-2.214,P=0.027);9例患者治疗前发生髂骨In偏位的中位数为5.0(3.5~12.5)mm,治疗后9例患者的偏位中位数为2.0(5.0~7.0)mm,较治疗前降低(Z=-2.446,P=0.014);1例患者在治疗前发生髂骨PI偏位2 mm,治疗后偏位完全纠正(0 mm);1例患者在治疗前未发生髂骨PI偏位,治疗后发生髂骨PI偏位1 mm;2例患者在治疗前分别发生髂骨EX偏位7 mm、6 mm,治疗后偏位均为4 mm。
3 讨论
我国现阶段将卒中急性期及恢复期作为康复治疗的关键时期,早期康复治疗能最大限度地恢复患者的功能[13],对后遗症期的康复关注相对较少,目前对后遗症期康复的相关研究也较少。任惠明等[14]认为,由于脑的可塑性一直存在,脑功能的恢复也应该是长期的,卒中后遗症期的康复是必要的。
骨盆在行走中发挥着重要的平衡协调作用[15-16]。骶髂关节作为骨盆的重要关节结构其稳定性在行走活动中很重要[17]。卒中不同程度地损伤了中枢神经系统,导致受累肢体功能障碍,重心偏移,出现行走等运动姿势异常。卒中偏瘫患者在长时间异常运动模式下行走难以避免会出现骶髂关节半脱位。
本研究显示,慢性期卒中偏瘫患者可发生不同程度的骶髂关节半脱位,在对其进行手法矫正治疗后,患者的Berg平衡量表评分、Holden步行能力、“起立-行走”计时测试时间及10米步行计时测试步行速度和步长均有改善,说明矫正骶髂关节半脱位可以改善此类患者的步行能力。其机制可能是:通过恢复正确的关节位置,一是在关节内重新建立适当的本体感受反馈刺激神经中枢维持平衡,二是通过减少支撑结构的压力维持平衡来改善偏瘫患者的平衡能力。以发生率相对较高的髂骨ASIn进行分析,其影响行走的机制可能是:在正常的单个步态周期中,向前迈步需要屈髋屈膝,下肢前屈时髂骨旋后,以增加骶髂关节的稳定性,当骶髂关节发生髂骨ASIn,给屈髋时的髂骨旋后运动造成阻力,使骶髂关节在行走过程中左右、前后重心转移时的稳定性下降;髂骨ASIn使起始于髂窝的起到屈髋作用的髂肌,以及起始于髂前上棘的起到屈髋、屈膝作用的缝匠肌,长期处于变短、变紧状态,不利于屈髋;髂骨ASIn使附着于髂骨翼外面的臀小肌变长、变弱,不利于髋关节的后伸及外展,起始于髂骨翼外面后部的起髋关节后伸及外旋作用的臀大肌和起始于坐骨结节的腘绳肌变长和变弱,使臀大肌和背阔肌之间的协同作用在行走期间的贡献明显降低[18],不利于支撑体质量和伸髋屈膝,造成患者在步态周期中患肢的单腿支撑相缩短,患肢的摆动相延长,最终出现双腿支撑相延长。这与Lin[19]的研究结果——患腿比健腿明显显示出更短的单腿站立时间和更长的摆动时间是相符的。Seo等[20]在研究卒中后偏瘫患者使用智能鞋垫进行临床步态分析中也同样证实患者偏瘫侧的支撑相缩短、摆动相延长影响患者行走速度。关节异常的活动范围继发周围肌肉的失用性萎缩、过度疲劳、肌张力失衡以及关节周围的韧带损伤,也是造成异常步态的原因。髂骨发生ASIn后,使对该关节起到主要稳定作用的骶髂后韧带进一步损伤,加重关节的不稳[21]。有研究发现脊柱手法治疗系统地诱发了反射通路,这些反应很可能会导致一些临床可观察到的有益效果[22]。
本研究的研究对象为单中心病例,且单纯使用评估量表存在一定主观性,需要在后续开展多中心、双盲、多种测评手段的研究进一步验证结果。卒中后中枢神经系统损伤导致对异常姿势的控制能力减弱,因此卒中康复训练的重点除了力量和速度,还有正确的运动形式、姿势和控制能力。矫正骶髂关节半脱位,可以改善患者的异常姿势和核心稳定性,辅助关节内本体感觉的正确输入,从而提高患者步行能力及平衡功能。这一研究可以为慢性期卒中患者的康复治疗提供新的治疗思路。
【点睛】本研究从脊柱整体姿势出发,矫正骶髂关节半脱位,使骨盆处于标准姿势,改善慢性期偏瘫患者的步行及平衡能力,有望为慢性期卒中偏瘫患者提供一种安全、有效的康复治疗新方法。
