卒中:回眸2022
2023-03-12熊云云霍晓川贾白雪濮月华李光硕王利圆程丝郝曼均王拥军
熊云云,霍晓川,贾白雪,濮月华,李光硕,王利圆,程丝,郝曼均,王拥军,2,,5,6,7
回首2022年,国内外脑血管病研究者在卒中的院前转运、再灌注治疗及合并用药、神经保护、二级预防和基因相关药物研发等领域取得了不少突破。2023年伊始,我们共同回顾过去一年卒中领域的重大进展,找寻未来卒中研究的道路。
1 独辟蹊径:院前转运新模式或能改进偏远地区患者就诊流程
对于大血管闭塞性缺血性卒中来说,越早接受血管内治疗,患者获益的可能就越大[1]。然而,偏远地区的初级卒中中心往往不具备开展血管内治疗的能力,从而造成患者治疗的延误。在这种情况下,将疑似大血管闭塞患者绕过初级卒中中心直接转运至能开展血管内治疗的综合卒中中心可能是更有效的策略。
2022年5月,西班牙Marc Ribo教授团队[2]在JAMA发表了RACECAT研究的结果。该研究是多中心、基于人群的整群随机对照试验,在加泰罗尼亚当地卒中中心无法开展血管内治疗的非城市地区纳入1401例院前急救中疑似大血管闭塞所致卒中患者,其中688例直接转运至可开展血管内治疗的综合卒中中心(确诊为缺血性卒中或TIA者482例),713例首诊于当地初级卒中中心,之后再转运至综合卒中中心(确诊为缺血性卒中或TIA者467例)。研究发现,在随访90 d时,直接转运至综合卒中中心组与首诊于初级卒中中心组的mRS评分差异无统计学意义[3(2~5)分vs.3(2~5)分,校正OR1.03,95%CI0.82~1.29](图1)。

图1 RACECAT研究中不同转运方式组患者3个月随访时mRS评分分布
RACECAT研究结果提示,在加泰罗尼亚的非城市地区,对于大动脉闭塞性卒中患者来说,直接转运至综合卒中中心和首诊于初级卒中中心再转运至综合卒中中心两种转运方式在90 d功能结局方面差异没有统计学意义,但该结论需要在其他地区和场景下进行更多的试验验证。
同期JAMA还发表了德国Hubert等[3]针对飞行介入团队的研究结果。Hubert团队于2021年提出卒中急救的飞行介入团队模式,即将患者转运到最近的具备卒中单元、导管室和停机坪的初级卒中中心,如果患者具备血管内治疗指征,则介入团队紧急坐直升机至初级卒中中心开展血管内治疗。该研究为非随机、未设盲的对照研究,对比了飞行介入团队模式与传统转运模式对缺血性卒中患者介入治疗延误时间和预后的影响。研究共纳入157例患者,72例患者进行飞行介入团队治疗,其中60例(83%)接受了血管内治疗;85例进行传统转运,其中57例(67%)接受了血管内治疗。结果显示,飞行介入团队组从决定采取血管内治疗到开始治疗的时间中位数为58(51~71)min,而传统转运组为148(124~177)min,两组差值为90 min(95%CI75~103 min,P<0.001)。3个月随访时,两组接受血管内治疗患者的mRS评分差异没有统计学意义[3(2~6)分vs.3(2~5)分,校正OR1.91,95%CI0.96~3.88,P=0.07](图2)。

图2 飞行介入团队与传统转运两种转运模式患者的3个月mRS评分分布
不过,Hubert等的研究样本量较小,因此对其结果的解读需谨慎。另外,对该研究纳入的全部人群(包括未接受介入治疗的患者)的事后分析显示,飞行介入团队组的3个月临床预后优于传统转运组。该研究表明飞行介入团队模式可以减少血管内治疗前延误,因此可以考虑应用于卒中的院前转运,但该模式对患者功能预后的影响及其在其他地区的适用性都需要更多研究的支持。
以上研究提示,将偏远地区疑似大血管闭塞性卒中患者绕过初级卒中中心直接转运至综合卒中中心并没有改善患者的预后,不过飞行介入团队模式明显减少了急性缺血性卒中患者血管内治疗的延误。
JAMA同期刊登了哈佛医学院Zachrison教授等[4]对上述两项研究的述评,指出院前转运是整个卒中医疗体系的重要一环,上述两项研究无论是患者转运还是医师飞行,都创新了转运模式,为解决偏远地区医疗资源不足的难题进行了有益的探索。新模式的实行还需要考虑人力物力、转运时间、医疗条件等多种因素的影响,未来需要更多的探索介入治疗前转运流程的研究来寻找针对不同地区、不同场景、不同人群的最适宜的转运模式。除了院前转运,针对卒中医疗体系的其他环节,如院前识别、院前评估乃至血管内治疗公平可及性的新模式、新措施的探索,也将为整个卒中诊疗体系的改进提供新思路。
2 曙光初现:替奈普酶将开创静脉溶栓的新格局
阿替普酶是脑血管病领域唯一具有确切循证医学证据的静脉溶栓药物,然而阿替普酶溶栓的血管再通率和预后并不理想。从2010年开始,第三代溶栓药物替奈普酶(tenecteplase,TNK)崭露头角。已经有多项研究对比了标准剂量阿替普酶与TNK在缺血性卒中静脉溶栓治疗中的安全性与有效性,但目前尚缺乏大型Ⅲ期临床随机对照试验的证据。
既往一项针对缺血性卒中的TNK Ⅲ期临床试验——NOR-TEST,由挪威的Kvistad团队[5]牵头开展。该试验采用随机对照、开放标签、多中心、盲法评价、优效性设计,共纳入1100例患者,对比了高剂量TNK(0.4 mg/kg)与标准剂量阿替普酶的溶栓结局,发现两种溶栓药物组的90 d良好功能结局(mRS评分0~1分)率差异没有统计学意义(OR1.08,95%CI0.84~1.38,P=0.52)。NOR-TEST试验的阴性结果可能是由于入组患者的神经功能缺损较轻(NIHSS评分中位数为4分),且25%的入组患者是TIA或假性卒中。为进一步探索中重度卒中(NIHSS评分≥6分)患者应用TNK的有效性和安全性,在NOR-TEST试验2A部分中,研究者采用了随机对照、开放标签、多中心、盲法评价、非劣效性的研究设计,计划在至少1036例中重度卒中患者中验证TNK的疗效[6]。最终试验因两组安全性事件失衡而提前终止,结果发现0.4 mg/kg TNK与标准剂量阿替普酶相比,显著降低了中重度卒中患者90 d良好功能结局的比例[32%(31/96)vs.51%(52/101),未校正OR0.45,95%CI0.25~0.80,P=0.0064](图3),同时增加患者颅内出血风险。NOR-TEST试验2A部分的结果提示,在缺血性卒中患者中应谨慎应用0.4 mg/kg剂量的TNK静脉溶栓,NOR-TEST试验的2B部分正在探索0.25 mg/kg剂量的TNK与标准剂量阿替普酶治疗中重度卒中的有效性和安全性。

图3 NOR-TEST试验2A部分替奈普酶组和阿替普酶组的90 d mRS评分分布
加拿大Menon教授[7]牵头的AcT试验是一项开放标签、多中心、非劣效性、随机对照Ⅲ期临床试验,入组发病4.5 h内的有神经功能缺损的成年急性缺血性卒中患者并1∶1随机分配到0.25 mg/kg TNK组或0.9 mg/kg阿替普酶组。研究纳入1600例患者,其中1577例接受了意向性治疗,TNK组806例,阿替普酶组771例,最终,TNK组有36.9%(296/802)的患者达到了90~120 d良好功能结局(mRS评分0~1分),这个比例在阿替普酶组为34.8%(266/765),未校正RD2.1%(95%CI-2.6%~6.9%),95%CI下限达到了预设的-5%的非劣效界值(图4)。在安全性方面,两组24 h内症状性颅内出血(symptomatic intracerebral hemorrhage,sICH)发生率和90 d死亡率差异均无统计学意义。研究结果提示,0.25 mg/kg TNK溶栓的90 d功能结局不劣于标准剂量阿替普酶,甚至有趋于优效的倾向,并且不增加颅内出血风险。

图4 AcT试验中阿替普酶组和替奈普酶组90~120 d mRS评分分布
AcT试验是迄今为止进行的最大规模的缺血性卒中TNK溶栓试验,其纳入患者的条件接近真实临床环境,为采用0.25 mg/kg TNK对发病4.5 h内的缺血性卒中患者进行静脉溶栓提供了高质量的循证证据。
随着AcT等试验结果的发表,TNK成为未来可期的溶栓新星。挪威的Sandset教授和美国的Tsivgoulis教授[8]共同对AcT研究进行了述评,指出AcT研究联合真实世界的数据,为0.25 mg/kg剂量TNK溶栓的安全性和有效性提供了强有力的证据。尽管TNK对超时间窗及醒后卒中患者的疗效仍未确定,但对于4.5 h标准时间窗内患者的溶栓治疗,目前TNK的研究结果可能会改变相关临床指南的推荐以及后续溶栓试验的方案。
目前全球范围内已有26个国家或地区开展了超过60项TNK治疗缺血性卒中的研究,20余项TNK溶栓相关的研究正在探寻TNK治疗轻型卒中、醒后或发病时间不明卒中、大动脉闭塞性卒中、后循环卒中的有效性和安全性,以及TNK在卒中后桥接取栓、动脉溶栓和移动卒中单元中应用的效果,这些研究成果将进一步解决TNK溶栓适用人群与新模式的问题。在阿替普酶临床应用近30年后的今天,TNK静脉溶栓时代即将到来。
3 峰回路转:静脉溶栓桥接机械取栓仍然是首选
在前循环大血管闭塞所致缺血性卒中患者中,直接取栓是否不劣于桥接取栓是近年来脑血管领域的热点话题。“卒中:回眸2020”和“卒中:回眸2021”已经解读了既往4项相关的大型临床试验:来自中国的DIRECT-MT和DEVT两项研究发现,直接取栓的效果不劣于静脉溶栓桥接取栓[9-10];来自日本的SKIP研究和欧洲的MR CLEAN-NO IV研究则没有显示出直接取栓的非劣效性或优效性[11-12]。2022年,另外两项直接取栓对比桥接取栓的大型试验发布了研究结果。
澳大利亚的Mitchell和Yan[13]牵头的DIRECT-SAFE研究是一项国际多中心、随机对照、开放标签、终点盲法、非劣效性临床试验。该研究共入组了295例发病4.5 h内的颅内大动脉闭塞患者,结果显示,在90 d功能结局方面,直接取栓组和桥接取栓组分别有55%(80/146)和61%(89/147)的患者达到了mRS评分0~2分(意向治疗集RD-0.051,95%CI-0.16~0.059),没有达到预设的非劣效界值(-10%),未能证实直接取栓治疗的非劣效性(图5)。两组的死亡率、sICH发生率等安全性结局差异无统计学意义。该研究未能证明直接取栓非劣效于桥接治疗,提示相关指南应推荐桥接取栓治疗作为标准治疗。

图5 DIRECT-SAFE研究中直接取栓组和桥接治疗组的90 d mRS评分分布
Fischer等[14]发起的SWIFT-DIRECT研究是一项来自欧洲和加拿大的多中心、随机对照、非劣效性研究,共入组了423例患者,其中408例被纳入主要有效性结局分析。在90 d随访时,直接取栓组有57%(114/201)的患者达到良好功能预后,桥接治疗组有65%(135/207)的患者达到良好功能预后(校正RD-7.3%,95%CI-16.6%~2.1%),单侧95%CI低限(-15.1%)未达到预设的非劣效界值(-12%)(图6)。此外,直接取栓组血管成功再通的比例低于桥接治疗组[91%(182/201)vs.96%(199/207),RD-5.1%,95%CI-10.2%~0,P=0.047]。该研究也未证实直接取栓相对桥接治疗的非劣效性,说明不能跨过静脉溶栓直接取栓。

图6 SWIFT-DIRECT研究中直接取栓组和桥接治疗组的90 d mRS评分分布
上述两项研究均未能证实在急性大动脉闭塞患者中,直接取栓治疗不劣于桥接治疗,因此,桥接治疗仍然是大血管闭塞患者的首选治疗方式。Khatri教授[15]同期的述评分析,静脉溶栓有取栓前再通作用,对于取栓困难的血管(如血管迂曲)以及远端栓子的清除有优势。另外,桥接治疗可提高机械取栓的成功率,这使得静脉溶栓成为取栓前不可跳过的环节。回顾上述6项试验,了解其结果不同的同时也应注意到其研究人群的异质性,包括地区、病因、人种等,不同经济水平国家的医疗流程也存在差异。此外,预设的非劣效界值与临床实际价值之间的差异也值得深入分析和探讨。
上述研究很少纳入院间转诊患者,另外,溶栓药物、取栓装置和取栓前诊治流程的更新也会影响直接取栓和桥接取栓的结果。针对TNK桥接治疗与直接取栓的BRIDGE-TNK研究(NCT04733742)和DIRECT-TNK研究(NCT05199194)也正在进行中,期望这两项研究的成果为该领域的治疗决策提供更充足的证据。
4 开拓创新:反向桥接提高有效再灌注
在既往取栓的随机对照试验中,血管内治疗后血管再通率虽然达到70%以上,但90 d良好预后率却不足50%[16-17]。微循环再灌注不良可能是导致患者在血管再通后仍然预后不良的原因[18]。动脉溶栓治疗可能是改善微循环灌注的方法。CHOICE是一项临床ⅡB期的多中心、双盲、随机对照试验,由西班牙的Chamorro教授团队[19]发起,探讨了取栓成功再通后辅助动脉内阿替普酶治疗能否改善患者的预后。该研究计划每组纳入100例受试者,最终因为新型冠状病毒感染疫情导致入组缓慢以及药物供应问题而提前终止,最终共有113例患者随机接受治疗。结果显示,阿替普酶组和安慰剂组中90 d mRS评分0~1分的患者比例分别为59.0%(36/61)和40.4%(21/52),校正RD18.4%(95%CI0.3%~36.4%,P=0.047)(图7)。同时,阿替普酶组的出血风险更低,24 h内发生sICH的风险和90 d死亡率也更低。该研究结果首次证实对于机械取栓术后成功再灌注的急性大血管闭塞性缺血性卒中患者,联合动脉内阿替普酶溶栓治疗较安慰剂可获得更好的90 d功能预后。

图7 CHOICE研究中阿替普酶组和安慰剂组的90 d mRS评分分布
美国的Khatri教授[20]指出,CHOICE试验支持取栓成功再通后应用动脉溶栓的治疗策略,但由于CI较宽,且试验提前终止,样本量较小,其结论仍需更大样本量的研究来证实。不过,作为Ⅱ期探索性试验,CHOICE打开了改善微循环的治疗思路。动脉溶栓对患者功能预后的改善可能是通过改善微循环来实现的,寻找新的改善微循环灌注的溶栓、抗栓及抗炎药物值得进一步探索。
5 知难而进:大面积脑梗死首添机械取栓证据
由于缺乏高质量的循证医学证据,对于ASPECTS评分<6分或梗死核心体积>70 mL的大梗死核心患者,既往指南并未推荐进行机械取栓治疗。有荟萃分析显示大梗死核心患者也可能从机械取栓中获益[21]。考虑到大梗死核心患者很难获得较好的功能结局,且更易出现脑疝、出血转化等并发症,因此对此类患者进行机械取栓须谨慎评估血管再通带来的获益和风险,这也对相关临床试验设计提出了更高的要求。
2022年,日本的Morimoto教授团队[22]进行的RESCUE-Japan LIMIT试验率先带来了好消息。这项多中心、开放标签、终点盲法评价的随机对照试验入组了203例前循环大血管闭塞所致大梗死核心(MRI DWI序列ASPECTS评分3~5分)患者。90 d随访显示,血管内治疗组mRS评分0~3分的患者比例为31.0%(31/100),药物治疗组为12.7%(13/102),RR2.43(95%CI1.35~4.37,P=0.002)(图8)。血管内治疗组脑出血发生率为58.0%(58/100),药物治疗组为31.4%(32/102),组间差异有统计学意义(P<0.001)。血管内治疗组和药物治疗组sICH发生率和死亡率相似。该试验结果表明,对于ASPECTS评分3~5分的患者,血管内治疗的功能结局优于药物保守治疗,但会增加出血风险。

图8 RESCUE-Japan LIMIT试验中血管内治疗组和药物治疗组90 d mRS评分分布
需要注意的是,RESCUE-Japan LIMIT试验与其他取栓试验存在一些区别,如该试验对良好功能结局的定义为mRS评分0~3分,而其他取栓试验对良好功能结局的定义多为mRS评分0~2分;该试验筛选患者梗死核心大小的ASPECTS评分主要基于MRI检查结果,而不是CT的影像结果。RESCUE-Japan LIMIT试验采用头颅MRA评估大血管闭塞,可能会高估血管闭塞的程度,因此可能会纳入部分CTA检查中仅为严重血管狭窄而非血管闭塞的患者。另外,该试验中溶栓比例和阿替普酶的剂量(0.6 mg/kg)偏低[23-24]。
总体来说,RESCUE-Japan LIMIT试验打破了大梗死核心患者取栓治疗的禁区,将使更多的患者可以通过取栓治疗获益,期待开展更多研究以加深对大梗死核心取栓的认识。
6 柳暗花明:基底动脉机械取栓明确获益
与前循环取栓研究的如火如荼相比,后循环取栓的临床试验连续遇冷。但后循环卒中,特别是基底动脉闭塞的后循环卒中患者有更高的死亡和致残风险,因此基底动脉闭塞患者的机械取栓治疗仍值得深入研究。真实世界队列研究提示基底动脉闭塞患者可以从机械取栓治疗中获益[25-26]。那么,通过设计良好的临床试验获得高质量的循证医学证据成了基底动脉闭塞取栓的研究重点。
BAOCHE研究由首都医科大学宣武医院吉训明教授[27]牵头开展,旨在评价对发病6~24 h的基底动脉闭塞患者采用动脉机械取栓治疗的有效性和安全性。该研究为多中心、开放标签、终点盲法评价的随机对照临床试验。研究原计划纳入318例患者,但由于中期试验证实了机械取栓的有效性,入组被提前终止。在纳入统计分析的217例患者中,取栓组和对照组分别有46%(51/110)和24%(26/107)的患者达到主要疗效终点(90 d mRS评分0~3分),组间差异有统计学意义(校正RR1.81,95%CI1.26~2.60,P<0.001)。在安全性结局方面,取栓组sICH的发生率为6%(6/102),高于对照组的1%(1/88),RR5.18(95%CI0.64~42.18)(图9)。取栓组90 d死亡率为31%(34/110),对照组为42%(45/107),校正RR0.75(95%CI0.54~1.04)。BAOCHE研究的结果表明,在基底动脉闭塞6~24 h内,机械取栓治疗相比标准药物治疗可以为患者带来更好的90 d功能结局,但会增加围手术期并发症和颅内出血风险。

图9 BAOCHE研究中取栓组和对照组的90 d mRS评分分布
ATTENTION试验由中国科学技术大学附属第一医院的刘新峰和胡伟教授[28]牵头开展,旨在评价基底动脉闭塞12 h内机械取栓治疗的有效性和安全性。该研究为多中心、开放标签、终点盲法评价的随机对照临床试验,将入组患者以2∶1的比例随机分配至机械取栓组或药物治疗组。研究共入组340例意向治疗患者,其中机械取栓组226例,药物治疗组114例。机械取栓组中46%(104/226)的患者和药物治疗组中23%(26/114)的患者达到了90 d mRS评分0~3分,校正RR2.06(95%CI1.46~2.91,P<0.001)(图10)。取栓组有5%(12/226)的患者发生了sICH,药物治疗组无sICH发生。该研究最终表明,基底动脉闭塞12 h内进行机械取栓治疗可改善患者的功能结局,但同时也会增加围手术期颅内出血风险。

图10 ATTENTION研究中机械取栓组和药物治疗组的90 d mRS评分分布
上述两项基底动脉取栓试验与其他相关试验相比,大动脉粥样硬化的比例更高,由此带来的血管成形术或支架置入治疗的比例也更高。另外,这两项试验中静脉溶栓的比例更低。因此这两项试验的证据对颅内大动脉粥样硬化患病率高且静脉溶栓使用率低的人群似乎最有力。以上两项试验证实血管内取栓治疗可使急性基底动脉闭塞患者明显获益,填补了后循环大血管闭塞性卒中血管内治疗缺乏高质量研究证据的空白。
7 精益求精:机械取栓围手术期药物研究的新思路
机械取栓已经成为缺血性卒中急性期的一线治疗方案,其血管再通率达到70%以上,但患者的90 d良好功能结局还有很大的提升空间。目前机械取栓围手术期药物治疗的相关证据相对较少,有研究者认为早期抗栓、降压等治疗可能有利于改善患者的90 d功能结局[29]。
对接受血管内治疗的缺血性卒中患者来说,围手术期抗栓药物治疗可能进一步优化再灌注并降低缺血相关并发症风险,但尚不清楚围手术期抗栓药物治疗的获益是否高于其带来的出血风险。目前指南不推荐对此类患者早期使用阿司匹林,同时,对肝素治疗也没有明确的推荐意见。为了探索血管内治疗围手术期静脉使用阿司匹林和普通肝素的有效性和安全性,荷兰Erasmus大学医疗中心的Steen教授团队[30]进行了MR CLEAN-MED研究。该研究为随机对照、开放标签、终点盲法评价的多中心临床试验。入组前循环大血管(颈内动脉、大脑中动脉M1或M2段)闭塞性缺血性卒中且可在发病6 h内接受血管内治疗的患者。研究采用2×3析因设计,患者从股动脉穿刺开始1∶1随机接受或不接受静脉阿司匹林治疗,同时1∶1∶1随机接受中等剂量普通肝素、小剂量普通肝素或不接受肝素治疗。共有628例患者进入研究的意向性分析集,其中49%(310/628)的患者接受了静脉阿司匹林治疗,51%(318/628)的患者未接受阿司匹林治疗;与未接受阿司匹林治疗的患者相比,阿司匹林治疗组的功能结局有更差的趋势,但差异没有达到统计学意义(90 d mRS评分:3分vs.2分,共同OR0.91,95%CI0.69~1.21);与未接受肝素治疗的患者相比,肝素治疗组的功能结局有更差的趋势,但差异没有达到统计学意义(90 d mRS评分:3分vs.2分,共同OR0.81,95%CI0.61~1.08)(图11)。另外,阿司匹林和肝素均会增加sICH风险。研究结果表明,在缺血性卒中血管内治疗围手术期使用阿司匹林或肝素均会增加颅内出血风险,且没有改善患者的功能结局。

图11 MR CLEAN-MED研究中阿司匹林治疗组和未接受阿司匹林治疗组、肝素治疗组和未接受肝素治疗组的90 d mRS评分分布
同期,Almekhlafi等[31]的述评肯定了MR CLEAN-MED研究的独创意义,但提醒应注意以下不足:析因试验的设计和分析对结果的解释不够直观;过高比例(79%)的患者从初级卒中中心转入综合卒中中心,且缺乏关于院前和院内延误的详细信息。后一个不足可能是由于转运到综合卒中中心的患者被优先纳入同时进行的MR CLEAN-NO IV试验。另外,该研究未排除既往接受过抗血小板或抗凝治疗的患者,而这些患者静脉溶栓的出血风险更高。关于血管内治疗围手术期抗栓药物治疗的更多信息需要后续相关研究来进一步验证。
机械取栓本身可能会造成血管内皮损伤,引起内皮下胶原暴露,血小板聚集黏附,导致后续血管再闭塞或血栓并发症的发生[32]。替罗非班是一种高选择性非肽血小板膜糖蛋白Ⅱb/Ⅲa受体拮抗剂,半衰期相对较短,能可逆性阻止血小板聚集[33]。目前替罗非班已经在心血管介入治疗领域获得了减少血栓并发症的证据,但在脑血管介入治疗领域仍缺乏随机对照试验的证据。重庆新桥医院(陆军军医大学第二附属医院)的杨清武教授团队[34]开展了RESCUE BT研究,旨在探讨静脉使用替罗非班能否在不增加颅内出血或死亡等不良事件的前提下减轻缺血性卒中患者血管内治疗后的残疾负担。该研究是一项研究者发起的多中心、双盲、随机对照试验,入组发病24 h内的前循环大动脉(颈内动脉、大脑中动脉M1或M2段)闭塞且拟接受机械取栓的缺血性卒中患者,排除接受静脉溶栓的患者。入组患者随机化分组后5 min内开始接受静脉替罗非班或安慰剂注射治疗。研究共入组了948例患者,替罗非班组和安慰剂组的主要结局(mRS评分)差异无统计学意义(90 d mRS评分:3分vs.3分,校正OR1.08,95%CI0.86~1.36,P=0.50)(图12)。安全性结局方面,两组的sICH发生率相似。替罗非班组基于影像学判定的颅内出血事件发生率略高。尽管总体研究人群的主要结局为阴性,但在亚组分析中,大动脉粥样硬化病因组替罗非班治疗患者的功能结局更好(P=0.049),但交互作用分析未达到统计学意义(P=0.09)。

图12 RESCUE BT研究中替罗非班组和安慰剂组的90 d mRS评分分布
RESCUE BT研究结果显示,对于接受血管内机械取栓治疗的大血管闭塞性急性缺血性卒中患者,与安慰剂相比,血管内治疗前静脉注射替罗非班未能优化90 d时的功能结局。研究结果不支持在血管内机械取栓治疗前静脉注射替罗非班进行抗血小板治疗。
血管内机械取栓患者的血压控制一直是围手术期管理需要明确的临床要素之一。2017年,MR CLEAN试验的事后分析显示,接受血管内机械取栓的患者基线(取栓前)收缩压水平与功能结局成“U”形曲线关系,即过高或过低的基线收缩压均与不良功能结局有关,且过高的基线收缩压与sICH风险增加有关。为了进一步完善对机械取栓患者最佳血压管理的认识,中国上海长海医院刘建民教授团队联合澳大利亚乔治全球健康研究院的Anderson教授团队[35]共同开展了ENCHANTED2/MT研究。该研究是一项研究者发起的多中心、开放标签、盲法评价终点的临床Ⅲ期随机对照试验。研究的纳入标准:大血管闭塞性缺血性卒中,接受机械取栓治疗且血管成功再通,血管再通后3 h内收缩压>140 mmHg(1 mmHg=0.133 kPa)并持续10 min以上。入组患者被随机分配至强化降压组(1 h内收缩压降至<120 mmHg并维持72 h)或标准降压组(1 h内收缩压降至140~180 mmHg并维持72 h)。研究计划入组2257例患者,由于强化降压组显示出不良结局趋势而提前终止,最终强化降压组纳入407例(404例纳入最终分析),标准降压组纳入409例(406例纳入最终分析)。在90 d随访时,强化降压组的功能结局更差(mRS评分分布:OR1.37,95%CI1.07~1.76,P=0.01)(图13)。另外,强化降压组7 d内死亡或神经系统功能恶化的发生率高于标准降压组,两组sICH发生率相似。该研究证实,机械取栓围手术期收缩压维持140~180 mmHg较强化降压总体上更安全、更有利于功能结局,因此不推荐收缩压<120 mmHg的激进降压管理。同时,该研究将结合缺血半暗带等数据进一步分析,期待后续分析带来更多有意义的结果。

图13 ENCHANTED2/MT研究中强化降压组和标准降压组的90 d mRS评分分布
同期发表的M is tr y等[36]的述评认为,ENCHANTED2/MT的研究结论对东亚人群更有意义。此外,分析血压目标值对患者功能结局的作用还应考虑治疗依从性、血压变异性、脑灌注调节机制、再灌注情况等方面的影响。另外,也不能除外基线血压和降压药物本身对结局指标的影响。总体来说,ENCHANTED2/MT研究率先向血管内机械取栓围手术期的血压控制迈出了关键性的一步,期待更多的临床试验获得更详细、更个体化的研究结果。
未来应以再灌注治疗为起点,探索更多序贯或联合治疗措施,包括围手术期管理、脑保护治疗等,进一步提升缺血性卒中再灌注治疗的整体疗效。
8 拨云见日:缺血预适应或成神经保护新方法
全球范围内只有不到5%的缺血性卒中患者能够接受再灌注治疗,对于无法完成再灌注治疗的缺血性卒中患者,积极寻找神经保护疗法成了改善患者功能预后的研究热点。除了神经保护剂,神经保护治疗还包括远端缺血预适应(remote ischemic conditioning,RIC)、常压吸氧、经颅直流电刺激等。RIC是指通过对双上肢反复、适度的缺血训练,诱导心脏、脑、肾脏等重要器官耐受缺血、缺氧(如脑梗死、脑供血不足、血管狭窄或闭塞),从而达到治疗和预防心脑血管病的作用。目前已有多项动物实验和小样本临床研究显示出RIC在缺血性卒中脑保护中的安全性与有效性,但缺乏可靠的循证医学证据支持[37-38]。
首都医科大学宣武医院吉训明教授团队[39]进行的RICA研究发表于2022年12期的Lancet Neurol,该研究采用双盲、随机对照试验设计,入组了3033例40~80岁由颅内动脉粥样硬化性狭窄(intracranial artery stenosis,ICAS)(狭窄率50%~99%)所致缺血性卒中(30 d内)或TIA(15 d内)患者。患者随机接受缺血预适应或假手术治疗至少12个月,在5年随访期内,两组缺血性卒中的复发风险差异无统计学意义[16.9%(257/1517)vs.19.0%(288/1516),HR0.87,95%CI0.74~1.03,P=0.12](图14)。两组其他终点事件(复合缺血事件、全因死亡)的发生率差异亦没有达到统计学意义。该研究提示,慢性RIC与假手术相比不能有效降低症状性ICAS患者的卒中复发风险。加拿大的Ganesh教授[40]在同期述评中指出,RICA研究中不足50%的受试者依从率可能稀释了RIC的有效性,另外,RIC的方法、适用人群等方面均需要未来更多研究的探索。

图14 RICA研究远端缺血预适应组和对照组缺血性卒中累积发病率的生存曲线
除了二级预防,RIC还被尝试应用于卒中急性期治疗。2022年8月,中国人民解放军北部战区总医院、辽宁省脑血管病临床医学协同创新联盟的陈会生教授团队[41]在JAMA上公布了RICAMIS研究的结果。RICAMIS研究是一项多中心、开放标签、盲法评价的随机临床试验,目的在于评价RIC对中度急性缺血性卒中的疗效。来自中国55家医院的1893例发病48 h内、中度卒中(NIHSS评分6~16分)、未接受再灌注治疗且卒中前功能良好(mRS评分≤1分)的成年患者随机接受10~14 d的RIC联合基于指南的常规治疗(922例)或单纯常规治疗(971例),有1776例患者完成了试验。随访3个月时,RIC组有67.4%(582/863)的患者达到了良好功能预后(mRS评分0~1分),对照组有62.0%(566/913)的患者达到了良好功能预后,RIC可有效改善患者90 d功能结局(OR1.27,95%CI1.05~1.54,P=0.02;校正OR1.41,95%CI1.14~1.74,P=0.002)(图15)。在不良事件方面,两组严重不良事件发生率相似。该研究的结果证实,对于中度卒中患者,与常规治疗相比,联合RIC治疗可增加90 d良好功能预后的可能。

图15 RICAMIS研究中远端缺血预适应组和对照组的90 d mRS评分分布
RICAMIS研究是目前规模最大的RIC应用于卒中急性期治疗且获得阳性结果的临床试验。JAMA同期发表的述评认为RIC相比溶栓更安全易行,RICAMIS研究具有重要的临床研究意义,但该研究采用开放标签设计,且未评估两组的康复治疗情况。另外,RIC的最佳应用方式和启动时间均没有定论,RIC在卒中急性期的作用需要更多后续临床证据的支持[42]。
9 喜忧参半:颅内动脉狭窄和颈动脉狭窄管理证据再夯实
ICAS是全球范围内缺血性卒中的主要原因之一,复发率和致残率较高。目前对于血管内支架置入或血管成形术是否能改善此类患者的预后仍存在争议。既往随机对照试验显示,与单纯药物治疗相比,颅内动脉支架联合药物治疗并不能降低患者的卒中复发风险[43]。但尚不明确严格的患者选择和更有经验的医师进行手术操作是否能改善患者的预后。
CASSISS试验是一项在中国进行的多中心、开放标签、终点盲法评价的随机对照试验[44]。在2014—2016年入组重度ICAS(狭窄率70%~99%)引起的发病3周以上的TIA、非致残性和非穿支动脉区域梗死的缺血性卒中患者,共随访3年。研究共入组了380例(358例完成统计分析)患者,其中药物治疗联合血管成形术或支架置入组176例,单纯药物治疗组182例。药物治疗包括90 d的双联抗血小板治疗和后期序贯单药抗血小板治疗以及卒中危险因素控制。结果显示,与单纯药物治疗相比,药物治疗联合血管成形术或支架置入术不能降低重度ICAS患者30 d内卒中或死亡及30 d至1年内供血区卒中复发的风险[8.0%(14/176)vs.7.2%(13/181),HR1.10,95%CI0.52~2.35,P=0.82](表1)。CASSISS试验的结果不支持对重度ICAS患者在药物治疗基础上联合血管成形术或支架置入术治疗。尽管该研究已经细化了患者的入组标准并加强了对术者手术能力的要求,但研究结果仍显示介入治疗带来的获益可能被其不良反应所抵消,同时该研究也提示了二级预防依从性对重度ICAS患者的重要性。

表1 CASSISS研究的临床结局
在心血管领域,COURAGE研究结果显示,对于冠心病患者,经皮冠状动脉介入联合药物治疗与单纯药物治疗相比并不能降低随访5年时的患者死亡或心肌梗死风险(P=0.62)[45];在15年随访时也没有显示出介入治疗的优效性[46]。相似地,ISCHEMIA研究也证实,在伴有中重度心肌缺血的冠心病患者中,经皮冠状动脉介入治疗与药物治疗相比,不能减少缺血性心血管事件或全因死亡风险[47]。
上述研究提示,也许与心血管领域的血运重建结果类似,在脑血管领域,对慢性或稳定性脑动脉狭窄患者进行介入治疗对缺血或死亡事件的改善有限。
未接受外科/介入干预的无症状颈动脉疾病患者的卒中风险难以确定,尚缺乏真实世界数据作为参考。Chang等[48]探讨了无症状性重度颈动脉狭窄患者的长期卒中风险并在2022年公布了队列研究结果。这项回顾性队列研究在2008—2012年共入组了3737例无症状性重度颈动脉狭窄(狭窄率70%~99%)患者,患者入组前6个月内未接受过外科手术干预,且未发生过同侧脑缺血事件,主要结局指标为同侧颈动脉相关缺血性卒中。该队列的平均随访时间为4.1年,结果显示,在任何手术干预之前,共发生133例同侧卒中事件,平均年卒中率为0.9%(95%CI0.7%~1.2%)。Kaplan-Meier生存曲线显示5年内同侧卒中的发生率为4.7%(95%CI3.9%~5.7%)(图16)。本队列研究虽然未能给出介入或药物治疗无症状性重度颈动脉狭窄孰优孰劣的证据,但考虑到其体现的是真实世界长时间随访的数据,可为未来相关临床试验提供对照数据参考,进而为无症状性重度颈动脉狭窄患者的手术和药物决策相关试验提供依据。然而,该队列研究只纳入未接受介入治疗的颈动脉狭窄患者,这些患者往往年龄较大,且常合并较多的基础疾病,此外,考虑到该队列数据与其他临床试验数据的差异,应谨慎对待其研究结果的外推性[49-50]。

图16 无症状性重度颈动脉狭窄患者受累动脉同侧缺血性卒中累积发生风险
随着卒中二级预防整体水平的进步,卒中复发率逐年降低。这为患者带来更大获益的同时,也对后续的临床试验提出了更高的要求。随着技术的进步,将不断有新的手术/介入治疗措施、药物或器械面世,如何通过临床试验比较不同干预措施的优劣成了临床医师和研究者需要解决的问题。另外,由于卒中复发率降低,需要更大样本量来支撑研究结论,这不但考验研究设计的科学性和先进性,而且对研究人员的执行力和方案遵守程度提出了更高的要求。
10 跬步千里:基因组学助力卒中药物研发
多组学研究可提高药物靶点发现的效率,其中,基因组学是多组学研究的基础和核心。第1项针对卒中的全基因组关联研究(genome-wide association studies,GWAS)于2007年发布,随后陆续开展了多项成功的GWAS分析。2013年,来自瑞典的Hamsten教授团队[51]对超过10万例受试者进行了跨族裔的GWAS荟萃分析,发现了23个纤维蛋白原相关的基因组,但没有强有力的证据证明循环中的纤维蛋白原水平与心血管疾病、卒中或静脉血栓栓塞之间的因果关系。2018年,法国的Debette教授和德国的Dichgans教授[52]联合主导了基于欧洲人群的大型GWAS横向荟萃分析,通过纳入广泛的功能数据集和生物学信息,确定了32个卒中风险基因位点,这些卒中风险基因位点明显富集于抗血栓治疗的药物靶点:1个是已获批的溶栓药物阿替普酶,1个是已获批用于亚洲卒中预防的抗血小板药物西洛他唑。该研究展现了卒中基因组学在药物研发方面的潜力。
为了发现新的基因关联信号,探索其在卒中发病机制中的作用以及推动药物靶点的探索,GIGASTROKE联盟发布了一项跨族裔的GWAS荟萃分析结果[53]。该研究汇总了29个队列研究或生物库数据,共纳入110182例卒中患者(5个族裔,其中33%为非欧洲族裔)和1503898例对照个体,发现了89个卒中和卒中亚型的风险基因位点,其中新发现的基因位点有61个,并在89084例卒中患者和1013843例对照个体的独立数据集中对全基因组显著信号进行了内部验证和独立随访,该研究还通过多基因评分,在52600例心脏代谢疾病患者(欧洲、东亚和非洲人群)中有效预测了缺血性卒中的风险。研究者采用了3种方法来确定预防或治疗卒中的可能药物靶点。其中,针对F11和KLKB1基因位点的药物(凝血因子Ⅺ和Ⅺa抑制剂)目前正在进行一级或二级卒中预防的Ⅱ期临床试验(NCT04755283、NCT04304508、NCT03766581);由PROC基因编码的人活性蛋白C重组变体3K3A-APC是一种用于溶栓和(或)机械取栓后的神经保护剂,已在Ⅰ期和Ⅱ期临床试验中证明了其治疗急性缺血性卒中的安全性(NCT02222714),并准备进行Ⅲ期临床试验。安菲博肽(anfibatide)是一种血小板膜糖蛋白拮抗剂,可减轻小鼠缺血性卒中后血脑屏障的破坏,目前正在进行其治疗心肌梗死疗效的研究(NCT01585259)。普罗布考有抑制血管细胞黏附分子-1的作用,目前正在进行其在冠心病二级预防中应用的研究(UMIN000003307)(图17)。

图17 GIGASTROKE联盟研究展示的基因组学驱动的药物靶点探索结果
这项大型多族裔卒中基因组学研究汇总了全球超过20万例卒中患者的基因学数据,国际卒中遗传学联盟(International Stroke Genetics Consortium,ISGC)也参与了该项目,其结果可使人们更好地探索卒中的发病机制、潜在的药物靶点和遗传风险预测工具[54]。
回眸2022,在国内外学者的共同努力下,全球卒中领域从院前转运、急性期治疗到二级预防都发现了循证新证据和临床新启示,这些新模式、新药物、新策略的应用将使未来的卒中诊疗格局更加完善并切实造福卒中患者。怀揣着2022年满满的收获,让我们一同期待2023年卒中研究领域的新气象和新惊喜!
本文列举的各项研究的作者为该研究团队主要研究者而非对应参考文献的第一作者。
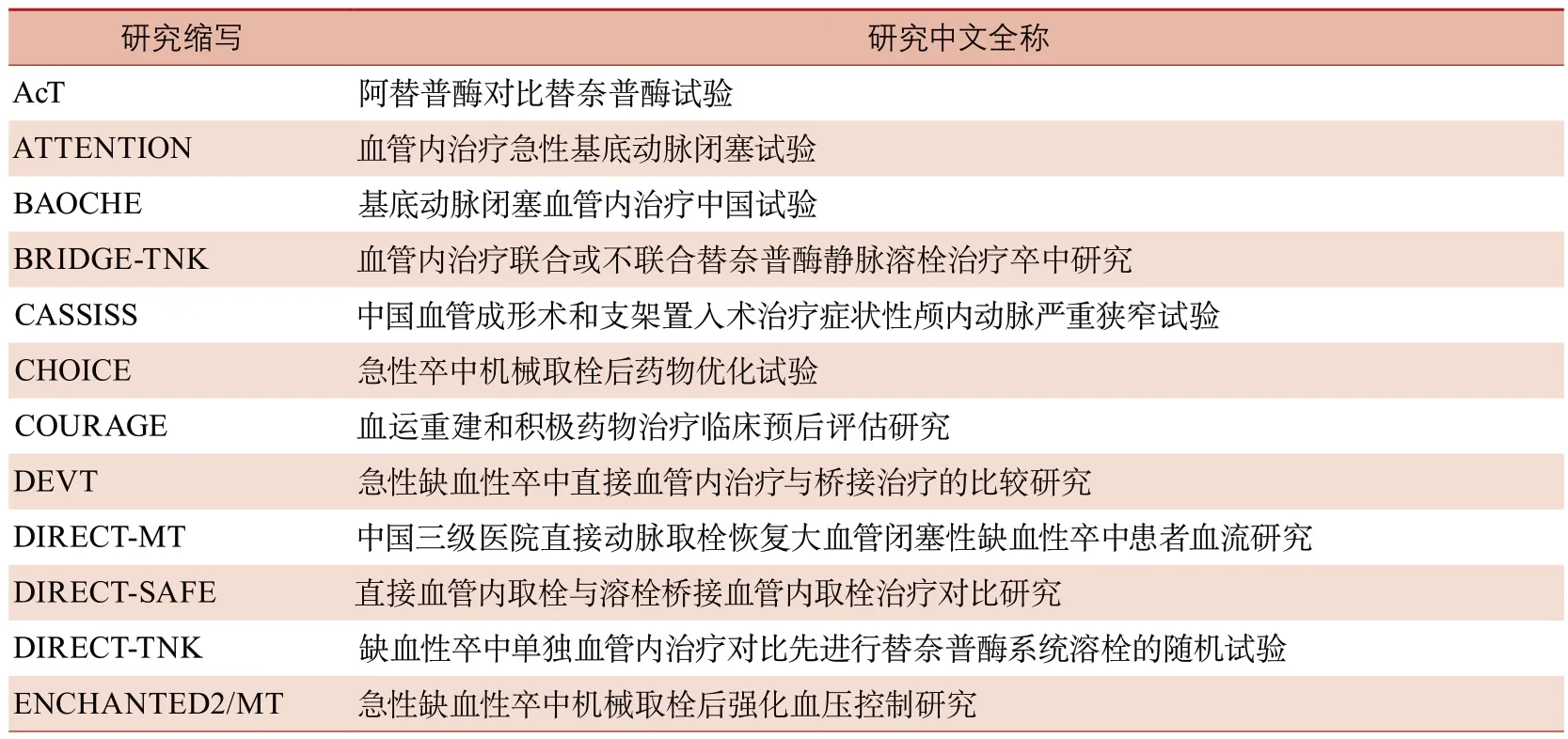
附录:本文涉及研究的缩写及中文全称

续附录
