西部基层医院肝泡型包虫病手术治疗体会(附39例)
2022-12-16马尔旦马合木提张明敏谢少杰阿尔新卡地尔艾力王维娜阿合买提卡力艾山马建雄郭永忠
马尔旦·马合木提,张明敏,谢少杰,阿尔新·卡地尔艾力,王维娜,阿合买提卡力·艾山,马建雄,郭永忠
(伊犁哈萨克自治州友谊医院,新疆 伊犁,835000)
0 引言
泡型包虫病[1]是一种人畜共患性寄生虫病,主要以肝脏为原发器官,有着与肝癌类似的生物学行为,可向肝外侵犯、转移,复发率较高,目前治疗肝泡型包虫在基层医院的治疗手段及效果比较有限,成为基层医院肝胆外科医生面临的一大挑战。我院2012年6月至2121年6月完成39例肝脏泡性包虫病的手术治疗,达到了良好的效果,有效的减少了并发症。
1 资料与方法
1.1 一般资料
本研究纳入的AE患者将排除:(1)无法耐受全麻手术、既往有上腹部手术史;(2)无法耐受的肝切除术的重症患者;(3)合并严重胆道并发症、复发和多器官泡型包虫病;(4)载体肝切除无法治愈、需离体肝切除、自体肝移植术等特殊手段的病例。所有的患者术前常规行腹部超声和腹部增强CT检查,必要时型MRCP,术前因病灶胆道侵犯严重黄疸者,术前型PTCD、PTBD、ENBD等减黄治疗,待黄带明显减退后行肝切除术。肝AE的分型根据世界卫生组织包虫病非正式工作小组(World Health Organization Informal Working Group on Echinococcosis, WHO IWGE)意见分型[2]。AE的诊断根据术后病理检查证实。共有39例患者纳入到本研究中。

表1
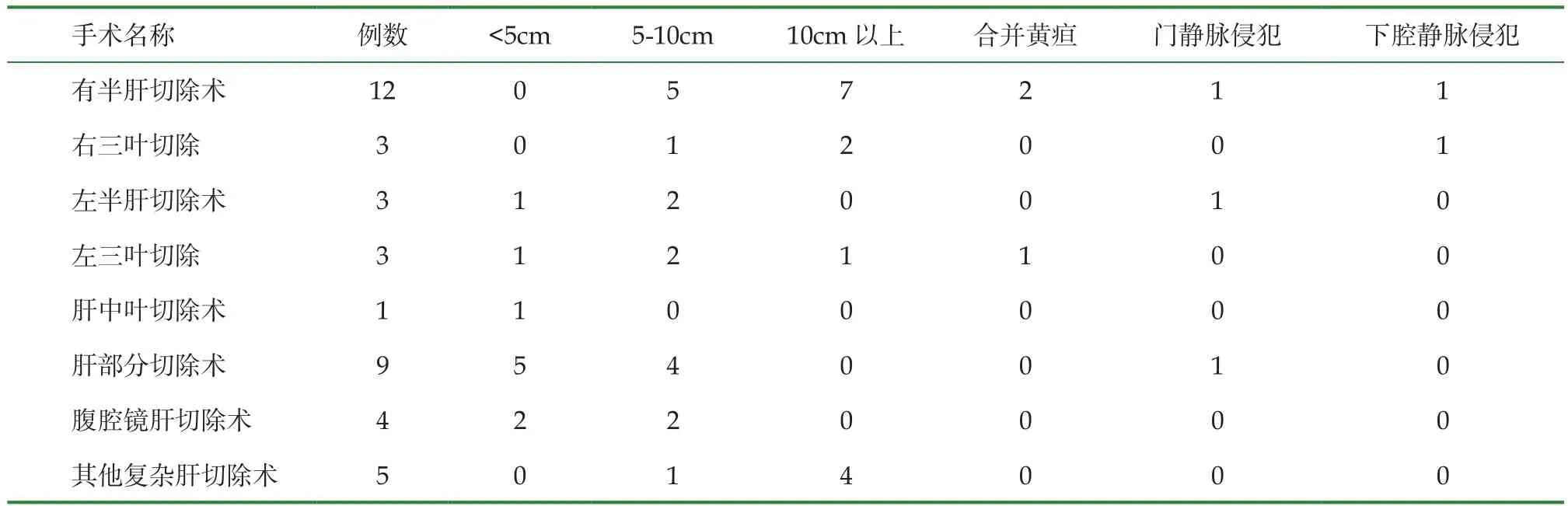
表2
1.2 患者资料
男25例,女14例,年龄18~72岁,平均年龄47岁,经体检B超和CT确诊23例,无痛性黄疸后确诊3例,右上腹部包块就诊3例,肝区疼痛10例。其中局限于右半26例,左半肝4例,右三叶5例,左三叶3例,肝中叶1例。病灶均为不规则占位装,最大直径小于<10cm者例18例,大于10cm者15例,小于5cm者6例。合并门脉高压症3例,合并黄疸3例,合并门静脉、下腔静脉等大血管侵犯6例,肝功能Child A及33例,Child B及6例。
2 方法
大部分右半肝切除术、左半肝切除术和左右三叶切除术均为严格意义的解剖性肝切除术。将举右半肝切除为例描述手术过程:麻醉生效后常规消毒铺巾,区右上腹反“L”型切口、长约20cm~25cm,进腹后常规进行探查,游离肝脏、离断肝脏周围韧带。切除胆囊,切开肝十二指肠韧带并解剖第一肝门,分别解剖后悬吊肝动脉、门静脉和单管,分理处切除侧的肝动脉、门静脉分支、肝动脉分支后双重结扎后离断。观察肝脏缺血线(左右半肝分界线),沿此线电刀作标记。若为右半肝切除术,解剖第二肝门,分离出肝中静脉起始部的前壁和右侧壁,肝右静脉的前壁和左侧壁,稍游离肝右静脉和肝中静脉间的静脉间窝。肝右叶继续向北侧游离,在下腔静脉和肝右静脉的外侧找到Makuuchi韧带[3]结扎并离断,分离出肝右静脉。解剖第三肝门,分离出靠近肝下缘的数支较粗肝短静脉、结扎后离断。在胆囊床中线沿缺血线向头测切开肝组织,找到肝中静脉远端。用超声刀沿肝中静脉右壁向上钳夹发断肝,遇到血管、胆道是结扎后离断。始终沿肝中静脉进行断肝,在肝顶部肝静脉间窝的右侧分离出肝右静脉后双重结扎后离断,用5-0prolene线缝合断端。最后在下腔静脉的上方处理剩余肝断经脉后将标本移出体外。
部分病例中发现病灶侵犯门静脉左右分叉处或左右肝管分叉处,或保留侧肝脏的主胆管,这里病例,遵循无瘤原则切除患侧肝脏后用阻断钳夹闭门静脉两侧后切除侵犯部位的门静脉,2cm以内的情况下,松解门静脉近端和远端后进行血管的端端吻合,吻合术不定期用低分子肝素钠盐水冲洗门静脉血管腔,最后实验性放血、确认无血管内血栓后关闭血管吻合口。若病灶侵犯左右肝管或保留侧的肝管,切除肝总管、左右肝管分叉出后,于保留侧肝的胆管和空肠型Roux-en-y 吻合术。若一级胆管被侵犯,我们会继续分离二级胆管成形后再与空肠进行吻合。必要时胆管内放置支撑管,肠道戳孔引出体外。
3 结果
39例手术均成功完成,其中右半肝切除 12例,右三叶切除术3例,左半肝切除3例,左三叶切除术3例,肝中叶切除术1例,肝部分切除术9例,腹腔镜肝切除术4例,复杂肝切除5例、包括右半肝切除术+左侧胆管空肠吻合术、左半肝切除术+门静脉部分切除修补术、右半肝切除术+门静脉部分切除吻合术。术中输血7例,无术中及围手术期死亡。术后对所有患者实施常规护理,在经过保肝、支持、抗感染以及止血治疗后有39例患者恢复良好并出院,其中9例患者发生了术后并发症,有3例少量出血,后经保肝、止血 治疗后停止出血;有4例患者出现不同程度的胆瘘,其中有3例患者经过充分的引流治疗后愈合良好,另外1例胆瘘的时间长达半年,有4例肝功能不良,后经保肝治疗后逐渐好转;有1例发生肝脏衰竭,积极治疗后肝功能逐渐恢复。随访1-3年,随访期间无患者死亡及泡型包虫病复发。
4 结论
包虫病是由棘球属绦虫的幼虫棘球蚴寄生引起的一类以人为中间宿主的人畜共患性寄生虫病,主要包括囊性包虫病(cystic echinococcosis,CE)和泡型包虫病(alveolar echinococcosis,AE)。其中AE恶性程度高,类似恶性肿瘤,呈浸润性、外生性生长,还可通过血行、淋巴以及局部浸润扩散的方式转移,死亡率高,严重威胁人类生命。肝脏泡型包虫病早起无任何症状,早起发现者基本均为体检发现,其余患者因腹部不适、腹部包块等原因就诊,入院时病灶往往较大,单纯的小范围肝部分切除术已经无法达到治愈的目的。肝AE目前最有效的治疗方法为手术治疗。以下讨论本中心在时间中获得的体会。
4.1 术前可切除性评估
4.1.1 人体肝脏的生理解剖结构非常复杂,多合并脉管变异,病灶与脉管之间的关系和结构非常复杂,如胆管、内部血管等,加大了手术治疗难度。现临床倡导采用精准肝脏手术切除治疗,但需在术前准确定位肝脏脉管与病灶 两者间的关系,确保术前手术规划和评估的精密性,此为顺利实施手术治疗的基础和前提[4]。术前病灶或目标肝段的可切除性评估极其重要。美国学者[5]指出3D打印技术术语数字化技术之一,已在生物材料、生物工程、影像学等学科中兴起,且逐步广泛应用到医学领域中,如肝脏手术,利于精确治疗肝脏肿瘤,降低手术危险性,提高手术成功率,利于医护双方术前交流沟通,应用前景广泛。但我院作为基层医院,目前技术上暂无法完成肝脏3D成像和3D打印技术。故我组目前仍靠2D增强CT+三维重建,MRCP等传统影响学资料进行术前的可切除性评估。我们目前已通过阅片明确的辨认肝脏各肝段和肝段重要血管、胆道的分布和走形,我们还观察到一半质量上等的增强CT片中科院辨认Gulisson鞘,在增强CT中呈紧贴者门静脉的厚度月1mm左右的低密度有明显连续性的软组织密度,常常保持门静脉走形一致,若病灶侵犯,会出现此低密度结构局部缺如、消失,其包饶的管道狭窄、锯齿状、新月状改变,此是手术中从病灶很难分离出此部位的门静脉。
4.1.2 剩余肝脏体积估算是肝切除术 在肝切除术中,术前评估剩余肝脏的量和功能也是不可缺少的部分。预测肝切除术手术难度的方式主要有:Major/Minor分级、DSS、Complexity Classification。其中Major/Minor分级是根据肝切除的范围分级,DSS是根据病灶的位置、病灶大小、肝切除范围、肝功能以及病灶与血管的关系进行分级,Complexity Classification是根据不同的切除方式进行分级。以上分级系统都将肝脏切除范围视为一个重要指标。当前通过可视化3D成像中模拟肝切除[6]可很精确地测算剩余肝脏体积是更直观、最前沿的方法,但大部分基层医院都无法完成,故通过剩余的肝段来粗略估算剩余肝脏体积。我们认为肝脏没有肝硬化、肝纤维化等病变的情况下,常规的半肝切除术后剩余肝脏体积基本能超过40%,若行右三叶、左三叶切除术等扩大切除术时必须慎重考虑剩余肝脏的量和功能。我们认为在正常情况下,完整的保留3个肝段、包括该区域的动脉、静脉和胆道时,可基本满足机体的生理功能。本研究中6例扩大半干切除术中均保留了起码3个完整的肝段,术后未出现严重的肝功能衰竭,部分患者本身健侧肝脏反应性增大,切除后更不容易出现小肝综合征等严重并发症。
4.2 重要解剖标志的认识和术中应用
认识Makuuchi韧带、静脉韧带、肝静脉间窝、肝后下腔静脉前隧道、肝圆韧带裂等重要解剖标志可有效的简化和安全化部分手术步骤。因我们大部分肝切除术作为解剖性肝切除术,断肝前解剖第一肝门处理动脉和门静脉,故手术中出血大部分来自肝静脉相关性出血。在实践中认识到在肝内处理肝静脉的出血量远大于肝外处理肝静脉,换句话说从肝静脉根部直接结扎肝静脉可有效减少术中出血量。但往往对肝脏回流静脉系统的解剖不熟悉,肝外分离肝静脉时损伤肝静脉引起较大出血可能。我们认为处理肝右静脉时寻找Makuuchi韧带、肝静脉间窝有重大意义。Makuuchi韧带又称为肝腔静脉韧带。起始肝后下腔静脉的后壁向上延伸覆盖下腔静脉右侧壁和肝右静脉的外侧壁,处理肝右静脉前分离此韧带结扎离断后,很容易分离出肝右静脉和下腔静脉夹角的外侧,找到肝中静脉和肝右静脉间的潜在间隙,此间隙内一般为疏松结缔组织,向退侧掏进一定深度后可找到肝右静脉和下腔静脉夹角的内侧,夹角的内侧和外侧穿通就可以从根部分离出肝右静脉,可非常有效安全结扎肝右静脉起始部。静脉韧带是小网膜延伸至肝后,覆盖肝左、中静脉后壁的一层筋膜,在处理肝左筋脉是切开此摸,可避免损伤肝中静脉、肝左静脉共同干。
4.3 手术入路的选择
肝脏作为人体最大的实质性脏器,手术中手术操作空间和手术视野的要求比较高。目前有侧入路、前入路、尾侧入路、头侧入路、静脉入路等多种手术入路用在实践中。本中心在肝切除手术中有丰富的经验,从最早的肝脏完全游离后从尾侧向头侧断肝,但有时可能误伤肝中静脉,或因为损伤后错误的结扎本该保留的肝中静脉。故我们近期完成中半肝切除术中选择先第二肝门解剖肝中静脉根部切,沿肝中静脉进行断肝,选取尾侧+头测,沿肝中静脉向背侧推进,这样可完整的保留肝中静脉,有效的控制不必要的出血。
4.4 术后并发症的防治
肝切除术后防治并发症最好的手段是术中术前尽可能做好术前准备,改善肝功能、提高营养状况、估算好剩余肝脏体积和功能,术中妥善处理血管和胆道,牢靠处理血管、胆道断端。我们在大部分肝切除术中经胆囊管插管注入亚甲蓝溶液注胆道观察胆瘘口,若有明显瘘口,用5-0prolene线进行修补。本组患者中部分患者出现不同程度的胆瘘,给与积极抗感染,充分引流术自行愈合,未出现永久性大胆瘘。
综上所述,我们认为只有术前认真正确把握肝切除的手术指征,术中注意术野暴露充分准确掌握肝切除量,充分认识肝脏解剖,保证剩余肝脏的血供、回流和胆汁引流,严格处理各管道断端,正确处理好肝创面和放置通畅有效的引流,术后进行全面的监测和完善的治疗才能降低肝泡型包虫病患者行肝切除术的并发症,保证手术的成功率,使并发症率和死亡率降到最低限度!以取得良好的治疗效果。
