不同起始浓度氧复苏方案对足月新生儿窒息抢救的效果分析
2022-10-21郭晓征
郭晓征
(南阳医学高等专科学校第一附属医院 新生儿监护室,河南 南阳 473000)
新生儿窒息主要是指新生儿在出生后无法开展正常自主呼吸,该症状是导致新生儿死亡及智力障碍的关键因素[1]。一般对胎儿或新生儿气体交换产生影响的因素,均会导致窒息,例如脐带脱垂及羊水胎粪污染等。窒息会发生在分娩前及分娩过程中,也可出现在分娩后,大部分窒息均发生在产程开始后。若患儿为轻度窒息,在及时开展复苏治疗后,通常无显著影响。但中度及重度窒息,可能会形成脑损伤等多器官功能损伤,患儿近期可能会有易激惹、精神萎靡及抽搐等临床表现,远期会发生癫痫、运动障碍、脑瘫及智力低下等后遗症[2],并且伴随窒息持续时间的延长,机体损伤程度则越大。故而对于新生儿窒息患儿,临床需及时开展有效的复苏方案。通过实施复苏治疗,使患儿能够确保维持正常呼吸,进而防止由于缺氧而导致的多脏器损伤及低氧血症等[3]。但是临床应用期间发现,在新生儿窒息复苏治疗中,采用不同的氧浓度开展治疗,其效果也不尽相同。合理选择初始氧浓度,对改善疾病预后具有积极意义。本次研究选择南阳医学高等专科学校第一附属医院收治的62例足月新生儿窒息患儿,将其分成两组,分别以21%、40%的起始氧浓度开展治疗,现针对研究相关情况制定下列阐述内容。
1 资料与方法
1.1 一般资料
研究群体为本院2020年3月至2022年3月收治的62例足月新生儿窒息患儿按照治疗方法不同分为常规组(31例),试验组(31例)。常规组内女15例,男16例;胎龄37~42周,平均(39.01±1.40)周;出生体重3 010~4 489 g,平均(3 659.78±402.96)g;分娩方式:自然分娩24例,剖宫产7例。试验组女14例,男17例;胎龄37~42周,平均(38.95±1.36)周;出生体重3 015~4 309 g,平均(3 645.96±402.58)g;分娩方式:自然分娩25例,剖宫产6例。研究中一般资料比较差异无统计学意义(P>0.05),目前的分组方式存在可行性。此研究经本院伦理委员会批准。
纳入标准:(1)在实施各种临床检查项目后,患儿均被确诊为新生儿窒息,其在出生时存在喘息样呼吸或是呼吸暂停情况,同时心率不足100次/min[4];(2)胎龄在37周及以上者,足月分娩;(3)患儿家长了解研究内容,主动要求参与。
排除标准:(1)临床资料不全者;(2)存在先天性疾病者,例如重大器官病变者、脑膜炎患儿;(3)胎龄不足37周者;(4)患儿家长拒绝参与研究。
1.2 研究方法
全部患儿均及时开展复苏抢救措施,方案包括:(1)对室内温度进行合理调节,予以患儿保暖护理,避免其受凉感冒。医护人员需合理调整患儿体位,便于有效对其呼吸道黏膜进行清理,确保患儿呼吸道能够维持通畅状态。另外,医护人员还可对患儿背部及足部等进行拍打,有效刺激其触觉。(2)判断患儿通气状态,制定并实施氧浓度复苏治疗计划,每组患儿均分别实施不同的药物浓度复苏形式治疗,将21%初始氧浓度治疗应用于常规组患儿中,将40%初始氧浓度治疗应用于试验组患儿中,1次/d,持续治疗两周。(3)为患儿开展扩容输液、胸外按压等干预措施,当患儿病情改善且复苏后,转进新生儿监护室,同时筛查其氧中毒有脑损伤等情况。
1.3 观察项目
(1)针对每组患儿临床指标进行对比。临床指标主要包含开始啼哭时间、建立自主呼吸时间、血氧饱和度>90%的时间及生命体征恢复平稳的时间。(2)针对每组患儿各时期心室率及血气监测指标实施判断。观察时间点依次是治疗前及治疗后,血气监测指标主要包含二氧化碳分压及血氧分压。(3)针对各时期每组患儿新生儿Apgar评分进行判断。观察时间点依次是1 min、5 min及10 min。(4)针对各时期每组患儿肌酸激酶同工酶及肌钙蛋白水平进行对比。观察时间点依次是治疗前及治疗后。(5)针对每组治疗效果进行对比。治疗后患儿意识达到正常水平,未出现惊厥症状,相较于治疗前肌张力显著改善,头部计算机断层扫描成像技术未观察到病灶属于效果优异;治疗后患儿部分意识得到恢复,惊厥次数显著下降,头颅计算机断层扫描成像技术提示病灶部位相较治疗前明显下降属于效果一般;治疗后新生儿窒息各项临床表现相较于治疗前无显著变化属于效果差[5]。治疗有效率=(一般例数+优异例数)/总例数×例数。(6)针对各时期每组患儿神经行为进行判断。观察时间点依次是治疗前及治疗后,选择新生儿神经行为测定(NBNA)[6]评分法进行判断,主要包含一般反射(3个项目)、原始反射(3个项目)、主动肌张力(4个项目)、被动肌张力(4个项目)及行为能力(6个项目)。若最终得分在35分以上,提示脑部呈良好状态,反之则提示脑部受到损伤。
1.4 数据处理
全文数据选择SPSS 22.0系统计算,±s为计量数据,选择t检验;%为计数数据,选择χ2检验,P<0.05表示差异有统计学意义。
2 结 果
2.1 两组患儿临床指标比较
试验组患儿开始啼哭时间、建立自主呼吸时间、血氧饱和度>90%的时间及生命体征恢复平稳的时间均短于常规组,差异有统计学意义(P<0.05)。见表1。
表1 两组患儿临床指标比较(± s )
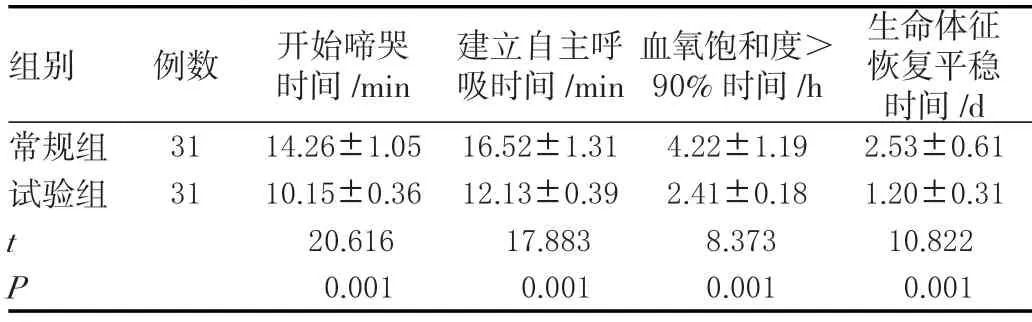
表1 两组患儿临床指标比较(± s )
组别 例数 开始啼哭时间/min建立自主呼吸时间/min血氧饱和度>90%时间/h生命体征恢复平稳时间/d常规组 31 14.26±1.05 16.52±1.31 4.22±1.19 2.53±0.61试验组 31 10.15±0.36 12.13±0.39 2.41±0.18 1.20±0.31 t 20.616 17.883 8.373 10.822 P 0.001 0.001 0.001 0.001
2.2 两组患儿各时期心室率及血气监测指标比较
同组组内治疗后心室率及血氧分压水平均高于治疗前,二氧化碳分压水平相较治疗前低;治疗后试验组患儿心室率及血氧分压水平均高于常规组,二氧化碳分压水平相较常规组低,差异有统计学意义(P<0.05)。见表2。
表2 两组患儿各时期心室率及血气监测指标比较(± s )
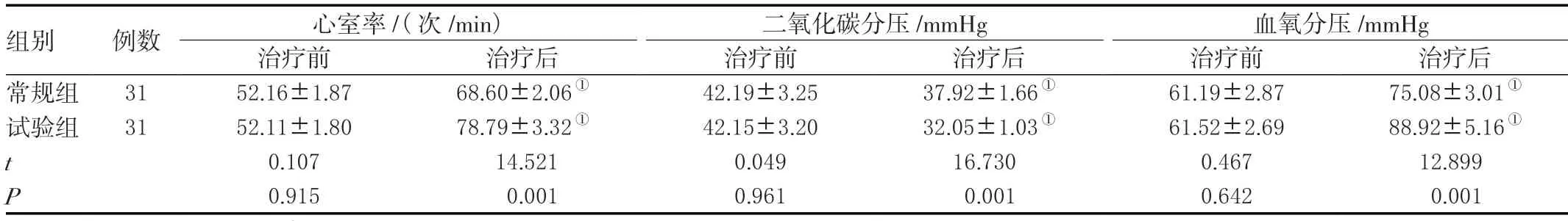
表2 两组患儿各时期心室率及血气监测指标比较(± s )
注:与本组治疗前比较,①P<0.05。
组别 例数 心室率/(次/min) 二氧化碳分压/mmHg 血氧分压/mmHg治疗前 治疗后 治疗前 治疗后 治疗前 治疗后常规组 31 52.16±1.87 68.60±2.06① 42.19±3.25 37.92±1.66① 61.19±2.87 75.08±3.01①试验组 31 52.11±1.80 78.79±3.32① 42.15±3.20 32.05±1.03① 61.52±2.69 88.92±5.16①t 0.107 14.521 0.049 16.730 0.467 12.899 P 0.915 0.001 0.961 0.001 0.642 0.001
2.3 两组各时期新生儿Apgar评分比较
试验组5 min、10 min新生儿Apgar评分相较常规组高,差异有统计学意义(P<0.05)。见表3。
表3 两组各时期新生儿Apgar评分比较(± s )
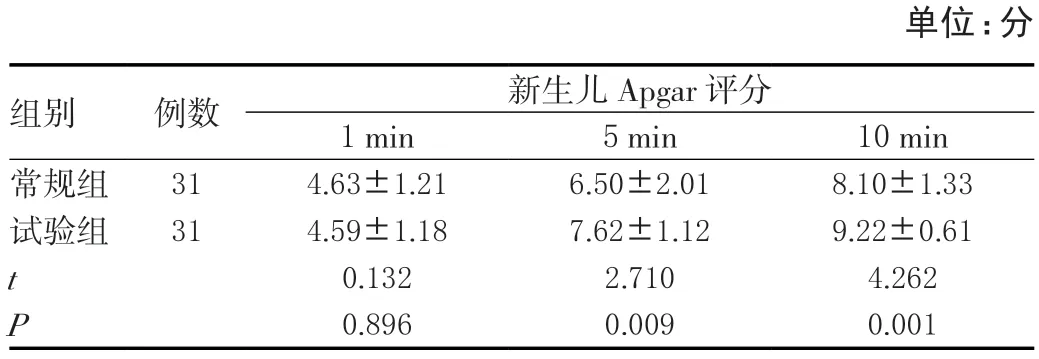
表3 两组各时期新生儿Apgar评分比较(± s )
单位:分组别 例数 新生儿Apgar评分1 min 5 min 10 min常规组 31 4.63±1.21 6.50±2.01 8.10±1.33试验组 31 4.59±1.18 7.62±1.12 9.22±0.61 t 0.132 2.710 4.262 P 0.896 0.009 0.001
2.4 两组患儿肌酸激酶同工酶及肌钙蛋白水平比较
同组组内治疗后肌酸激酶同工酶及肌钙蛋白水平相较治疗前低,治疗后试验组患儿肌酸激酶同工酶及肌钙蛋白水平相较常规组低,差异有统计学意义(P<0.05)。见表4。
表4 两组患儿肌酸激酶同工酶及肌钙蛋白水平比较(± s )

表4 两组患儿肌酸激酶同工酶及肌钙蛋白水平比较(± s )
注:与本组治疗前比较,①P<0.05。
组别 例数 肌酸激酶同工酶/(U·L-1) 肌钙蛋白/(ng·mL-1)治疗前 治疗后 治疗前 治疗后常规组 31 158.65±30.11 49.58±7.96① 130.17±30.22 66.80±8.75①试验组 31 158.50±29.87 30.01±6.32① 130.05±30.06 39.11±6.72①t 0.020 10.720 0.016 13.974 P 0.984 0.001 0.988 0.001
2.5 两组治疗效果比较
试验组患儿治疗有效率相较常规组高,差异有统计学意义(P<0.05)。见表5。

表5 两组治疗效果比较[n(%)]
2.6 两组各时期患儿NBNA得分比较
同组组内治疗后NBNA得分相较治疗前高,治疗后试验组患儿NBNA得分相较常规组高,差异有统计学意义(P<0.05)。见表6。
表6 两组各时期患儿NBNA得分比较(± s )
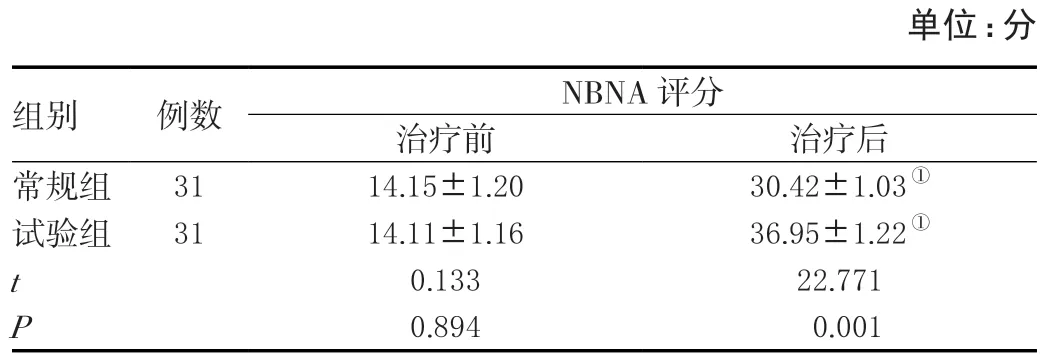
表6 两组各时期患儿NBNA得分比较(± s )
注:与本组治疗前比较,①P<0.05。
单位:分组别 例数 NBNA评分治疗前 治疗后常规组 31 14.15±1.20 30.42±1.03①试验组 31 14.11±1.16 36.95±1.22①t 0.133 22.771 P 0.894 0.001
3 讨 论
临床危重疾病中,新生儿窒息较为常见,脑部是新生儿窒息常见的损伤器官。新生儿窒息会导致脑部血流障碍,引起脑缺血缺氧。因脑部新陈代谢旺盛,对氧气供应的需求量较大,若出现供氧不足情况时,脑神经元敏感度强化,当处于缺氧状态时,极易出现细胞凋亡及水肿,因此局部脑组织损伤,最终引起新生儿脑损伤[7]。对于出现新生儿窒息的患儿而言,其可出现下列临床表现[8]:(1)喉反射存在或是消失;(2)对外界刺激存在反应,肌张力对外界刺激反应尚可或是无反应,肌张力松弛;(3)心率规则,80~120次/min,或是不规则,心率不足80次/min,心率微弱;(4)呼吸浅、呼吸不规则或是无呼吸或是仅有喘息样微弱呼吸;(5)在胎儿娩出后,全身皮肤及面部表现为蓝紫色或是苍白状,嘴唇表现为深紫色。新生儿窒息不仅会对其生命安全造成严重威胁,还会影响其机体正常发育,因此需要开展复苏方案,积极挽救患儿生命,同时尽可能预防急性缺氧导致的后遗症。
对于新生儿窒息患儿而言,其在发病后的病理生理变化在一定时间内具有可逆性,大多数缺氧从子宫中开始,越早复苏则逆转效果越佳。急性窒息8 min后开始有脑损伤发生,超过16 min则复苏成功率较差[9]。面罩正压通气操作简便,对于呼吸道通畅的患儿其能够有效控制或是辅助呼吸,但是会存在胃内压升高及胃内容物误吸、反流等不良情况。气管插管可将呼吸道内分泌物及时清除,并开展人工辅助通气,对于发生吸入的患儿,开展气管插管能够显著提升其1 min Apgar评分,减少羊水吸入患儿发生吸入性肺炎的风险[10]。故而可将气管插管应用于新生儿窒息患儿复苏中。
当前临床对新生儿窒息通常开展氧疗,但是在传统治疗时一般会选择高浓度氧气开展复苏,虽然能够在一定时间为向患儿大量补充氧气,促使细胞功能恢复,发挥良好效果,但是伴随临床在新生儿窒息发生机制方面的研究逐渐深入,了解到高浓度氧会导致氧气重度等不良反应,甚至会对患儿生命安全造成不利影响,故而选择合理的氧疗浓度在提升氧疗效果方面具有重要意义[11]。在赵玉青[12]的研究中,其对窒息新生儿开展40%氧浓度复苏方案干预,结果发现患儿出生后5 min、10 min Apgar评分均有明显升高,同时其新生儿神经行为测定得分有显著提高。因此其认为对患儿开展40%氧浓度治疗,不仅能够改善其临床表现,还可避免氧中毒风险。通过开展本次研究后发现,试验组患儿开始啼哭时间、建立自主呼吸时间、血氧饱和度>90%的时间及生命体征恢复平稳的时间均短于常规组,差异有统计学意义(P<0.05)。同组组内治疗后心室率及血氧分压水平均高于治疗前,二氧化碳分压水平相较治疗前低;治疗后试验组患儿心室率及血氧分压水平均高于常规组,二氧化碳分压水平相较常规组低,差异有统计学意义(P<0.05)。试验组5 min、10 min新生儿Apgar评分相较常规组高,差异有统计学意义(P<0.05)。试验组与常规组治疗有效率依次是93.55%、74.19%,差异有统计学意义(P<0.05)。同组组内治疗后NBNA得分相较治疗前高,治疗后试验组患儿NBNA得分相较常规组高,差异有统计学意义(P<0.05)。针对研究结果开展进一步分析,40%初始氧浓度在疾病治疗方面能够发挥良好效果。新生儿窒息会对脑部功能产生影响,使得而大脑血液循环障碍,出现脑缺血缺氧。因脑补充组织具有高代谢率及高耗氧量等特点,缺氧会使得脑神经元敏感度强化,进而导致细胞水肿,引起脑组织损伤[13]。选择40%初始氧浓度开展治疗,不仅能够满足机体对氧气的需求,同时还不会造成脑损伤等情况,安全性良好[14]。
本次研究发现,同组组内治疗后肌酸激酶同工酶及肌钙蛋白水平相较治疗前低,治疗后试验组患儿肌酸激酶同工酶及肌钙蛋白水平相较常规组低,差异有统计学意义(P<0.05)。针对研究结果开展进一步分析,对于新生儿窒息患儿而言,发病后会引起心肌血液和氧气供应不足,心肌细胞膜遭到破坏,肌酸激酶同工酶及肌钙蛋白会经损伤的细胞膜进入血液内,同时会导致蛋白酶活性强化,在外界影响下可在短时间内被降解。21%及40%氧浓度复苏疗法在提升血氧分压,改善阻止氧气缺失情况,提高线粒体酶活性,加速细胞损伤修复[15]。并且,40%氧浓度复苏方案在改善患儿脑代谢状态方面效果更佳,能够显著保护神经细胞,调节心肌细胞氧气缺失状态,减少肌酸激酶同工酶及肌钙蛋白水平。
综上所述,足月新生儿窒息抢救时选择40%初始氧浓度治疗,能够缩短治疗时间,调节心室率和血气监测指标,提高其神经行为功能及新生儿Apgar评分,强化治疗效果,发挥一定干预作用。
