后路行陈旧性后踝合并腓骨骨折畸形愈合重建的疗效
2022-09-22李文贵陈宸曾钢刘文宙陈彦博杨涛宋卫东
李文贵,陈宸,曾钢,刘文宙,陈彦博,杨涛,宋卫东*
踝关节骨折延迟处理或处理不当常导致骨折畸形愈合,据报道,44%的畸形愈合病例包含后踝骨折[1];Mason 等[2,3]人曾根据后踝骨折块的大小及病理将其分为由轻到重的4 种类型,并据此制定诊疗策略取得良好效果;但对于陈旧性后踝骨折,特别是合并有腓骨骨折向近端后侧移位畸形愈合者,距骨常随腓骨后踝向后上方移位出现半脱位,并骑跨于胫骨不平增宽的关节面台阶上,导致创伤性骨关节炎的早期出现。如何处理此类陈旧性骨折,文献较少报道;我们应用后路切开,复位移位后踝及腓骨,重建踝关节解剖结构治疗18 例陈旧性后踝合并腓骨骨折畸形愈合患者,取得良好疗效。
1 资料与方法
1.1 一般资料
自2015年12月至2021年12月,共收治18 例陈旧性后踝骨折合并腓骨骨折畸形愈合的患者,其中男11 例,女7 例;平均年龄41 岁(19~61 岁);初次受伤至最终切开复位术平均间隔10 个月(8~30 个月);所有患者均踝关节活动受限,疼痛肿胀,并在活动后加重;根据美国骨科足踝外科协会踝关节及后足功能评分,术前平均为40分(20~52分);根据VAS 评分术前平均为5.3分(4.0~7.2分);踝关节活动度平均为15°(10°~25°);术前常规摄X 线片及行踝关节CT 评估,所有患者均有不同程度后踝腓骨向后外上方移位,胫骨关节面增宽,关节面台阶形成;距骨随后踝移位处于半脱位状态,与台阶状的胫骨关节面相对合;在台阶处,距骨关节面硬化,关节间隙变窄;根据影像学资料及患者期望等制定个体化的手术方案。
1.2 手术方法
患者取俯卧位,常规消毒铺巾,驱血后上止血带;首先采用后外侧入路暴露腓骨骨折及后踝的后外侧,对于同时有后踝后外侧骨折块、后内侧骨折块的Rammelt 3 型骨折或涉及内踝的Rammelt4型骨折,或在后内侧骨折块不能很好显露者,则加用后内侧切口。
在暴露后侧结构后,对照术前X 线片及CT 进行检查,初步判断原骨折线是否存在;循原骨折线是否可完整打开原骨折处暴露关节面台阶。如原骨折线存在,可首先循腓骨骨折线截断腓骨,再从后内侧切口从胫骨近端向远外侧依原后踝骨折线用薄骨刀截骨,在进入骨折线后应用杠杆力量向后翘拨后踝骨折块,使其与前方胫骨远端分离;在打开内外侧(胫腓骨)骨折面后,彻底清除骨折端骨痂及纤维疤痕组织,注意从关节面向近端刮除,往往胫骨侧将有更多骨痂。对于骨折已愈合原始骨折线不明显或腓骨高位骨折者,可在离外踝尖端约7 cm 处斜向截骨,截骨面从后近端斜向前远端;截骨后分离胫腓间联系,保留腓骨尖端韧带将腓骨向下翻转,暴露胫骨关节面,循关节面台阶行胫骨远端骨折线截骨。
当彻底清除两胫腓骨骨折相对面骨赘及疤痕组织后,尝试将骨折复位克氏针临时固定,注意胫骨关节面间的平整及下胫腓联合沟间的对合;C臂验证下肢力线、踝关节对合及下胫腓间的关系正常后,分别以钢板螺钉固定后踝、外踝,并同时以空心螺钉固定下胫腓联合。
1.3 术后处理及疗效评估
术后常规行伤口引流、加压包扎,冷敷及抬高患肢以消除肿胀;3 天后拔除引流管;术后在患者清醒后无痛或少痛下开始康复训练,先从健侧肢体及腰腹部开始;2 周后拆线,开始踝关节主动背伸跖屈活动度练习;待6 周复查踝关节正、侧位片,评估骨愈合情况后,可扶拐部分负重训练;12 周拆除下胫腓固定横行螺钉,开始完全负重。术后第1 天、6 周、12 周、6 个月、12 个月、2年、3年等摄踝关节正、侧位片评估踝关节对合及骨愈合情况;于上述指定时间返院门诊复查,指导功能锻炼、记录康复进展情况及并发症,并于术后1年采用AOFAS 踝关节与后足功能评分、VAS(visual analog scale)疼痛评分及踝关节活动度来评估临床疗效。统计学分析采用SPSS13.0 软件,Wilcoxon符号秩和检验比较两组数据;当理论值小于5 时,采用Fisher 确切概率法计算P值;P小于0.05 被认为有统计学差异。
2 结 果
本次研究共纳入18 例陈旧性后踝骨折合并腓骨骨折畸形愈合的患者,均经后路行后踝、腓骨骨折畸形愈合切开复位、并重建踝关节解剖对位。术前后常规行X 线及CT 检查以评估骨折复位、踝关节解剖对位及骨折愈合情况,记录并发症发生情况,并应用AOFAS 评分、VAS 疼痛评分及踝关节活动度来评估临床疗效。
最终共11 例患者获随访,平均随访32 个月(14 ~48 个月)。随访患者均未见感染、内固定失败、骨不连、畸形复发等并发症,患者可正常穿鞋,步行无明显困难。每次随访均记录AOFAS 评分、VAS 疼痛评分、踝关节活动度。AOFAS 评分从术前平均40分(20 ~52分)提高末次随访平均84分(72 ~96分)。VAS 评分从术前平均5.3分(4.0 ~7.2分)提高至末次随访平均1.5分(1.0 ~3.4分)。踝关节活动度从术前平均15°(10°~25°)提高至末次随访平均35°(25° ~40°)。术后经X 光、CT 评估,所有患者踝关节解剖对位较术前均有较明显的改善,且力线恢复良好。
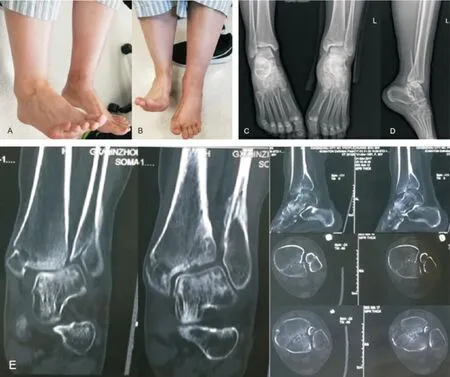
图1 陈旧性后踝合并腓骨骨折术前资料:患者,女性,30 岁,楼梯踏空后扭伤左踝,因怀孕延期治疗
3 讨 论
3.1 后踝骨折的病理机制与分型
踝关节低能量扭转暴力导致的后踝骨折,往往后踝骨折块较小,并不影响踝关节的关节对位及稳定性,可依据Lauge-Hansen分型法进行诊断及治疗;但对于高能量的剪切暴力导致的后踝骨折,常导致大块的后踝骨折块甚至胫骨干骨折,合并腓骨的高位骨折[2-5];此时,再以Lauge-Hansen分型法或AO分型法进行后踝骨折的诊断分型已显然不适合,故Mason、Bartonicek 等人提出后踝骨折新的分型法,即根据骨折的病理解剖特点将其分为四型;第一型:胫腓联合后结节骨折,骨折线位于胫骨腓骨沟切迹后侧,骨折块较小,常为扭转撕脱骨折块;第二型:胫骨后踝后外侧骨折,为最常见类型;骨折涉及胫骨腓骨沟后1/3 或1/2;第三型:胫骨后踝后侧骨折呈内外两块,涉及的胫骨关节面面积更大;第四型:胫骨后踝大的三角形骨折块;有可能向内侧延伸牵涉到内踝。对于陈旧性后踝合并腓骨骨折畸形愈合患者,距骨移位明显者常为Bartonicek Ⅱ型以上的骨折类型。在我们此组患者中,除一例为BartonicekⅡ型外,其他均为Ⅲ型及Ⅳ型骨折;其距骨向后外移位更明显,胫骨关节面的台阶亦更大,出现关节面软骨损伤及退变的可能性亦更大。
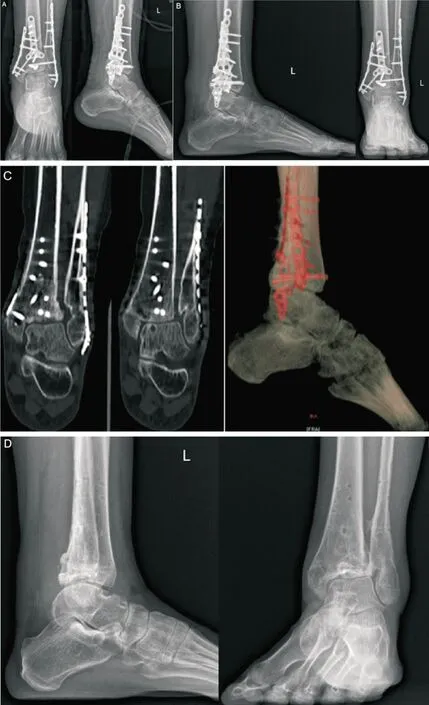
图2 患者术后影像学资料
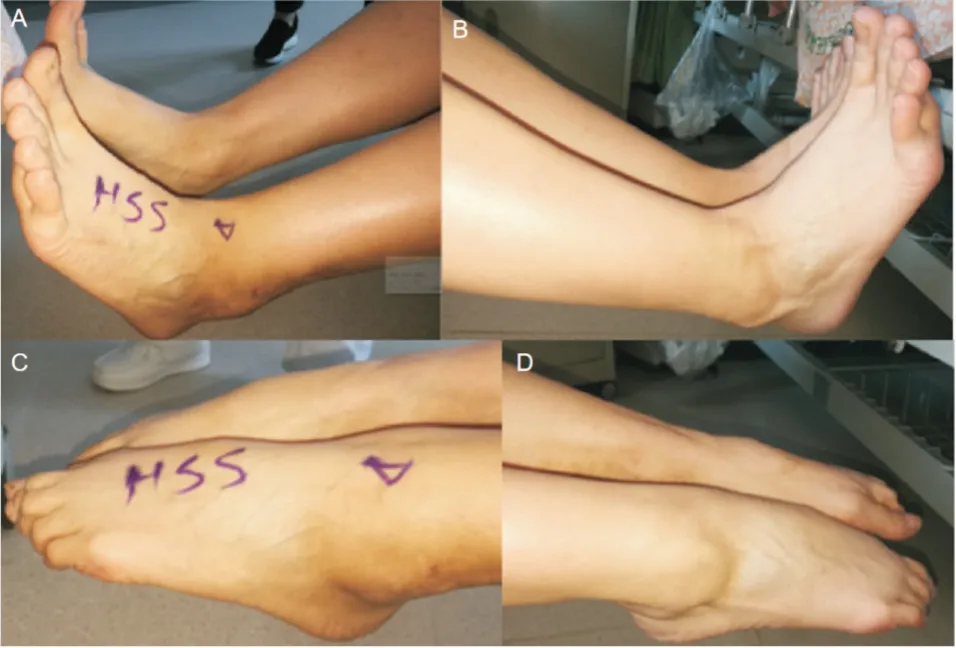
图3 患者术后6月踝关节活动度
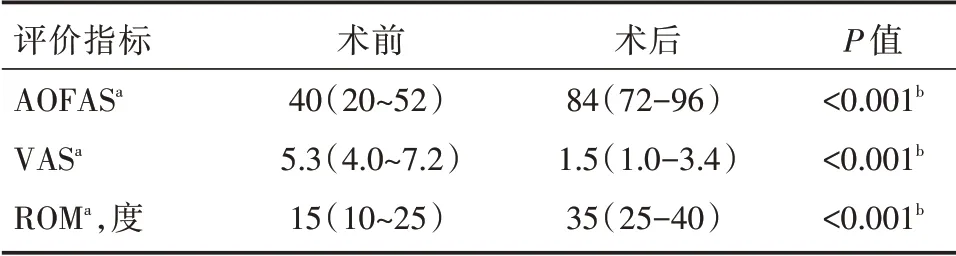
表1 足踝外科常用评分量表结果(n=11)
3.2 联合后侧入路治疗陈旧性后踝骨折的优点
对于陈旧性后踝合并腓骨骨折畸形愈合患者,何时选择保关节的截骨治疗,在保关节治疗时选择何种手术入路,一直是学术上的难点并存在不少争议[6-8]。如Klumpp 等[18]就报导一例后踝合并腓骨骨折踝关节后脱位的患者,经两次治疗后仍关节不稳导致后踝腓骨畸形愈合,最后导致创伤性踝关节炎而需行关节融合术。
在急性后踝骨折的处理中,后外侧或后内侧入路都可暴露骨折处并进行较好复位固定;但对于陈旧性后踝骨折,由于骨折处已畸形愈合并有大量骨痂形成,单一后侧切口常难以充分暴露骨折线及循原骨折线截骨;Rammelt 等[8]选择后内侧入路从近端骨折线处向远端关节面截骨,由于原始骨折线常难以找到,从近端向远端的截骨常难以保证到达关节面台阶处;因此,Weber、Kummer等人[6,9,10]选择后外侧扩大入路进行腓骨截骨后下翻,暴露胫骨关节面台阶即骨折畸形愈合处,从关节面向近端进行截骨,这样截骨线与原始骨折线将会最大可能一致;但对于后踝骨折BartonicekⅢ型,其往往存在后内侧及后外侧两部分骨折块,且两部分骨折并不位于同一平面[6],因此,即使从关节面向近端的截骨也难以保证后内侧骨块的准确显露及准确复位。因此,本组患者选择后外侧联合后内侧入路,在彻底分离暴露后外侧关节面的同时,后内侧切开暴露内踝及胫骨后内侧骨折线,这样将更能整体暴露骨折的畸形愈合情况,从而相对比较精准的进行截骨;回顾本组病例,联合后侧入路也基本上达到了踝关节的解剖复位。在以往文献中,虽然对后内侧入路、后外侧入路及扩大后外侧入路等有进行分析和研究[6,16,17],但涉及联合后内侧、后外侧入路治疗陈旧性后踝合并腓骨骨折畸形愈合畸形的文章并不多见,但从Weber、Kummer 等作者[6,9]的描述中,其亦推荐在两部分或涉及到胫骨近端大块骨折块畸形愈合的情况,联合后内外侧入路将会有更好的显露。
3.3 陈旧性后踝骨折行踝关节重建后的手术疗效
对于陈旧性后踝骨折踝关节面不平整,关节面台阶存留,按经验推测,距骨相对不平胫骨关节面活动,将很快导致踝关节骨性关节炎。但本组患者经术前评估后,认为可行截骨重建踝关节解剖构型,应能取得较好临床疗效。经平均32月随访,亦取得了较好的中期踝关节功能;这与国际上学者的报道是一致的[10,11]。Chao 等[11]人在一组12 例后踝骨折畸形愈合的病例中,经腓骨截骨重建踝关节,经随访34月并未见创伤性踝关节炎的出现。另一组48 例后踝畸形愈合的患者[12],经10年随访,48%的患者并未出现关节炎症状的进展。因此,对后踝骨折畸形愈合,距骨半脱位的患者,在早期重建踝关节解剖构型是有可能较好恢复其踝关节功能,消除疼痛肿胀等症状的。本组患者在经详细术前评估后,认为患者虽然存在部分关节面软骨损伤,但尚保留大部分关节面软骨,可选择截骨保关节治疗;术后结果亦证实截骨重建踝关节可达到较好临床疗效。
3.4 决定临床疗效的因素
在本组病例中,有1 个女性年轻患者并未完全恢复其关节构型及下胫腓联合的解剖结构,但患者仍取得了较好的踝关节功能并无疼痛肿胀等症状;其原因可能是:重建的踝关节大部分对合良好且踝关节稳定;Verhage[13]等对169 个后踝骨折患者随访平均6.3年,后侧骨块平均占踝关节17%面积,39 个患者(23%)行后踝固定;后踝仍不平整台阶大于1 mm 者有65 例(39%),其中出现骨关节炎者49 例(30%);作者认为高龄和关节面台阶>1 mm 是独立、重要的影响因素,骨关节炎、体重指数BMI,将导致更差的功能预后;Drijfhout van Hooff 等[14]亦发现当后侧骨块大于5%,术后关节面台阶大于≥1 mm,骨关节炎发生率升高(41%vs61%,P=0.02)。故在陈旧性后踝骨折畸形愈合距骨半脱位病例中,切开重建踝关节解剖构型,恢复其力线及关节稳定性,应可取得较好临床疗效。
结论:对于陈旧性后踝合并腓骨骨折畸形愈合患者,联合后路切开解剖复位后踝及腓骨骨折,重建踝关节解剖对位,可较好地复位踝关节解剖结构,并取得较好的疗效。
