亚急性硬膜下血肿患者应用开颅手术与微创钻孔引流手术治疗的临床效果分析
2022-09-15郝光周庆杰
郝光,周庆杰
山东省昌乐县人民医院神经外科,山东昌乐 262400
亚急性硬膜下血肿指患者在损伤4~21 h内发生硬膜外血肿情况,多发生于额颞顶部。是因外界暴力因素造成硬膜外损伤,发生颅底骨折脑脊液漏,颅内压异常升高出现血肿增大现象,引发亚急性硬膜下血肿[1]。该病主要表现有头晕、恶心、呕吐、头痛、偏瘫、失语、意识障碍、患侧瞳孔散大、颅内高压等,对患者生命安全带来严重威胁。亚急性硬膜下血肿具有高致残率、高病死率等特点,长期户外危险劳动、其他体力劳动者发生风险较高,病机复杂,对患者造成极大损伤,需及时开展治疗[2]。开颅手术与微创钻孔引流手术是临床常用治疗手段,需根据患者情况合理选择治疗方式。为有效评估开颅手术与微创钻孔引流手术临床价值,选取2020年6月—2021年6月山东省昌乐县人民医院收治的78例亚急性硬膜下血肿患者展开对比,现报道如下。
1 资料与方法
1.1 一般资料
本研究选取78例亚急性硬膜下血肿患者为研究对象,在“系统抽样法”原则下将患者分为两组,每组39例。对照组男22例、女17例;年龄20~64岁,平均(45.56±5.33)岁;创伤至入院时间1~7 h,平均(4.22±0.85)h;致伤原因:车祸19例,坠落伤13例,摔倒5例,其他2例。观察组男23例、女16例;年龄19~65岁,平均(45.69±5.52)岁;创伤至入院时间1~6 h,平均(3.78±0.81)h;致伤原因:车祸20例,坠落伤12例,摔倒4例,其他3例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究已取得医院医学伦理委员会审批,患者及家属均知晓同意后签字。
1.2 纳入与排除标准
纳入标准:①证实为亚急性硬膜下血肿;②存在明显手术指征;③病历资料真实可靠、完整。排除标准:①意识障碍、精神严重失常患者;②存在手术禁忌患者;③全身严重感染患者;④重要脏器严重病变患者;⑤脑外伤手术史患者;⑥并发脑出血患者;⑦合并恶性肿瘤疾病患者[3]。
1.3 方法
对照组应用气管插管全麻,利用头颅CT确定血肿情况,于血肿部位作一切口,将颅骨咬除,从颞中回、颞上回处进入血肿,将血肿清除干净,于脑室外进行引流,引流量不超过500 mL/d,引流导管,补充晶体液复位骨瓣,缝合切口,并于术后予以常规抗感染措施。
观察组实施微创钻孔引流手术,实施局麻,利用头颅CT确定血肿情况,以血肿中心处作为靶点,需避开血管、重要功能区、脑膜等,使用电钻标记靶点,应用穿刺针穿头皮、颅骨,穿刺直至血肿部位后缓慢抽吸,变换针尖方法直至完全抽吸干净,使用生理盐水冲洗血肿病灶,观察有无活动性出血灶,应用6万单位尿激酶,于4 h后开始引流。术后5 d在影像学检查下观察有无残留血肿,待血肿完全清除后拔除引流管。
1.4 观察指标
①手术相关指标:手术用时、术中出血量、血肿残留量、术后引流时间、住院时间。
②炎症因子:选择术前、术后1个月为观察时间点,取患者静脉血离心后,测定血清C反应蛋白(CRP)、肿瘤坏死因子(TNF-α)水平[4]。
③并发症:术后1个月进行随访,观察两组再出血、癫痫、感染、偏瘫等并发症发生情况,并统计总发生率。
④神经功能缺损情况:于出院时、随访3、6个月,应用神经功能缺损评分(National Institutes of Health Stroke Scale,NIHSS)评估,共42分,评分越高神经功能缺损程度越严重[5]。
⑤生活质量评分:选择出院时、随访3个月,利用健康状况调查量表(Short-form Health Survey-36,SF-36)开展调查评估,筛选其中具有代表性的维度4个:躯体功能、机体疼痛、社会功能、精神健康等,分值高代表患者生活质量佳[6]。
1.5 统计方法
采用SPSS 23.0统计学软件分析数据,符合正态分布的计量资料用(±s)表示,组间差异比较采用t检验;计数资料采用频数和百分比(%)表示,组间差异比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术相关指标比较
观察组手术用时、术后引流及住院时间相比于对照组均更短,术后出血量及血管残留量相比于对照组均更低,差异有统计学意义(P<0.05)。见表1。
表1 两组患者手术相关指标比较(±s)
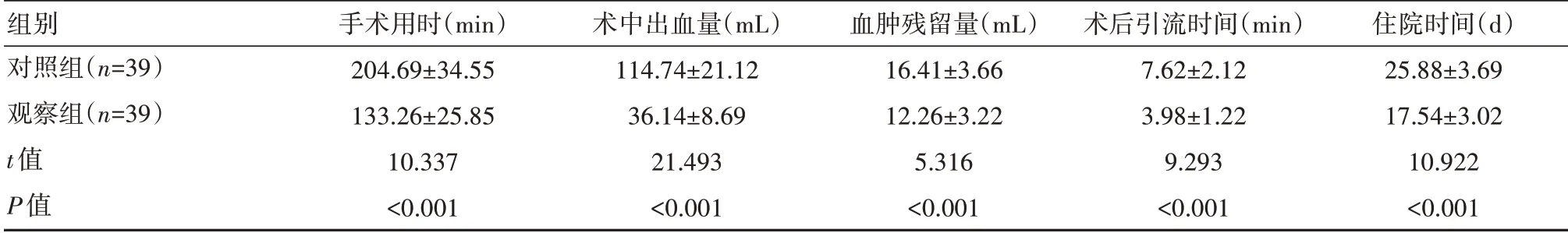
表1 两组患者手术相关指标比较(±s)
组别对照组(n=39)观察组(n=39)t值P值手术用时(min)204.69±34.55 133.26±25.85 10.337<0.001术中出血量(mL)114.74±21.12 36.14±8.69 21.493<0.001血肿残留量(mL)16.41±3.66 12.26±3.22 5.316<0.001术后引流时间(min)7.62±2.12 3.98±1.22 9.293<0.001住院时间(d)25.88±3.69 17.54±3.02 10.922<0.001
2.2 两组患者炎症因子水平比较
治疗前,两组炎症因子水平比较差异无统计学意义(P>0.05);治疗后,观察组较对照组CRP、TNFα水平更低,差异有统计学意义(P<0.05)。见表2。
表2 两组患者炎症因子水平比较(±s)
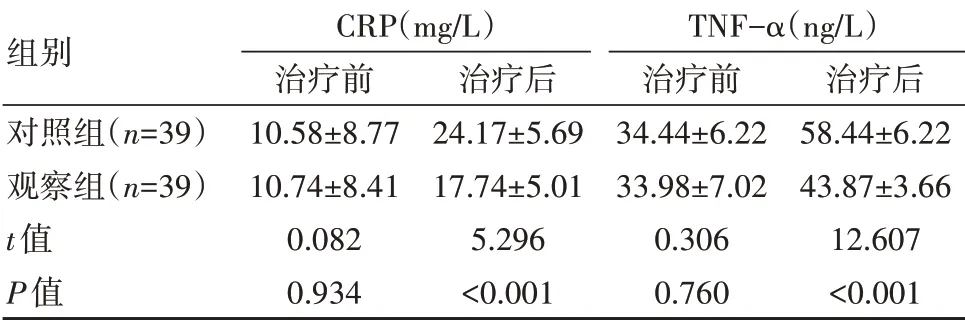
表2 两组患者炎症因子水平比较(±s)
组别对照组(n=39)观察组(n=39)t值P值CRP(mg/L)治疗前10.58±8.77 10.74±8.41 0.082 0.934治疗后24.17±5.69 17.74±5.01 5.296<0.001 TNF-α(ng/L)治疗前34.44±6.22 33.98±7.02 0.306 0.760治疗后58.44±6.22 43.87±3.66 12.607<0.001
2.3 两组患者并发症发生率比较
观察组并发症发生率明显低于对照组,差异有统计学意义(P<0.05)。见表3。
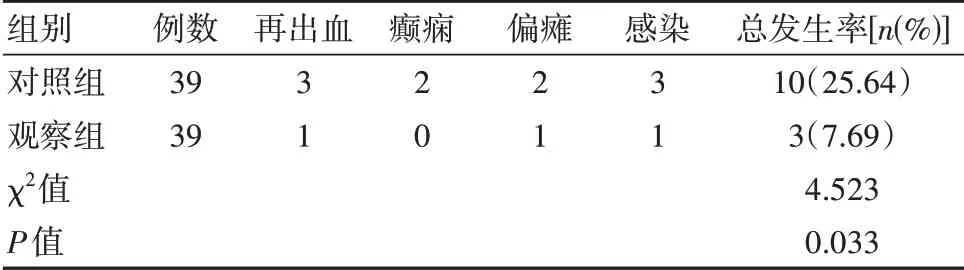
表3 两组患者并发症发生率比较
2.4 两组患者神经功能缺损评分比较
观察组神经功能缺损评分低于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组患者神经功能缺损评分比较[(±s),分]
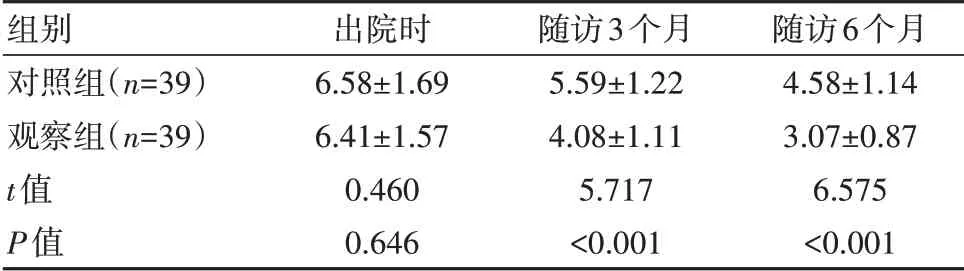
表4 两组患者神经功能缺损评分比较[(±s),分]
组别对照组(n=39)观察组(n=39)t值P值出院时6.58±1.69 6.41±1.57 0.460 0.646随访3个月5.59±1.22 4.08±1.11 5.717<0.001随访6个月4.58±1.14 3.07±0.87 6.575<0.001
2.5 两组患者生活质量评分比较
两组出院时生活质量评分对比,差异无统计学意义(P>0.05);随访3个月后,观察组SF-36各维度评分显著高于对照组,差异有统计学意义(P<0.05)。见表5。
表5 两组患者SF-36评分比较[(±s),分]

表5 两组患者SF-36评分比较[(±s),分]
组别对照组(n=39)观察组(n=39)t值P值躯体功能出院时68.69±8.52 69.06±8.41 0.193 0.847 3个月后79.92±10.88 88.96±10.06 3.809<0.001机体疼痛出院时61.25±9.25 60.58±10.20 0.303 0.762 3个月后74.78±10.15 82.67±12.54 3.054 0.003精神健康出院时61.33±7.25 60.89±8.58 0.244 0.807 3个月后73.62±10.17 83.85±10.26 4.422<0.001社会功能出院时66.74±10.21 65.99±10.47 0.320 0.749 3个月后73.68±11.19 83.57±10.26 4.068<0.001
3 讨论
亚急性硬膜下血肿是指硬膜外受到外伤后4~21 h内发生硬膜下血肿,而急性硬膜下血肿通常在症状发生3 d内出现;颅内压快速升高、局部脑功能损伤、局部慢性病灶是亚急性硬膜下血肿的主要病理表现,发生并发症及不良事件的风险较高,严重威胁患者生命安全。针对亚急性硬膜下血肿患者,临床需及早开展治疗,采取合理手段以改善病情,预防相关并发症及不良反应的发生[7]。手术是治疗该病的常用手段,其中开颅血肿清除术对疾病治疗具有一定效果,可有效缓解病情,但该术式对患者易造成较大损伤,刺激性强,容易引发严重并发症,创伤性大,术后恢复缓慢,故临床需谨慎选择[8]。
微创钻孔引流手术治疗亚急性硬膜下血肿患者接受度高,主要利用CT进行颅内穿刺并将血肿抽吸出来,对血肿进行液化处理,手术实施局部麻醉方式对机体呼吸循环系统干扰小,同时血肿更易清除,以促进患者脑损伤更快恢复[9-10]。本研究结果发现:观察组手术用时、术后引流及住院时间均更短[住院时间比较(17.54±3.02)d vs(25.88±3.69)d],术后出血量及血管残留量均更低,同时术后并发症发生率明显低于对照组(7.69%vs 25.64%)(P<0.05)。相关研究中实施微创钻孔引流术后复发及并发症率4.16%显著低于开颅手术患者14.89%,且住院时间比较,微创钻孔引流术(22.1±5.3)d较开颅手术患者(36.6±9.6)d明显缩短(P<0.05),其研究结果与本研究结果相一致,从中证实微创钻孔引流术对降低亚急性硬膜下血肿患者术后并发症及促进早期康复的突出优势。分析如下:开颅手术是在全麻下进行,需将头皮切开去除骨瓣清除血肿,为手术提供清晰的视野,手术难度相对较低,但手术损伤较大,术中容易造成重要功能区、血管等损伤,整体手术用时较长,术后并发症发生风险较高,无疑对患者造成较大的痛苦,术后不易恢复,导致患者生活质量下降[11]。微创钻孔引流术是在局麻下进行的,与前者相比具有突出的应用优势,例如减小对患者损伤,避免脑组织及重要血管损伤,以便于术后神经功能更快恢复,整个手术用时更短,术中出血量少,可以在更短时间内快速、完全清除血肿,降低占位效应,术后并发症风险低,以加快患者术后康复进程[12-13]。
炎症因子CRP是在机体应激、感染、炎症状态下快速升高的一种非特异性急性期反应蛋白,TNF-α是由巨噬细胞产生的对免疫病理损伤具有高敏感性的促炎介质[14-15]。本研究结果:治疗前,两组炎症因子水平比较差异无统计学意义(P>0.05),治疗后,两组炎症因子水平均明显升高,但观察组较对照组CRP、TNF-α水平更低(P<0.05)。表明实施微创钻孔引流手术,相较开颅血肿清除术,可有效改善炎症因子水平,对炎症因子影响小[16]。本研究经术后随访,观察组NIHSS评分低于对照组,SF-36各维度评分显著高于对照组(P<0.05)。表明相比开颅血肿清除术,微创钻孔引流手术在患者远期预后方面更具优势,原因是微创钻孔引流手术减少对脑组织及血管的损伤,促进神经功能更快恢复,术后并发症概率相对低,住院周期短,患者恢复更快、更好,因此预后结果理想,提高患者术后生活质量[17-19]。
综上所述,对亚急性硬膜下血肿患者开展微创钻孔引流手术,相较开颅手术,可取得理想预后结果,手术损伤小、风险性低,血肿清除彻底,且并发症少,术后恢复速度较快,住院时间短。
