血清同型半胱氨酸、游离雌三醇、白介素12在妊娠期高血压患者中的表达及临床意义
2022-09-14窦文婷
窦文婷
东莞东华医院产科,广东 东莞 523000
妊娠期高血压疾病(HDP)是女性妊娠期间常见并发症状,是造成新生儿及孕妇死亡的重要原因,主要发生在妊娠20 周以后,临床表现前期多为全身水肿、蛋白尿等,随着疾病进展,可并发脑出血、心肾功能衰竭等症状,严重威胁母婴生命安全[1-2]。有研究[3]表明,同型半胱氨酸(Hcy)水平升高可导致血管内皮细胞损伤,引发心脑血管疾病;游离雌三醇(FE3)是雌二醇的代谢物,测定其水平可准确判断胎盘功能、预测胎儿状态;白介素12(IL-12)是具有广泛生物活性的细胞因子,主要由激活的炎性细胞产生,是细胞免疫及体液免疫的标志性指标。而内皮细胞炎症是HDP 主要生理原因之一,因而监测Hcy、FE3、IL-12 水平可有效反映HDP 疾病进展[4-5]。因此,本文探究血清Hcy、FE3、IL-12 在HDP 患者中的表达及临床意义,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2018 年5 月—2020 年5 月东莞东华医院妇产科收治的72 例HDP 患者为观察组,并按照诊断及分类标准[6]分成妊娠期高血压组25 例,平均年龄(25.61±6.03)岁,平均孕周(36.61±1.93)周;子痫前期组26 例,平均年龄(25.79±6.31)岁,平均孕周(36.78±1.99)周;重度子痫前期组21 例,平均年龄(25.91±6.41) 岁,平均孕周(36.84±2.12)周。另选取正常孕妇31 例为对照组,平均年龄(25.76±6.51)岁,平均孕周(36.61±1.93)周。各组孕妇一般资料具有可比性(P>0.05)。纳入标准:(1)意识清晰,能够进行试验所需检查。(2)知情同意、签订相关协议。(3)无其他遗传疾病和严重感染以及影响本次试验正常进行的其他疾病。排除标准:(1)精神疾病和认知障碍。(2)恶性肿瘤。(3)高血压病史、其他感染性疾病。本研究通过医院医学伦理委员会审核。
1.2 检测方法
凝血指标、血小板参数、Hcy、FE3、IL-12:所有研究对象晨起空腹取静脉血5 mL,置于促凝管中,离心(3 000 r/min)分离血清,采用全自动血凝分析仪检测凝血酶原时间(PT)、部分凝血活酶时间(APTT)、凝血酶时间(TT)、纤维蛋白原(FIB) 等凝血指标,血小板计数(PLT)、血小板平均体积(MPV)、血小板分布宽度(PDW)采用全自动血细胞分析仪测定。IL-12采用双抗体夹心法测定。FE3 检测采用全自动化学发光免疫分析仪测定。血清Hcy 测定采用循环酶法检测。实验操作严格按照说明书进行。
1.3 统计学方法
数据采用SPSS 19.0 软件进行统计分析。计量资料以均数±标准差()表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 各组产妇凝血指标情况
重度子痫前期组PT、APTT 水平均显著低于正常妊娠组,观察组各亚组FIB 水平显著高于正常妊娠组,且随HDP 病症分级不断增加,数值呈逐渐上升趋势,差异有统计学意义(P<0.05),见表1。
表1 各组产妇凝血指标情况(±s)
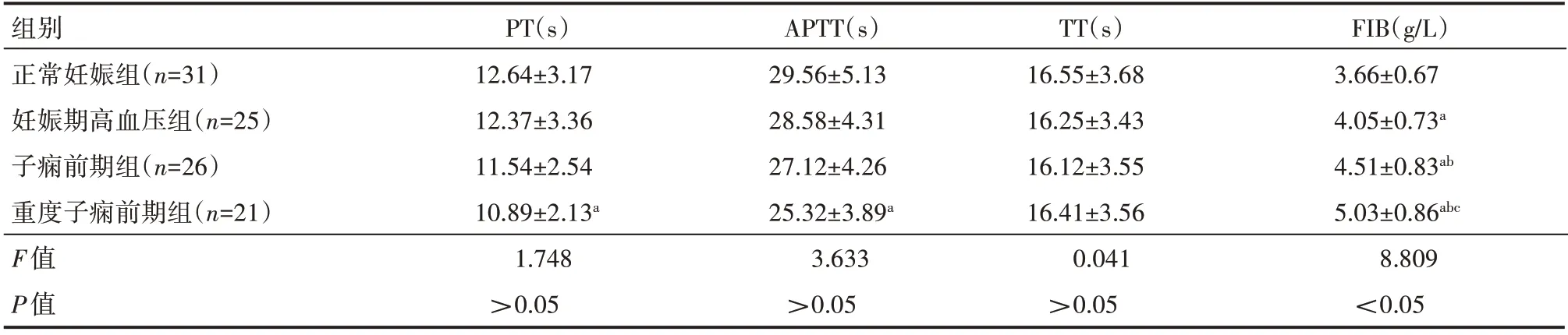
表1 各组产妇凝血指标情况(±s)
a表示与正常妊娠组比较,P<0.05;b表示与妊娠期高血压组比较,P<0.05;c表示与子痫前期组比较,P<0.05。
组别正常妊娠组(n=31)妊娠期高血压组(n=25)子痫前期组(n=26)重度子痫前期组(n=21)F值P值PT(s)12.64±3.17 12.37±3.36 11.54±2.54 10.89±2.13a 1.748>0.05 APTT(s)29.56±5.13 28.58±4.31 27.12±4.26 25.32±3.89a 3.633>0.05 TT(s)16.55±3.68 16.25±3.43 16.12±3.55 16.41±3.56 0.041>0.05 FIB(g/L)3.66±0.67 4.05±0.73a 4.51±0.83ab 5.03±0.86abc 8.809<0.05
2.2 各组产妇血小板参数情况
重度子痫前期组PDW 水平显著高于正常妊娠组、妊娠期高血压组,差异有统计学意义(P<0.05)。观察组各亚组PLT水平显著低于正常妊娠组,且随HDP病症分级不断增加,数值呈逐渐下降趋势,差异有统计学意义(P<0.05),见表2。
表2 各组产妇血小板参数情况(±s)

表2 各组产妇血小板参数情况(±s)
a表示与正常妊娠组比较,P<0.05;b表示与妊娠期高血压组比较,P<0.05;c表示与子痫前期组比较,P<0.05。
组别正常妊娠组(n=31)妊娠期高血压组(n=25)子痫前期组(n=26)重度子痫前期组(n=21)F值P值PLT(×109/L)210.64±48.17 183.37±47.36a 158.21±40.54ab 134.89±35.13abc 8.812<0.05 MPV(fL)10.16±3.07 10.60±3.01 11.12±3.02 12.32±3.19a 1.938>0.05 PDW(%)12.75±2.68 13.15±2.43 14.12±3.55 16.01±3.56ab 4.827>0.05
2.3 各组产妇血清Hcy、FE3、IL-12水平情况
观察组各亚组Hcy、IL-12 水平显著高于正常妊娠组,随HDP 病症分级不断增加,数值呈逐渐上升趋势。FE3 水平显著低于正常妊娠组,随HDP病症分级不断增加,数值呈逐渐下降趋势,差异有统计学意义(P<0.05),见表3。
表3 各组产妇血清Hcy、FE3、IL-12水平情况(±s)
a表示与正常妊娠组比较,P<0.05;b表示与妊娠期高血压组比较,P<0.05;c表示与子痫前期组比较,P<0.05。
组别正常妊娠组(n=31)妊娠期高血压组(n=25)子痫前期组(n=26)重度子痫前期组(n=11)F值P值Hcy(×109/L)6.64±1.17 9.37±2.06a 11.54±3.14ab 12.89±3.13abc 9.702<0.05 FE3(fL)80.16±20.07 71.60±16.01a 68.29±15.02ab 61.32±14.19abc 2.817<0.05 IL-12(%)18.75±3.68 22.15±4.43a 26.12±6.55ab 40.01±10.56abc 37.502<0.05
2.4 Hcy、FE3、IL-12 表达与HDP 分级及凝血功能相关性分析
Pearson 相关性分析显示,HDP 患者血清Hcy、IL-12水平与PLT 水平显著负相关,与FIB 水平、HDP 分级显著正相关。HDP 患者血清FE3 水平与PLT 水平显著正相关,与FIB 水平、HDP 分级显著负相关,差异有统计学意义(P<0.05),见表4。
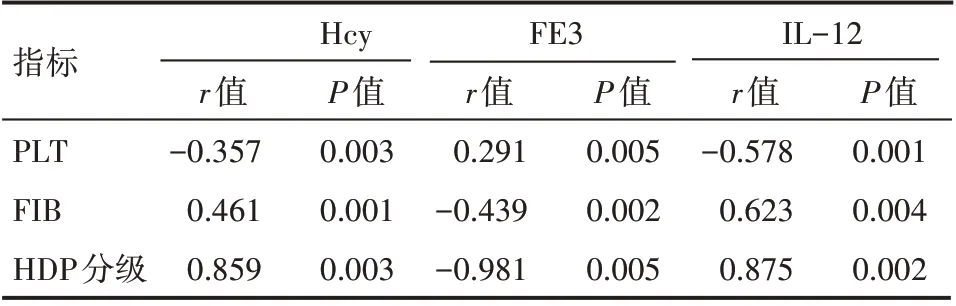
表4 Hcy、FE3、IL-12水平与HDP患者PLT、FIB相关系分析
3 讨论
有调查[7]显示,我国HDP 发病率达5%。HDP 发病机制尚未研究透彻,但大量研究[8]表明,其与机体血管内皮损伤、遗传因素、营养缺乏以及免疫水平有关。且HDP患者水肿状态下,血管阻力增加,血压升高,心脏负荷增大,心排血量减少,机体分泌凝血因子增加以促进凝血,进而使血液呈高凝状态引发凝血障碍[9]。此外,HDP可通过多种方式造成胎盘缺血、缺氧症状,引发氧化应激反应,产生大量炎性因子损伤内皮细胞,发展为子痫前期及子痫[10]。因而血管内皮损伤是Hcy发病机制的中心环节,氧化应激参与了心血管疾病的发生、发展过程。
Hcy 是一种人体内重要含硫氨基酸,有研究[11]表明,Hcy升高引发血管内皮细胞损伤,抑制血管舒张物质分泌,导致血管扩张性显著下降,最终产生高血压症状。此外,相关研究[12]发现,约有75%高血压患者体内Hcy 水平显著上升。FE3 是一种在妊娠期间主要由黄体合成的雌激素,可有效反映胎儿的发育状况。有研究[13]证实,HDP患者FE3水平显著下降,主要原因为HDP患者胎盘或滋养细胞缺血,胎盘功能发育不全。IL-12 是一种由单核吞噬细胞、树突状细胞等产生的细胞因子,在体液免疫、细胞免疫中发挥着重要作用。轻、中度先子痫患者IL-12 水平显著升高,可能原因是IL-12 参与调节了Th1/Th2 细胞因子平衡引发血管内皮损伤,最终形成HDP。
本研究结果表明,监测血清PLT、FE3、FIB 水平可反映高血压状态,与吴怡等[14]研究结果一致。本研究相关性分析进一步证实,血清Hcy、IL-12、FE3 水平与患者病情严重程度及凝血功能密切相关。
综上所述,HDP 患者血清Hcy、IL-12 水平明显升高,FE3 水平显著下降,且与HDP 分级、凝血功能指标密切相关,建议临床密切监测HDP患者血清Hcy、FE3、IL-12变化,以及时识别患者病情变化并采取干预措施。
