NUDT15 基因野生型、突变型ALL 患儿维持治疗期间口服6-巯基嘌呤的耐受性对比观察
2022-09-02卫凤桂彭思静王子成梁铭吴泽霖关镜明杨艺曾晓珍卢婕伦邹亚伟
卫凤桂,彭思静,王子成,梁铭,吴泽霖,关镜明,杨艺,曾晓珍,3,卢婕伦,2,邹亚伟
1 广州医科大学附属第一医院儿科,广州 510120;2 南方医科大学南方医院儿科;3 南方医科大学顺德医院
急性淋巴细胞白血病(ALL)是儿童最常见的恶性肿瘤之一,经过化疗患者总生存率为80%~90%[1]。儿童ALL 化疗主要分为诱导缓解、巩固治疗、强化治疗及维持治疗4 个阶段[2],而6-巯基嘌呤(6-MP)是ALL 维持期治疗的重要药物,通过影响嘌呤核苷酸的合成而发挥细胞毒性作用[3-4]。在临床应用中,巯类嘌呤衍生物个体耐受差异性较大,低耐受性导致的全血细胞减少、肝肾毒性等药物不良反应给 患 者带 来 巨 大 的 风 险[5]。现 有 研究[6-7]显 示,NUDT15 基因及TPMT 基因多态性是巯类嘌呤衍生物耐受性降低的主要原因。NUDT15 基因可以保护细胞尽量减少DNA损伤,避免其修复和凋亡,其突变可能导致巯类嘌呤衍生物耐受性降低,增加细胞毒性。本研究通过比较NUDT15基因rs116855232位点野生型、突变型ALL 儿童维持期治疗期间口服6-MP耐受性,旨在为ALL患儿6-MP的个体化治疗提供参考依据。
1 资料与方法
1.1 临床资料 选取广州医科大学附属第一医院收治的ALL 患儿32 例。纳入标准:①年龄≤18 岁。②根据临床表现及MICM 分型诊断标准,确诊为ALL。③按中华医学会儿科学分会血液学组提出的《儿童急性淋巴细胞白血病诊疗建议》方案[2,8]规律接受化疗并在维持期规律口服6-MP 治疗,定期接受随访。④签署本研究相关知情同意书。排除标准:①存在非本疾病导致的伴有脏器功能不全的其他基础性疾病。②未按我院方案规律接受治疗。③合并其他系统严重并发症。所有患儿均处于维持期治疗期间:①进入维持期治疗标准:处于疾病完全缓解期[8];一般情况良好,无严重感染,白细胞≥1.0×109/L,中性粒细胞≥0.5×109/L,血小板≥50×109/L,肝功能无异常。②维持期治疗方案:6-MP:75 mg/(m2·d),夜 间 睡 前 口 服,第1~21 天;MTX:20 mg/m2,口服,每周1 次,连用3 周;VDS:3.0 mg/(m2·次)(≤4 mg/次),静脉注射,第4 周,Dex 6 mg/(m2·d),分2~3 次,口服,第4 周开始连用1周。每4周1循环。③监测:每周进行1~2次血常规检查,调整6-MP、甲氨蝶呤剂量,控制白细胞在2~3×109/L。每4周复查1次肝、肾功能。32例患儿TPMT 基因[9-10]均为野生型,rs116855232 位点无突变。根据患儿NUDT15 基因rs116855232 位点有无突变分为野生组(24例)和突变组(8例)。野生组男18 例,女6 例;初诊年龄≤1 岁患儿0 例,1~3 岁患儿5 例,3~10 岁患儿14 例,≥10 岁患儿5 例;白血病细胞来源B 系患儿23 例,T 系1 例。骨髓原始幼稚细胞比例<80%患儿9 例,≥80%患儿15 例;初诊白细胞数<10×109/L 患儿17 例,≥10×109/L 患儿7 例;低危者10 例,中危者10 例,高危者4 例。突变组男6 例,女2 例;初诊年龄≤1 岁患儿1 例,1~3 岁患儿3例,3~10岁患儿3例,≥10岁患儿1例;白血病细胞来源B 系患儿6 例,T 系患儿2 例。骨髓原始幼稚细胞比例<80%的患儿6 例,≥80%占2 例;初诊白细胞数<10×109/L 患儿5 例,≥10×109/L 患儿3 例;低危者3 例,中危者2 例,高危者3 例。两组一般资料无统计学差异,具有可比性。
1.2 观察指标及观察方法 ①维持期6-MP用药剂量:以75 mg/(m2·d)为初始剂量,后以白细胞维持在2~3×109/L 为标准,动态调整患儿6-MP 剂量,记录患儿每日6-MP 剂量,取其用量平均值。②血常规:维持期患儿每周至医院门诊行1~2 次血常规检查,比较两组患儿中性粒细胞、血红蛋白、血小板数值。③肝功能水平:维持期患儿每周至医院门诊完善肝功能1 次,比较维持用药期间两组患儿谷丙转氨酶(ALT)、a-岩藻糖苷酶(AFU)、总蛋白(TP)、白蛋白(ALB)、谷氨酰转肽酶(GGT)、总胆汁酸(TBA)、总胆红素(TBIL)、直接胆红素(DBIL)的变化。④粒细胞缺乏频率:血常规提示中性粒细胞<0.5×109/L则定义为粒细胞缺乏,记录两组患儿维持期治疗中巯嘌呤用药期间粒细胞缺乏的次数,计算其平均数或中位数进行比较。⑤感染频率:比较两组患儿维持期治疗中感染的次数,感染须经医院诊治,符合各类感染(如上呼吸道感染、肺部感染、消化道感染、泌尿道感染等)诊断标准。⑥促粒频率:当患儿血象中性粒细胞低于0.5×109/L 时,患儿须接受短效重组人粒细胞集落刺激因子治疗,比较两组患儿维持期治疗中促粒的次数。⑦预后:患儿每两月行骨髓穿刺术完善骨髓细胞学及流式细胞术MRD 检查评估患儿疾病状态,比较两组患儿维持期治疗中疾病状态。
1.3 统计学方法 采用SPSS22.0 和Graph PadPrism 5统计软件。符合正态分布的计量资料以±s表示,组间比较采用独立样本T检验;不符合正态分布的计量资料以M(P25,P75)表示,组间比较采用非参数Mann-WhitneyU检 验。P<0.05 为 差 异 有 统 计 学意义。
2 结果
2.1 两组6-MP每日用量比较 野生组和突变组6-MP 每 日 用 量 分 别 为(36.70±0.40)、(27.160±4.066)mg/m2,两组比较,P<0.05。
2.2 两组血象比较 两组血象比较见表1。

表1 两组血象比较[M(P25,P75)]
2.3 两组使用粒细胞缺乏频率、短效重组人粒细胞集落刺激因子频率 野生组及突变组使用粒细胞缺乏频率分别为0.014(0.000,0.024)、0.043(0.010,0.057),使用短效重组人粒细胞集落刺激因子频率分别为0(0,0.0077)、0.0292(0,0.2054),两组比较,P均<0.05。
2.4 两组感染频率比较 野生组及突变组感染频率分别为0.00(0.00,0.00)、0.00(0.00,0.02),P均>0.05。
2.5 两组肝功能比较 两组肝功能比较见表2。
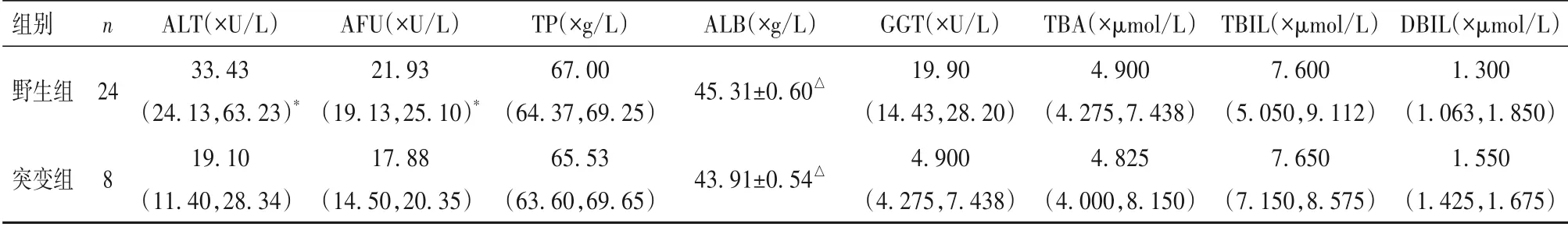
表2 两组肝功能比较[M(P25,P75)]
2.6 两组患儿预后比较 随访至2021 年10 月,两组患儿原发病均处于完全缓解状态。
3 讨论
ALL是儿童最常见的恶性肿瘤之一。在过去的几十年间,白血病的基础研究和临床疗效有了长足的进步和发展。通过化疗等主要治疗方法,儿童急性白血病尤其是ALL 已成为可以治愈的恶性肿瘤,总生存率为80%~90%[1]。ALL 患儿的总治疗疗程30~42 个月。完成巩固或者强化强化阶段化疗后,患者往往需要接受低强度的持续方案化疗,即维持期治疗。维持期治疗包括每日口服6-MP、每周给予甲氨喋呤,并定期使用长春新碱、地塞米松和鞘内注射等治疗。
6-MP 作为ALL 治疗的主要化疗药物之一,贯穿于整个治疗过程。特别在维持治疗中,6-MP 和甲氨蝶呤是主要成分,在长期缓解中起到重要的的作用[11-12]。已有研究[13]表明,6-MP 口服对于治疗ALL至关重要,用药依从性下降与复发风险升高相关。6-MP 通过竞争性抑制次黄嘌呤—鸟嘌呤磷酸核糖转移酶,使磷酸核糖焦磷酸(PRPP)分子中的磷酸核糖不能向鸟嘌呤及次黄嘌呤转移,阻断嘌呤核苷酸的补救合成途径。6-MP 可在体内经磷酸核糖化而生成6-MP核苷酸,并以这种形式抑制巯基次黄嘌呤单磷酸盐转变为巯基黄嘌呤单磷酸盐及巯基鸟嘌呤单磷酸盐的反应。由于6-MP 核苷酸结构与次黄嘌呤核苷酸相似,还可以反馈抑制PRPP 酰胺转移酶而干扰磷酸核糖胺的形成,从而阻断嘌呤核苷酸的从头合成达到细胞杀伤作用。
在临床治疗过程中,6-MP 治疗反应个体差异较大,其常见的不良反应包括骨髓抑制、肝毒性、胃肠道反应和脱发等。骨髓抑制并发严重感染易导致治疗中断,甚至治疗个体死亡[5]。文献[14-16]报道,TPMT、NUDT15、ITPA 基因多态性与巯嘌呤毒性相关。既往研究[17]表明,亚洲人TPMT 多态性发生率较低,但6-MP甲基转移酶毒性发生率相当,NUDT15多态性是6-MP 甲基转移酶毒性的重要决定因素。2014 年,YANG 等[18]首次发现了NUDT15 基因多态性与巯嘌呤药物引起的骨髓抑制之间的关系。NUDT15 可以降解氧化嘌呤核苷三磷酸的去磷酸化作用防止并入DNA,通过去除氧化损伤的鸟嘌呤核苷酸,NUDT15 可以保护细胞尽量减少DNA 损伤,避免后续修复和凋亡[19]。目前发现了4 种突变基因型:p.Arg139Cys、p.Arg139His、p.Val18Ile、p.Val18_Val19insGlyVal,其 中 以 p.Arg139Cys(rs116855232)最为常见[20]。本研究显示,本院2015年至2020 年32 例ALL 儿童患者TPMT 基因无突变,而NUDT15 rs116855232 基因突变率为14.06%,成为影响6-MP药物耐受性的主要因素,这与此前相关研究结论相符。本研究显示,野生型组6-MP每日用量高于突变组,结果与文献[17]报道相符,这种差别可能是由于化疗方案差别、药物基因组学的复杂性等因素相关。本研究还显示,与野生组比较,突变组白细胞、血小板、ALT、AFU 水平降低及使用粒细胞缺乏频率、短效重组人粒细胞集落刺激因子频率高;但两组两组感染频率比较无差异,两组患儿原发病均处于完全缓解状态。
总之,NUDT15 基因rs116855232 位点突变降低ALL 儿童患者巯嘌呤耐受性,6-MP 用量减少,白细胞及血小板下降,增加骨髓抑制风险,导致但感染风险并未升高,肝功能异常风险下降,原发病控制未受影响。随着新一代测序技术的发展,基因组学已经纳入ALL 风险评级、治疗和预后评估系统。6-MP 药物耐受性相关基因的检测,调整6-MP 用药计划,可以帮助临床医生减少骨髓移植,合并感染等不良事件,并提高总体生存率。
