替罗非班联合强化降血压在急性缺血性脑卒中机械取栓术后应用的临床分析
2022-08-26何勇夏明万刘芳石功亮
何勇夏明万刘芳石功亮
急性缺血性卒中(acute ischemic stroke,AIS)发病率高,危害重;机械取栓是AIS的一种重要的治疗手段[1]。AIS发生后4.5 h内进行静脉溶栓[2],但是静脉溶栓后脑血管再通率低(13%~18%)[3],尤其是大动脉闭塞疗效更低。机械取栓能明显提高再通率(70%~90%)[4],然而,机械取栓后患者易发生脑血管再闭塞及缺血再灌注损伤并发症[5]。
《急性缺血性卒中血管内治疗中国指南2018》[3]及《替罗非班在动脉粥样硬化性脑血管疾病中的临床应用专家共识》[6]推荐,机械取栓术后静脉泵入替罗非班抗血小板,并严格控制血压(目标收缩压100~140 mmHg)[3]。有研究发现随着收缩压水平升高,症状性颅内出血风险增高,收缩压每升高10 mmHg,出血风险均相应增加[7];荟萃分析也得到了相同的结论,血管再通后更高收缩压与更高的症状性颅内出血相关[8]。而血压过低,血流速度减慢,则脑灌注降低,增加再闭塞风险。目标收缩压为100~140 mmHg,血压范围较宽,在该范围内较高的血压与较低的血压对机械取栓术后继发缺血再灌注损伤及再闭塞存在一定差异。本课题进一步将该范围血压分层为100~120 mmHg及120~140 mmHg,探讨替罗非班联合强化降血压治疗(目标收缩压100~120 mmHg)与较高血压(目标收缩压120~140 mmHg)患者,在AIS机械取栓术后应用的有效性及安全性情况。
1 对象和方法
1.1 研究对象本研究使用前瞻性随机对照方法,收集2020年1月至2022年1月湖南省郴州市第一人民医院神经内科收治的接受直接脑动脉机械取栓术治疗的AIS患者共120例,按照随机数字法分为强化降压组及对照组。
纳入标准:(1)临床确诊为急性脑梗死,符合我国 2018 年版《中国急性缺血性脑卒中诊治指南》[2]中急性缺血性脑血管病诊断标准;(2)TOAST(Trial of Org in 10172 in Acute Stroke Treatment)病因分型为大动脉粥样硬化型,并进行脑动脉介入机械取栓术;(3)入院时美国国立卫生研究院卒中量表(National Institute of Health stroke scale,NIHSS)评分≥6 分;(4)发病时间为6 h内,如果发病时间>6 h者需符合DAWN研究[9]或DEFUSE3研究[10]条件。符合DAWM研究条件为:①患者从最后看起来正常至随机化时间为6~24 h;②筛选方案为临床神经功能缺损症状严重程度与梗死面积不匹配——“临床-影像不匹配”〔NIHSS评分和磁共振弥散加权像/局部脑血流CT灌注成像(MRI-DWI/CTP-rCBF)的梗死体积不匹配〕,NIHSS≥10分,梗死体积<31 mL;NIHSS≥20分,梗死体积<51 mL。符合DEFUSE3研究条件为:发病到开始血管内治疗时间为6~16 h,要求缺血区/梗死区体积比≥1.8,缺血区与梗死区体积错配面积>15 mL;(5)发病前改良Rankin评分量表(modified Rankin scale,mRS)<2分;(6)Alberta卒中操作早期急性卒中分级 CT评分(Albert Stroke Program Early CT Score,ASPECTS)≥6分;(7)年龄18~80岁。
排除标准:(1)发病4.5 h内已接受静脉溶栓的患者及接受桥接治疗的患者;(2)>80岁或预计生命存活<2年;(3)合并严重全身系统性疾病或不适合/不耐受双联抗血小板药物治疗;(4)本次脑卒中或短暂性脑缺血发作(transient ischemia attack,TIA)之前存在严重神经功能障碍(mRS评分≥3分);(5)2周内曾发生严重心肌梗死;(6)患有烟雾病、活动期动脉炎、不明原因的非动脉粥样硬化性狭窄;(7)凝血功能异常,国际标准化比值(international normalized ratio,INR)>1.5;(8)妊娠期女性;(9)神经内外科医师、神经介入科医师判定不适合行血管内治疗的患者;(10)患方拒绝参加本研究。
本研究通过我院医学伦理委员会批准,所有患者签署知情同意书。
1.2 方法所有纳入患者登记一般资料,包括年龄、性别、吸烟史、高血压病史、糖尿病病史、使用抗栓药物史[11](规律服用抗血小板药物或者抗凝药物,且取栓术前1周内未停药)及NIHSS评分基线值。
药物及仪器:替罗非班注射液(鲁南贝特制药有限公司生产,国药准字H20090328,规格为每支12.5 mg/50 mL)以12.5mg替罗非班溶于0.9%生理盐水200 mL,静脉泵入进行抗血小板治疗;阿司匹林肠溶片(100 mg/片,德国拜耳公司);氯吡格雷片(商品名波立维,75 mg/片,法国赛诺菲公司)。机械取栓采用SolitaireTMFR血流重建装置(美国美敦力公司);64排螺旋CT(德国西门子公司);CT血管成像(CT angiography,CTA)所用增强对比剂为碘克沙醇(扬子江药业公司)。
1.2.1机械取栓方法[12]:进行全脑血管数字减影血管造影术(digital subtraction angiography,DSA),如果DSA发现缺血性卒中责任动脉闭塞,将微导丝、微导管通过指引导管,达到血栓远端,反复输送SolitaireTMFR血流重建装置至血栓远端打开,网住血栓,并取出。取出后需要再次DSA检查确认闭塞动脉已开通,如未开通则需要再次取栓,但由于取栓对血管壁有损伤,一般不超过3次。治疗过程中需要注意谨慎操作,避免穿透血管。术中注意观察患者生命体征,注意保护气道通畅。术后收治神经内科ICU,加强监护及治疗,及时发现脑出血及脑血管再闭塞等并发症。所有患者尽早进行康复治疗。脑动脉机械取栓术后,采用改良脑梗死溶栓分级(modified thrombolysis in cerebral infarction,mTICI)[13]评价脑血管再通情况:0级:脑血管闭塞远端无前向血流;1级:造影剂能够部分通过狭窄部位,但无法使远端脑血管充盈;2级:造影剂能全部充盈脑血管远端,但是充盈速度及消散速度比正常血管延迟,其中2a级指狭窄部位远端血流仅部分充盈(小于2/3),而2b级指狭窄部位远端能完全充盈,但是速度低于正常血管;3级:造影剂能如同在正常血管中,完全快速充盈及消散。TICI 2b/3级作为评估有效再灌注的标准[14]。
1.2.2机械取栓术后处理:两组患者接受相同的抗血小板治疗方案:按照《急性缺血性卒中血管内治疗中国指南2018》及《替罗非班在动脉粥样硬化性脑血管疾病中的临床应用专家共识》静脉泵入替罗非班〔泵入速度[3,6,15]:负荷剂量0.4 μg/(kg·min)输注30 min,随后0.1 μg/(kg·min)连续静脉泵入〕,术后24 h口服阿司匹林肠溶片(100 mg,1次/d)联合氯吡格雷(75 mg,1次/d),重叠4 h后即术后28 h停用替罗非班。强化降压组术后静脉泵入降压药物将收缩压控制在100~120 mmHg,降压药物尽量选择静脉泵入尼卡地平、乌拉地尔等,因其对脑水肿影响小,且易于滴定剂量达到目标血压。对照组术后将收缩压控制在120~140 mmHg。比较两组患者机械取栓术后24 h脑水肿加重程度、住院期间症状性脑出血发生率、住院期间脑血管再闭塞发生率、机械取栓后90 d患者mRS评分0~2分者比例。
所有纳入患者术后均收治神经内科ICU,需要严密观察患者神经功能改变,一旦有恶化,随时复查CT及CTA,及时发现脑出血、恶性脑水肿及脑血管再闭塞并及时处理。两组患者术后24 h常规复查头颅CT,计算脑水肿加重程度,如果无脑出血及严重脑水肿,则予口服阿司匹林肠溶片(100 mg,1次/d)联合氯吡格雷(75 mg,1次/d),术后28 h停用替罗非班(口服双联抗血小板药物需要数小时起效,与替罗非班重叠使用4 h)。如有脑出血,则停用抗血小板药物,并按照脑出血治疗;如出现恶性脑水肿,需要进行开颅去骨瓣减压术,则联系神经外科会诊及手术;如果CTA提示大血管再闭塞且在时间窗内可以再次机械取栓。
脑水肿加重的评价:水肿体积按Pullicino公式计算:体积(cm3)=π/6×长×宽×层厚×层数[16-17]。脑血管机械取栓术前行头颅CT检查,计算脑梗死体积为V0;脑血管机械取栓术后24 h复查头颅CT,计算脑梗死体积为V24 h。取栓术后24 h脑水肿加重程度=(V24h-V0)/ V0×100%。
脑梗死出血转化评价:机械取栓术后24 h复查CT,参照欧洲协作性急性卒中研究(European Cooperative Acute Stroke Study,ECASS)[18]脑梗死出血转化分为4类:(1)HI-1型:沿着梗死灶边缘的出血,呈点状分布;(2)HI-2型:脑梗死病灶内呈片状出血,但无占位效应;(3)PH-1型:脑梗死病灶内有血肿形成,小于梗死面积的30%,占位效应轻;(4)PH-2型:脑梗死病灶内有血肿形成,大于梗死面积的30%,有明显的占位效应,或者为远离梗死灶的出血,蛛网膜下腔出血,硬膜下出血,脑室内出血。其中症状性脑出血(symptomatic intracerebral hemorrhage,sICH)定义为24 h内存在神经系统功能恶化(NIHSS评分增加≥4分)的颅内出血,且症状恶化与脑出血相关。
1.2.3预后评价:机械取栓后90 d,进行mRS评分,0~2分为预后良好,超过2分为预后不良。统计机械取栓后90 d mRS评分0~2分患者所占比例,以评估远期预后。
1.3 统计学处理采用SPSS 19.0软件进行分析。计量资料如符合正态分布,以均数±标准差表示,两组间比较采用t检验,计量资料如不符合正态分布,以中位数(四分位数间距)表示,两组间比较使用Mann Whitney U检验;计数资料以例(%)表示,两组间比较采用χ2检验。以P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组患者一般及临床资料比较强化降压组(60例)患者男33例、女27例,平均年龄(68.12±5.36)岁。对照组(60例)患者男35例、女25例,平均年龄(68.20±5.46)岁。两组患者各项基线资料比较,差异无统计学意义(均P> 0.05)。具体见表1。

表1 两组AIS机械取栓后不同降压方案患者一般及临床基线资料比较(n=60)
2.2 两组患者病情转归比较强化降压组脑水肿加重程度、症状性脑出血发生率均低于对照组(P<0.05),脑血管再闭塞的发生率两组间差异无统计学意义(P>0.05),提示替罗非班联合强化降血压不增加脑血管再闭塞的风险,安全性较好。强化降压组机械取栓术后90 d mRS评分0~2分者比例高于对照组(P<0.05),提示替罗非班抗血小板联合强化降血压远期预后更优。具体见表2。
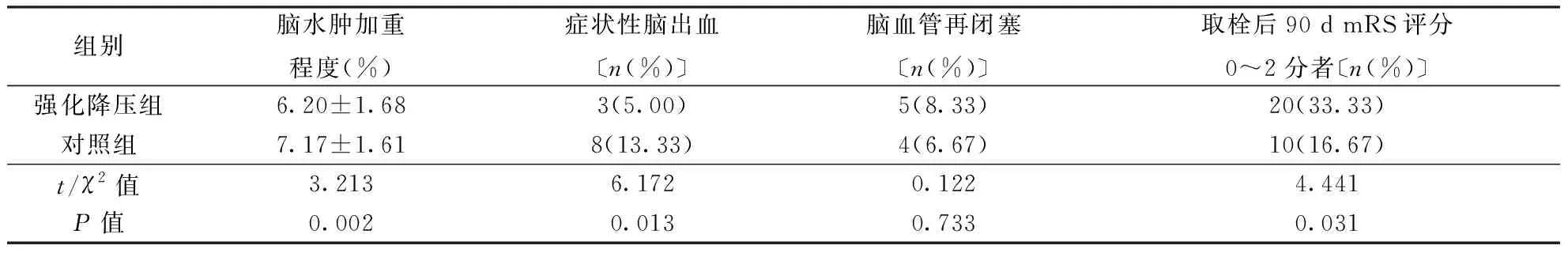
表2 两组AIS机械取检后不同降压方案患者病情转归比较〔n=60〕
3 讨论
抗血小板治疗是AIS的基本治疗策略。常用的抗血小板药物阿司匹林肠溶片通过抑制环氧合酶和血栓素A2的合成发挥抗血小板聚集的作用,氯吡格雷是血小板ADP受体抑制剂,可减少ADP介导的血小板激活和聚集,但这两种药物并未完全覆盖所有导致血小板聚集的通路。替罗非班是血小板糖蛋白(glycoprotein,GP)Ⅱb/Ⅲa受体抑制剂,能抑制血小板聚集的最终共同通路,使血小板不能与黏附蛋白相结合,从而高效抑制血小板聚集[19],且由于替罗非班半衰期短(1.4~1.8 h),作用可逆,使其成为疗效及安全性俱佳的抗血小板药物。替罗非班现已成熟应用于冠心病治疗[20],近年来,随着替罗非班在AIS中应用越来越多,积累了丰富的经验,使其在AIS抗血小板药物中的地位越来越高,并得到脑卒中相关指南[3,6]推荐应用。
本研究仅针对病因分型为大动脉粥样硬化所致大血管闭塞性脑梗死患者。机械取栓,因其再通率显著优于溶栓治疗,已成为急性大血管闭塞性缺血性卒中的一线治疗手段。大血管闭塞的两个最主要的病因分型为大动脉粥样硬化性和心源性栓塞,两种病因分型所致AIS的治疗存在较大差异[2]。心源性栓塞,栓子与血管壁结合不紧密,机械取栓对血管壁损伤小,术后需要使用抗凝药物避免再发血栓。而大动脉粥样硬化导致的急性大血管闭塞中,闭塞血管常合并原位狭窄,增加了机械取栓术中及术后的治疗难度,取栓装置在血管内展开、拖拉等操作可造成血管壁脂质核心的暴露、血管内膜的损伤,再加上狭窄部位的血流缓慢,血小板易于在病变部位激活、聚集,导致血管开通后的再次闭塞,常需要替罗非班强效抗血小板进行补救治疗。使用替罗非班时,患者较高的血压易于引发梗死后出血,而较低的血压可能导致血管再闭塞。基于上述原因,本研究针对大动脉粥样硬化性所致大血管闭塞脑梗死患者,探讨机械取栓术后,如何使用替罗非班调节目标血压值。
本研究应用CT影像评估脑水肿加重程度。既往有较少研究使用脑室内颅内压(ICP)监测来指导脑梗死治疗[21],然而,有研究发现,患者出现瞳孔散大、脑干受压表现,而ICP监测正常[22];之后随机对照研究发现,ICP监测并不优于影像学(CT、MRI)评估[23]。推测原因是:颅腔内的大脑镰、小脑幕等结构使脑组织分布在不同的腔室,脑室内ICP监测不能反映脑梗死水肿情况。脑梗死后神经元细胞膜离子泵功能丧失,钠离子大量进入神经元,导致细胞肿胀,即离子性水肿,进展至神经元坏死。文献提示,因X线衰减与细胞水肿呈线性相关,CT检查能监测及评估离子性水肿程度[24]。CT检查耗时短,相对安全、易行,而MRI检查耗时长,很多AIS可能因球麻痹、肺部感染导致缺氧等情况不适宜行长时间的MRI检查。目前已有较多的文献报道使用CT监测脑水肿情况[25-26]。故而本研究应用CT影像评估脑水肿加重程度。
血管内治疗,包括机械取栓及动脉内溶栓,临床以机械取栓为主要治疗方式,而动脉内溶栓作用有限,仅为挽救性治疗[3]及补充性治疗[27]。大动脉闭塞所致缺血性卒中,静脉溶栓的血管再通率较低(13%~18%),而机械取栓能大大提高血管再通率(70%~90%)。然而,由于血管壁的损伤,血管再闭塞很常见,有14%~34%可短时间出现血管再闭塞,并导致远期预后差[28-29]。《急性缺血性卒中血管内治疗中国指南2018》[3]推荐,对于存在血管狭窄的大动脉闭塞AIS,机械取栓术后使用替罗非班,以避免发生脑血管再闭塞。血管开通后,由于血脑屏障损伤[21,30],导致缺血再灌注损伤常表现为脑水肿及出血转化[5]。这些并发症导致机械取栓效果大打折扣,如何减轻机械取栓术后的并发症损伤是临床工作的重要任务。
本研究针对病因分型为大动脉粥样硬化性急性脑梗死,该分型患者存在脑动脉原位狭窄,《急性缺血性卒中血管内治疗中国指南2018》[3]推荐在机械取栓术后静脉泵入替罗非班24 h抗血小板治疗,之后,改为口服阿司匹林肠溶片联合氯吡格雷。《中国急性缺血性脑卒中诊治指南2018》[2]推荐,机械取栓术后收缩压控制在100~140 mmHg,因术后脑动脉收缩舒张功能失调,过高的血压将导致加重缺血再灌注损伤(脑水肿加重,症状性脑出血发生率增加),过低的血压则可能出现血管塌陷、血流瘀滞导致脑血管再闭塞。
本研究发现,替罗非班联合强化降血压(目标收缩压100~120 mmHg),相较于替罗非班联合维持较高血压(目标收缩压120~140 mmHg),能显著减轻脑水肿加重程度,显著减少症状性脑出血发生率,提示能减轻缺血再灌注损伤;脑血管再闭塞发生率不增加,安全性好;机械取栓后90 d mRS评分0~2分比例更高,提示远期预后更好。
该方案能得到更好的临床效果,估计与以下因素相关:AIS机械取栓术后,脑血管收缩舒张功能失调,替罗非班能强效抗血小板,强化降血压后,即使脑血管稍塌陷,血流减慢并不导致继发脑血栓形成;而同时,因血脑屏障受损,降至相对较低的血压能减轻缺血再灌注损伤。
本研究未纳入病因分型为心源性脑梗死患者,因为后者机械取栓后,并不存在脑动脉原位狭窄,不需要使用替罗非班等抗血小板治疗,而是使用低分子肝素等抗凝药物。本研究未纳入静脉溶栓后再机械取栓的桥接治疗病例,仅纳入直接取栓病例,主要考虑静脉溶栓药物后患者凝血功能异常,与直接取栓病例有较大差异,不具备可比性。桥接治疗患者术后使用替罗非班剂量及血压控制目标,将在以后的工作中继续探索。因病例数所限,本研究设计并未区分前后循环脑梗死,但两者确实存在差异,在以后的工作中将进一步探索。
综上,AIS机械取栓术后,替罗非班联合强化降血压能减轻缺血再灌注损伤,不增加脑血管再闭塞风险,改善远期预后,有效性及安全性较好,是可行的治疗方案。
