显微手术对脑胶质瘤患者血清因子、认知功能及日常生活能力的影响
2022-08-24李万军李智鹏王万卿任增玺
李万军,李智鹏,王万卿,任增玺
1平顶山市第二人民医院神经外科,河南 平顶山 467000
2南昌大学玛丽女王学院,江西 南昌 330000
脑胶质瘤是一种较为常见的颅内肿瘤,占全部颅内肿瘤的40%以上,具有发病率高、复发率高、病死率高等特点[1-2]。脑胶质瘤患者的临床表现为颅内压增高、头痛、神经功能和认知功能障碍等,随着病情进展会引起多种神经系统症状,严重影响患者的正常生活。目前临床中脑胶质瘤多以手术治疗为主,且多采用传统大骨瓣开颅术切除病灶组织,由于此手术切口较大,术中易损伤患者的正常组织,导致患者预后较差,术后恢复时间较长,影响手术效果[3]。随着显微外科的不断发展,显微手术逐渐应用于脑胶质瘤的治疗中且取得了一定的效果,显微手术可利用显微镜对瘤体进行准确定位并清晰显示瘤体和脑组织的界限,使瘤体切除更完全,有效改善临床治疗效果[4]。但目前有关显微手术在脑胶质瘤中应用效果的研究较少,基于此,本研究探讨传统开颅肿瘤切除术和显微镜下肿瘤切除术在脑胶质瘤患者中的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
收集2018 年10 月至2020 年10 月平顶山市第二人民医院收治的脑胶质瘤患者的病历资料。纳入标准:①经CT、MRI 和病理检查确诊为原发性脑胶质瘤;②首次进行手术治疗;③临床资料完整,具备良好的沟通能力;④按照世界卫生组织(WHO)制定的脑胶质瘤分级标准进行分类[5],肿瘤分级为Ⅰ~Ⅳ级;⑤年龄为24~68 岁。排除标准:①合并严重的肝肾损伤或其他器质性病变;②具有糖尿病、高血压或冠心病史;③合并其他恶性肿瘤;④具有颅脑手术史;⑤合并精神疾病或认知障碍。依据纳入和排除标准,本研究共纳入118 例患者。根据手术方式的不同将患者分为观察组和对照组,每组59 例,对照组患者进行传统开颅肿瘤切除术,观察组患者进行显微镜下肿瘤切除术。两组患者的年龄、病程、体重指数、文化程度、性别、家庭月收入、肿瘤分级比较,差异均无统计学意义(P﹥0.05)(表1),具有可比性。本研究经医院伦理委员会审批通过,所有患者均知情同意并签署知情同意书。
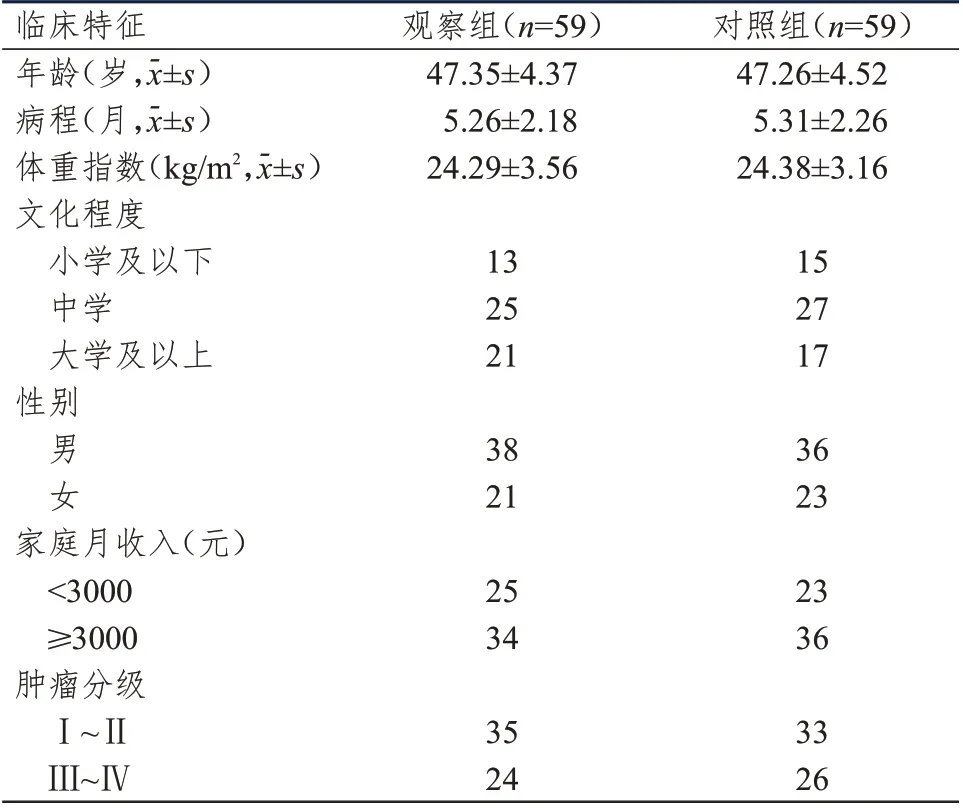
表1 两组患者的临床特征
1.2 治疗方法
术前两组患者均进行CT 和MRI 检查以确定肿瘤位置,根据CT 和MRI 检查结果设计脑肿瘤手术原则和入路。
对照组患者进行传统开颅肿瘤切除术,患者取仰卧位,全身麻醉。去骨瓣后打开脑膜,切除肿瘤。若肿瘤病灶周围有出血坏死或变性,可先抽出囊液并将坏死组织部分切除,再沿肿瘤边缘分块剪切出肿瘤,术后可根据脑组织膨出情况考虑是否保留骨瓣。
观察组患者进行显微镜下肿瘤切除术,患者取仰卧位,全身麻醉。若患者术前有水肿表现,可在术前30 min 静脉滴注甘露醇或地塞米松,减轻肿瘤周围水肿,选择距离肿瘤较近的位置进行常规开颅,打开脑膜并选择冠状、翼点等部位入路,注意尽量避开大血管等重要功能区,应仔细、轻柔地松解表面蛛网膜并引流脑脊液,在显微镜直视下探查肿瘤的位置、大小、类型、性质等,探查结束后选择从肿瘤外围胶质增生带或水肿带进入,再由中心向外围切除肿瘤,在操作过程中应尽可能避开颅内功能区。止血并检查无异常后,缝合切口,完成手术。
1.3 观察指标及评价标准
①比较两组患者的围手术期相关指标,包括手术时间、术中出血量、住院时间、切口长度、术后首次下床活动时间。②分别于术前、术后3 个月抽取两组患者的外周静脉血,检测血清因子水平,包括催产素(oxytocin,OT)、β-内啡肽(β-endorphin,β-EP)、精氨酸加压素(arginine vasopressin,AVP)和肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)。③采用简易精神状态检查表(mini-mental state examination,MMSE)[6]评价术前、术后3 个月、术后6个月两组患者的认知功能,该量表包括语言能力、记忆能力和定向力3 个维度,每个维度评分为0~5分,评分越高表明认知功能越好。④采用日常生活活动能力量表(activity of daily living scale,ADL)[7]评价术前、术后3 个月、术后6 个月两组患者的日常生活能力,该量表包括10 个条目,总分为100 分,评分越高表明日常生活能力越好。
1.4 统计学方法
采用SPSS 22.0 软件对数据进行统计分析。计数资料以例数和率(%)表示,组间比较采用χ2检验;计量资料以均数±标准差(±s)表示,组间比较采用t 检验。以P﹤0.05 为差异有统计学意义。
2 结果
2.1 围手术期相关指标的比较
观察组患者的手术时间、住院时间、术后首次下床活动时间、切口长度均明显短于对照组,术中出血量明显少于对照组,差异均有统计学意义(P﹤0.01)。(表2)

表2 两组患者围手术期相关指标的比较
2.2 血清因子水平的比较
术前,两组患者的OT、β-EP、AVP、TNF-α水平比较,差异均无统计学意义(P﹥0.05);术后3 个月,两组患者的OT、β-EP、AVP、TNF-α水平均低于本组术前,观察组患者的OT、β-EP、AVP 水平均高于对照组,差异均有统计学意义(P﹤0.05)。术后3 个月,两组患者的TNF-α水平比较,差异无统计学意义(P﹥0.05)。(表3)

表3 手术前后两组患者血清因子水平的比较
2.3 认知功能的比较
术前,两组患者的语言能力、记忆能力、定向力评分比较,差异均无统计学意义(P﹥0.05);术后3、6 个月,两组患者的语言能力、记忆能力、定向力评分均高于本组术前,且观察组患者的语言能力、记忆能力、定向力评分均高于对照组,差异均有统计学意义(P﹤0.05)。(表4)

表4 手术前后两组患者MMSE 评分的比较
2.4 日常生活能力的比较
术前,两组患者的ADL 评分比较,差异无统计学意义(P﹥0.05);术后3、6 个月,两组患者的ADL评分均高于本组术前,且观察组患者的ADL评分高于对照组,差异均有统计学意义(P﹤0.05)。(表5)
表5 手术前后两组患者ADL评分的比较(±s)
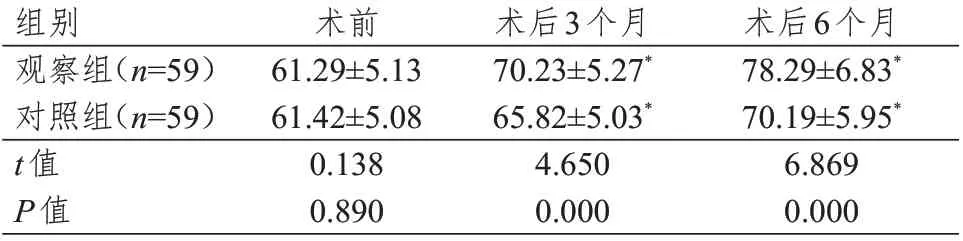
表5 手术前后两组患者ADL评分的比较(±s)
注:*与本组术前比较,P<0.05
组别观察组(n=59)对照组(n=59)t值P值术前61.29±5.13 61.42±5.08 0.138 0.890术后3个月70.23±5.27*65.82±5.03*4.650 0.000术后6个月78.29±6.83*70.19±5.95*6.869 0.000
3 讨论
脑胶质瘤作为一种常见的颅内恶性肿瘤,多发于20~50 岁群体,且男性患者多于女性。脑胶质瘤呈侵袭性生长,患者病情进展迅速,颅内压快速升高,脑组织受到压迫导致中枢神经受损,易引起多种神经系统症状,严重威胁患者的生命安全[8-9]。目前,临床中脑胶质瘤多以手术治疗为主,通过开颅手术切除肿瘤以延长患者生存时间。但临床实践表明,传统开颅手术依赖于医师的视觉定位,难以辨认脑组织和肿瘤组织的界限,在进行开颅手术时难以完全切除肿瘤,导致术后复发率较高,患者生存率降低[10-12]。此外,开颅手术创口较大,患者术后疼痛程度较高,恢复时间较长,预后不佳,影响术后生活质量[13-14]。随着显微外科技术的不断发展,显微手术治疗逐渐应用于脑胶质瘤患者,理论上,在显微镜下可获得清晰视野并使脑肿瘤定位更准确、切除更完全,临床应用效果更佳[15-16]。
本研究结果显示,观察组患者的手术时间、住院时间、术后首次下床活动时间、切口长度均明显短于对照组,术中出血量明显少于对照组,差异均有统计学意义(P﹤0.01)。表明显微手术可有效缩短手术时间、住院时间、术后首次下床活动时间,减少术中出血量且患者创口较小,与既往研究结果基本一致[17]。这可能是因为通过显微镜可充分观察肿瘤性质、大小、类型等,肿瘤定位更加准确,在显微镜下可利用有限骨窗充分暴露肿瘤组织并进行精准切除,由于切口较小,患者术后恢复也较快[18]。OT、β-EP、AVP 是存在于神经组织并参与神经系统功能作用的内源性活性物质,可有效促进脑神经细胞的功能恢复[19]。TNF-α来源于巨噬细胞和肿瘤细胞等,可能与荷瘤状态有关[20]。本研究结果显示,术后3个月,两组患者的OT、β-EP、AVP、TNF-α水平均低于本组术前,观察组患者的OT、β-EP、AVP 水平均高于对照组,差异均有统计学意义(P﹤0.05);术后3个月,两组患者的TNF-α水平比较,差异无统计学意义(P﹥0.05)。表明显微手术对脑胶质瘤患者血清因子的影响较小,手术对患者神经功能的损伤较小。进一步的研究结果显示,术后3、6个月,两组患者语言能力、记忆能力、定向力评分和ADL 评分均高于本组术前,且观察组患者的上述评分均高于对照组,差异均有统计学意义(P﹤0.05)。表明显微手术治疗脑胶质瘤可提高患者的认知功能和日常生活能力。这可能是因为显微手术对患者正常脑组织的损伤较小,且能够完全切除肿瘤,对患者神经功能的影响较小,术后患者恢复较快。
综上所述,显微手术对脑胶质瘤患者神经肽的影响较小,且可有效提高患者的认知功能和日常生活能力。
