基于SEER 数据库分析30 岁以下乳腺癌患者的临床特征、生存情况及预后因素△
2022-08-24王文彦刘佳祥朱强商庆尧杨琛轩王丕琳王昕王翔
王文彦,刘佳祥,朱强,商庆尧,杨琛轩,王丕琳#,王昕#,王翔
1首都医科大学附属北京天坛医院乳腺科,北京 100070
2国家癌症中心/国家肿瘤临床医学研究中心/中国医学科学院北京协和医学院肿瘤医院乳腺外科,北京 100021
乳腺癌是中国女性最常见的恶性肿瘤,发病率逐年上升,目前已成为世界范围内发病率最高的恶性肿瘤,并且呈年轻化趋势[1-3]。既往研究认为,年轻患者的乳腺癌具有更强的侵袭性和更差的生物学行为[4]。年轻乳腺癌患者对于保留乳房、生育功能和生活质量的需求更为强烈,需要制订更加精准的综合治疗方案[5-6]。本研究基于美国国立癌症研究所监测、流行病学和最终结果(Surveillance,Epidemiology, and End Results,SEER)数据库研究30 岁以下乳腺癌患者的临床特征及预后,旨在为年轻乳腺癌患者的临床诊治以及个体化治疗提供帮助,现报道如下。
1 资料与方法
1.1 一般资料
应用SEER Stat 软件(8.3.7 版)检索SEER Research Data 21 registries(2000—2020)数据库(http://www.seer.cancer.gov)中2010 年1 月1 日至2015 年12 月31 日确诊的乳腺癌患者。纳入标准:①年龄13~29 岁;②女性;③病理诊断为原发性乳腺癌;④具有明确的随访数据。排除标准:①双侧乳腺癌;②具有其他恶性肿瘤病史;③病历资料不详。根据常规收集卫生数据开展观察性研究的报告规范(the report of studies conducted using observational routinely collected data,RECORD),本研究共纳入1903 例女性乳腺癌患者。
1.2 观察指标
记录患者的临床特征,包括患者诊断时的年龄、种族、原发肿瘤位置、组织学类型、组织学分级、肿瘤分期、手术方式、是否接受乳房重建、是否接受放疗、是否接受化疗、有无肝转移、有无脑转移、有无肺转移、有无骨转移、雌激素受体(estrogen receptor,ER)状态、孕激素受体(progesterone receptor,PR)状态、人类表皮生长因子受体2(human epidermal growth factor receptor 2,HER2)状态、生存情况、死亡原因以及生存时间。其中,肿瘤分期采用第7 版美国癌症联合委员会(American Joint Committee on Cancer,AJCC)乳腺癌TNM 分期进行划分。组织学类型依据世界卫生组织(World Health Organization,WHO)乳腺癌组织学分级标准进行划分,组织学分级包括高分化(Ⅰ级)、中分化(Ⅱ级)、低分化(Ⅲ级)以及其他。分子分型根据ER、PR、HER2 状态分为Luminal A 型(ER 或PR 阳性,HER2 阴性)、Luminal B 型(ER 或PR 阳性,HER2 阳性)、HER2 阳性型(ER 及PR 阴性,HER2 阳性)以及三阴性乳腺癌(triple negative breast cancer,TNBC)(ER、PR 及HER2 阴性)4 种类型。比较13~25 岁和26~29 岁乳腺癌患者的临床特征。随访截止时间为2019 年12 月31 日,主要观察指标包括总生存(overall survival,OS)和乳腺癌特 异 性 生 存(breast cancer-specific survival,BCSS)。总生存期定义为从病理确诊开始至患者死亡的时间间隔。乳腺癌特异性生存期定义为从病理确诊开始至患者因乳腺癌死亡的时间间隔。
1.3 统计学方法
采用R 语言(4.1.0 版)进行统计学分析,所使用的程序包包括multcomp、car、survival、survminer、ggplot2、ggpubr。计数资料以例数和率(%)表示,组间比较采用χ²检验;采用Kaplan-Meier 法绘制生存曲线,组间比较采用Log-rank 检验;应用Cox 比例风险模型分析乳腺癌患者OS 及BCSS 的影响因素。以P﹤0.05 为差异有统计学意义。
2 结果
2.1 不同年龄乳腺癌患者临床特征的比较
26~29 岁和13~25 岁乳腺癌患者的组织学分级、化疗情况比较,差异均有统计学意义(P﹤0.05)。26~29 岁和13~25 岁乳腺癌患者的种族、组织学类型、T 分期、N 分期、M 分期、手术方式、重建手术情况、放疗情况、远处转移部位、ER 表达情况、PR 表达情况、HER2 表达情况、分子分型比较,差异均无统计学意义(P﹥0.05)。(表1)

表1 不同年龄乳腺癌患者临床特征的比较
2.2 生存情况
所有患者随访3~103 个月,中位随访时间为54个月。随访期间,328例患者死亡,其中乳腺癌特异性死亡300 例。30 岁以下乳腺癌患者的5 年OS 率和5 年BCSS 率分别为82.5%和83.9%,总OS 率为72.9%,总BCSS 率为74.8%(图1、图2)。Luminal A型、Luminal B 型、HER2 阳性型乳腺癌以及TNBC患者的5 年OS 率分别为82.1%、88.8%、83.2%和73.8%,5 年BCSS 率分别为83.5%、90.0%、84.0%、76.9%,差异均有统计学意义(P﹤0.01)(图3、图4)。

图1 30岁以下乳腺癌患者的OS曲线

图2 30岁以下乳腺癌患者的BCSS曲线
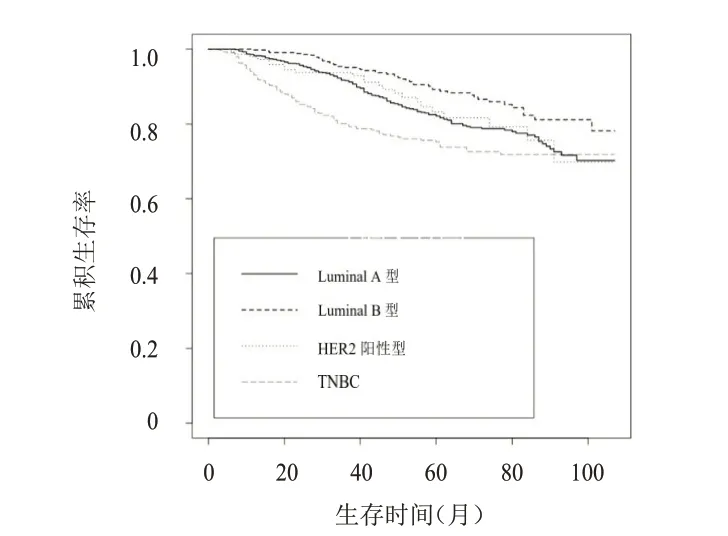
图3 30岁以下不同分子分型乳腺癌患者的OS曲线
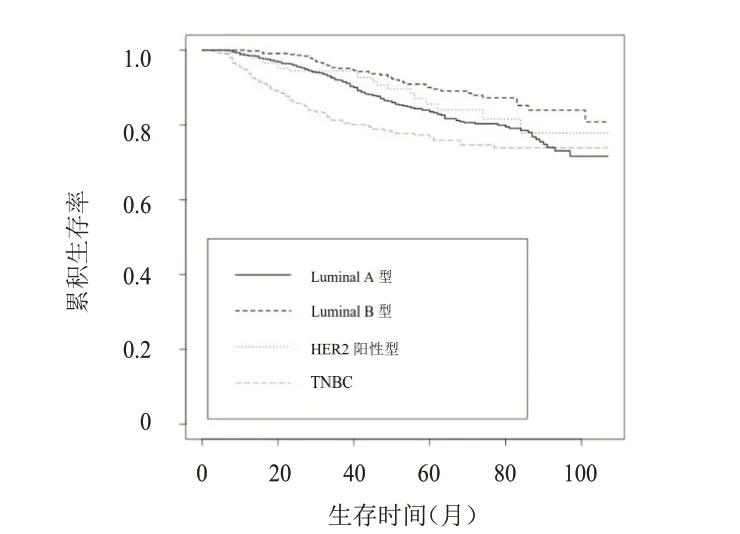
图4 30岁以下不同分子分型乳腺癌患者的BCSS曲线
2.3 30岁以下乳腺癌患者OS和BCSS影响因素的单因素分析
单因素分析结果显示,种族、T 分期、N 分期、M 分期、手术方式、重建手术、化疗、放疗、ER、HER2 表达情况以及分子分型均可能是30 岁以下乳腺癌患者OS 的影响因素(P﹤0.05),种族、组织学分级、T 分期、N 分期、M 分期、手术方式、重建手术、化疗、放疗、ER、PR、HER2 表达情况以及分子分型均可能是30 岁以下乳腺癌患者BCSS 的影响因素(P﹤0.05)。(表2)
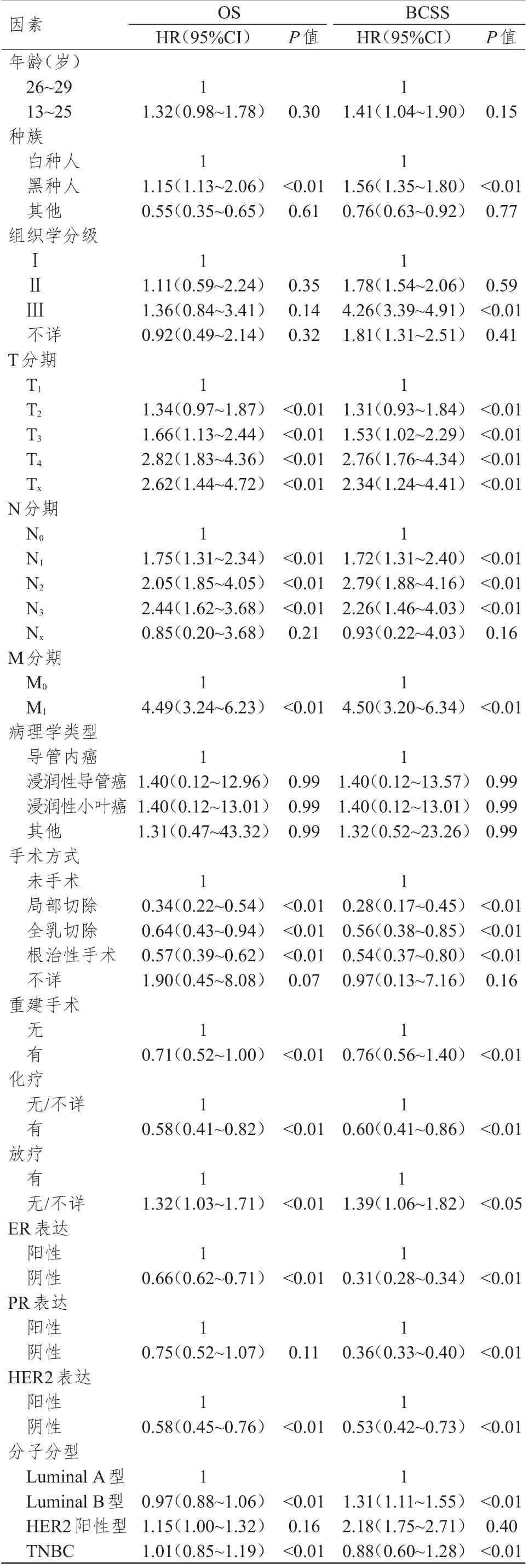
表2 30 岁以下乳腺癌患者OS 和BCSS 影响因素的单因素分析
2.4 30岁以下乳腺癌患者OS和BCSS影响因素的多因素分析
多因素分析结果显示,年龄、T 分期、N 分期、M 分期、手术方式、重建手术、化疗、放疗、ER、HER2 表达情况以及分子分型均是30 岁以下乳腺癌患者OS 的独立影响因素(P﹤0.05),年龄、T 分期、N 分期、M 分期、手术方式、化疗、放疗、HER2表达情况均是30 岁以下乳腺癌患者BCSS 的独立影响因素(P﹤0.05)。(表3)
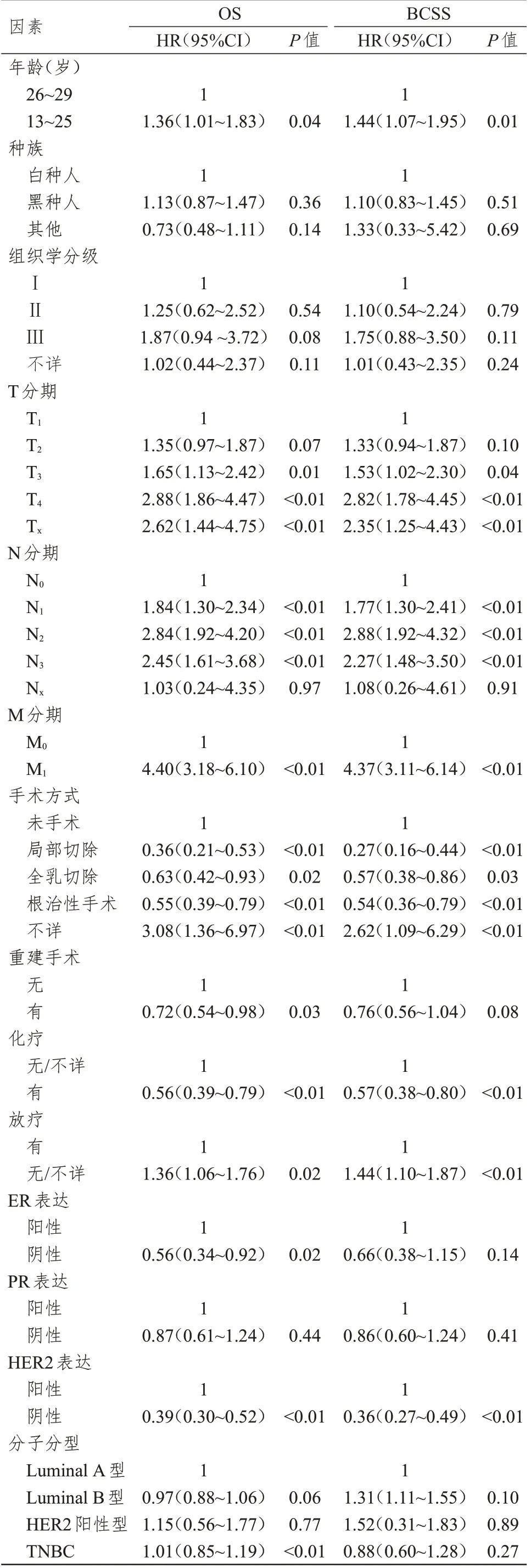
表3 30 岁以下乳腺癌患者OS 和BCSS 影响因素的多因素分析
3 讨论
随着乳腺癌诊疗水平的发展,年轻乳腺癌患者的检出率不断提高,年龄﹤40 岁乳腺癌的发病率为2%~20%[7-8]。相关研究证实,年轻乳腺癌患者预后相对较差,然而有关30 岁以下乳腺癌患者的临床数据有限[2]。本研究基于美国SEER 数据库对1903 例30 岁以下年轻乳腺癌患者的临床资料进行总结,分析患者的生存情况及影响因素。
既往研究表明,年轻乳腺癌患者分期较晚,激素受体阳性率较低,组织学分级更高,发生更多的淋巴结转移[9-10]。本研究以25 岁为界,将所有患者分为13~25 岁和26~29 岁,基线数据显示,26~29 岁和13~25 岁乳腺癌患者的组织学分级、化疗情况比较,差异均有统计学意义(P﹤0.05)。13~25 岁乳腺癌患者肝、骨转移比例相对较高。有研究认为,在年轻乳腺癌患者中,表达激素受体的肿瘤较少见,TNBC的比例较老年女性更高[11]。本研究中,26~29岁和13~25 岁乳腺癌患者的ER、PR、HER2 表达情况比较,差异均无统计学意义(P﹥0.05)。
年轻乳腺癌患者手术方式的选择具有一定的争议。相较于年长乳腺癌患者,年轻乳腺癌患者选择保乳手术或乳房重建的意愿更为强烈,乳房全切手术对于年轻患者心理及生活质量的影响也更为严重[6,12]。本研究中,428 例(22.5%)患者选择了保留乳房手术,595 例(31.3%)患者接受了乳房重建手术。研究表明,接受乳腺癌手术的年轻女性似乎比老年女性的局部复发风险更高,年轻是乳腺癌保乳手术后局部复发的独立危险因素[13]。然而,另有研究认为无论年龄大小,与接受乳房切除术的女性相比,接受保乳手术的女性死亡风险并未增加,当手术技术最佳且获得足够的无病切缘时,可以在年轻时考虑保乳治疗[14-15]。本研究对年轻乳腺癌患者的预后进行分析,结果表明,手术方式影响患者的OS 和BCSS,但乳房重建对患者的BCSS 无影响。因此,对于符合手术指征的年轻乳腺癌患者可以适当考虑乳房重建手术。
分子分型是乳腺癌预后的重要影响因素。本研究结果显示,30 岁以下乳腺癌患者中,Luminal A型比例最高(45.5%),HER2 阳性型比例最低(7.8%),Luminal B 型与TNBC 比例接近(23.8% vs 23.0%)。生存分析结果显示,30 岁以下Luminal A型、Luminal B 型、HER2 阳性型乳腺癌以及TNBC患者的5 年OS 率分别为82.1%、88.8%、83.2%和73.8%,5 年BCSS 率分别为83.5%、90.0%、84.0%、76.9%,差异均有统计学意义(P﹤0.01)。其中Luminal B 型患者的预后最佳,可能与内分泌治疗与靶向治疗的应用有关,而TNBC 患者预后最差,临床上应给予充分重视。相关研究认为,年轻乳腺癌患者中TNBC 预后最差,并且乳腺癌易感基因(breast cancer susceptibility gene,BRCA)突变率高于其他分子分型[11,16]。英国的POSH 研究结果显示,40 岁以下乳腺癌BRCA 基因总体突变率为12%,其中TNBC 患者中,BRCA 突变携带者的2 年OS 率为95%(95%CI:89%~97%),高于非携带者的91%(95%CI:88%~94%),差异有统计学意义(HR=0.59,95%CI:0.35~0.99;P=0.047),而5 年和10 年OS 率比较,差异均无统计学意义(P﹥0.05)[17]。
本研究仍具有一定的局限性。首先,本研究为回顾性临床研究,根据已有数据库资料进行分析,缺乏脉管癌栓、Ki-67 等重要的临床资料。其次,本研究是基于美国临床资料进行分析,与中国真实情况可能存在差异。最后,年轻乳腺癌患者的基因检测技术仍未广泛普及,进一步的基因组研究可能会指导年轻乳腺癌的精准治疗。
综上所述,年龄、肿瘤分期、手术方式、放疗、化疗、ER、HER2 表达情况以及分子分型均是30 岁以下乳腺癌患者预后的独立影响因素。30 岁以下乳腺癌患者中,Luminal A 型乳腺癌最为常见,TNBC 的预后最差。临床上应重视乳腺癌的早期筛查,为年轻患者制订全面综合的治疗方案。
