不同置管操作对行全髋关节置换术患者术后康复质量的影响
2022-08-23吴小千吴莉周艳蓉
吴小千, 吴莉, 周艳蓉
(华中科技大学同济医学院附属协和医院 骨科,湖北 武汉,430000)
全髋关节置换术是治疗股骨颈骨折、髋关节发育不良等疾病的手段之一,可通过改善患者的髋关节功能、纠正髋关节畸形,提高其生活质量[1]。全髋关节置换术后留置引流管是围手术期的常规操作,术后切口引流的目的在于降低切口内压力或感染风险、避免血肿形成和加速切口愈合等。近年来,随着微创术式的应用、器械和假体设计的更新,全髋关节置换术后常规放置引流管的作用受到了质疑。有学者[2-3]指出,术后放置引流管会增加患者的心理负担及切口感染的风险,从而增加患者的术后出血量和手术费用、延缓康复进程等。本研究旨在考察留置引流管对全髋关节置换术后患者失血量、康复进程、髋关节功能及生活质量等的影响。
1 资料与方法
1.1 一般资料
筛选2019年1月至2020年12月在华中科技大学同济医学院附属协和医院行全髋关节置换术的80例患者开展回顾性分析,并经本院医学伦理委员会批准。纳入标准: ① 行全髋关节置换术;② 知情并同意;③ 首次且单侧置换;④ 年龄≥18周岁。排除标准: ① 合并深静脉血栓形成;② 严重营养不良;③ 长期服用抗凝药物;④ 不能耐受髋关节置换术;⑤ 慢性或活动性感染;⑥ 血压≥180/100 mmHg(1 mmHg=0.133 kPa)。根据不同的置管操作将所有患者分为对照组(42例)和观察组(38例)。2组间身体质量指数(BMI)等资料均无统计学差异(P均>0.05),见表1。
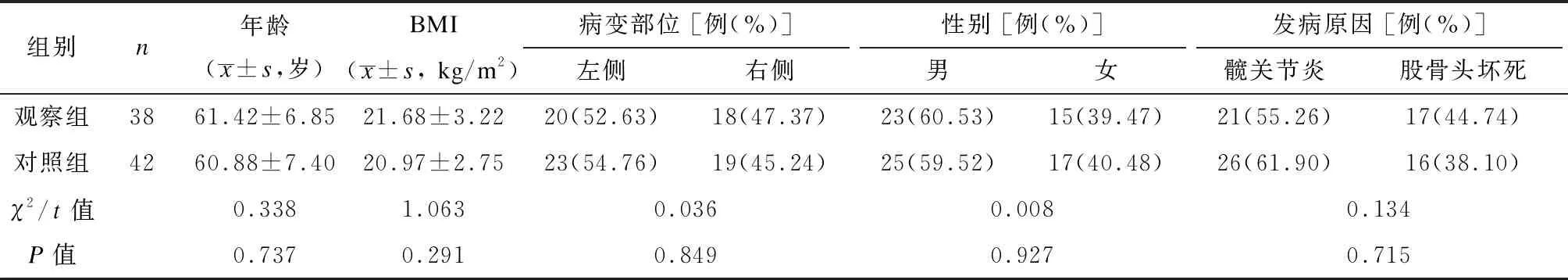
表1 2组一般资料比较
1.2 方法
1.2.1 放置引流管 对照组患者在术后放置引流管。患者在术前12 h禁食、4 h禁水,取侧卧位,行髋关节置换术后,采用200 mL负压引流瓶,引流管一端连接引流瓶,另一端置入关节腔,然后依次缝合关节囊、臀肌和皮下,无菌包扎切口。术后48 h将引流管拔除,鼓励患者尽早进行运动康复锻炼。
1.2.2 不放置引流管 观察组患者在术后不放置引流管。患者取侧卧位,全身麻醉后,术区常规消毒,髋关节后外侧入路,逐层切口皮肤,静脉滴注氨甲环酸,将股骨颈暴露、切除关节囊,然后截断股骨颈,取出并测定股骨头大小,髓腔锉开路并修整髓腔后,打磨髋臼,选择并置入适宜的生物型股骨柄和髋臼杯假体。经复位测试应稳定、无脱位,然后仔细冲洗切口创面,充分止血,将切口逐层缝合,注意大转子下方应牢固固定股方肌断面,形成第一道组织结构关闭关节腔,沿远端向近端应用缝合线缝合臀大肌筋膜,形成第二道组织结构关闭关节腔,然后应用无菌敷料进行包扎。术后6~7 h,皮下注射抗凝药物依诺肝素钠或口服利伐沙班片,口服非甾体抗炎药物依托考昔片或塞来昔布胶囊进行镇痛。叮嘱患者尽早行床上、床下活动锻炼,以自身耐受为度,并给予其饮食、日常生活护理等相关指导。
1.3 观察指标
① 记录2组患者的隐性失血量、术后显性失血量和术中失血量。隐性失血量通过Gross方程计算得出,即红细胞总丢失量+异体和自体输血量-术后显性失血量-术中失血量。② 记录2组患者的下床时间和住院时间。分别于术前和术后3 d采用视觉模拟评分法(VAS)[4]对2组患者的疼痛感进行评价,评分范围为0~10分,评分越高提示患者的疼痛感越强。③ 分别于术前和术后6个月采用健康状况评估量表(SF-36)[5]对2组患者的生活质量进行评价。该量表包括1个健康指标和8个维度,分别为精神健康、一般健康状况、社会功能、生理功能、情感职能、生理职能、精力和躯体疼痛,总分为0~145分,评分越高提示生活质量越高。④ 分别于术前和术后6个月采用Harris关节功能评分[6]对2组患者的髋关节功能进行评价。总分为100分,包含4个方面,分别是运动范围、畸形、功能和疼痛,评分越高提示髋关节功能越好。⑤ 记录2组患者术后深静脉血栓形成、切口感染、脂肪液化和切口内血肿的发生情况。
1.4 统计学方法

2 结果
2.1 2组患者失血量比较
观察组的术后显性失血量少于对照组(P<0.05),2组间隐性失血量和术中失血量的差异均无统计学意义(P均>0.05),见表2。
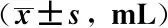
表2 2组患者失血量比较
2.2 2组患者康复时间和疼痛感比较
观察组的下床时间早于对照组,住院时间短于对照组(P均<0.05)。术前,2组间的VAS评分无统计学差异(P>0.05);术后3 d,2组的VAS评分均低于同组术前(P均<0.05),但2组间VAS评分的差异无统计学意义(P>0.05),见表3。

表3 2组下床时间、住院时间和VAS评分比较
2.3 2组患者生活质量和髋关节功能比较
术前,2组间SF-36评分和Harris评分的差异均无统计学意义(P均>0.05);术后6个月,2组的SF-36评分和Harris评分均高于同组术前(P均<0.05),但2组间SF-36评分和Harris评分的差异均无统计学意义(P均>0.05),见表4。

表4 2组SF-36和Harris评分比较分)
2.4 2组术后并发症发生情况比较
观察组与对照组的并发症总发生率比较,差异无统计学意义(P>0.05),见表5。
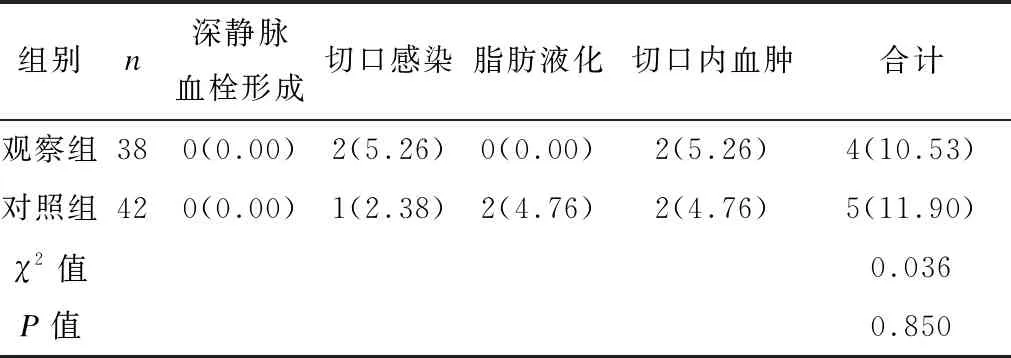
表5 2组术后并发症发生情况比较 [例(%)]
3 讨论
髋关节置换术为临床治疗股骨头坏死、髋关节炎等关节疾病的主要术式,可帮助患者纠正畸形、缓解疼痛[7]。多数骨科医师在行全髋关节置换术后常规置入引流管,以降低术后感染率、减少血肿形成,但近年来有学者认为术后无需放置引流管[8]。
髋关节置换术的围手术期失血是目前临床亟待解决的问题,大量失血可能会引起康复延迟、假体周围感染,甚至导致残疾和死亡等不良事件[9-10]。本研究结果显示,2组间隐性失血量和术中失血量的差异均无统计学意义(P均>0.05),观察组的术后显性失血量少于对照组(P<0.05)。这可能是由于,术后放置引流管使肌肉间隙与关节腔内的血液引流至体外,压力逐渐降低,微血管不断扩张,导致术后显性失血量增加。若不放置引流管,切口内部血液流动阻塞,形成血肿填塞效应,压力增大,发挥包扎止血作用,则术后出血量相对降低。郭伟康等[11]的研究结果也显示,行全髋关节置换术后不放置引流管的患者术后显性出血量少于放置引流管的患者。本研究结果显示,观察组的下床时间较对照组更早,住院时间较对照组更短(P均<0.05)。这可能是由于,术后引流管的放置可能会引起患者出现焦虑、紧张等负性情绪,此外,临床严格把控拔管指征和不及早进行康复锻炼均会延长患者的下床活动和住院时间。假体植入、手术创伤均会导致患者行全髋关节置换术后出现疼痛,常规服用非甾体类抗炎药物后,患者的疼痛感逐渐缓解。本研究结果显示,相比于同组术前,术后3 d时2组的VAS评分均更低(P均<0.05),但观察组与对照组间VAS评分的差异无统计学意义(P>0.05)。这提示全髋关节置换术后是否放置引流管对患者的疼痛感无明显影响。纪小枫等[12]的研究也显示,患者在行直接前方入路全髋关节置换术后3 d的疼痛感均降低,但是否放置引流管对患者的疼痛感基本无影响。Harris评分为临床评估髋关节置换术后髋关节功能的重要指标。本研究结果显示,术后6个月,2组的SF-36和Harris评分均高于术前(P均<0.05),但2组间SF-36和Harris评分差异均无统计学意义(P均>0.05),提示髋关节置换术后是否放置引流管对患者的髋关节功能恢复和生活质量均无明显影响。全髋关节置换术后易出现切口感染、血肿等并发症,本研究结果显示,2组间并发症总发生率的差异无统计学意义(P>0.05)。刘小垒等[13]纳入15篇随机对照试验,Meta分析结果显示,髋关节置换术后引流与不引流对术后感染率的影响无统计学差异。王娟等[14]的研究也证实,初次行全髋关节置换术后安置引流管与否对术后深静脉血栓形成、血肿等相关并发症的发生情况无明显影响。
综上所述,行全髋关节置换术后是否置入引流管对患者的疼痛感、隐性失血量、髋关节功能恢复和生活质量均无明显影响,但不放置引流管可有效缩短下床和住院时间,减少术后显性失血量。
