加味涤痰汤介入湿性年龄相关性黄斑变性临床治疗疗效观察*
2022-08-13薛静静谢凤英贾洪亮江西中医药附属医院江西南昌330000
薛静静,谢凤英,贾洪亮(江西中医药附属医院,江西 南昌 330000)
我国目前的湿性年龄相关性黄斑变性(AMD)发病率逐年增高,是当前老年人视力呈不可逆性下降的主要原因[1]。其主要表现为患者黄斑区视网膜微观结构退化,视网膜色素上皮细胞下积液渗出,细胞外盘膜吞噬功能降低,脉络膜新生血管引起视网膜色素皮肤下血管内皮的渗漏和出血,严重影响老年人的视力健康。现阶段的治疗热点是湿性AMD一线药物抗VEGF类药物广泛使用,以康柏西普为代表,联合视网膜激光光凝术可有效抑制新生血管内皮细胞,但长期效果不明确,且抗VEGF药物需要多次进行玻璃体腔内注射,容易引发视网膜、玻璃体出血等严重的并发症,且部分患者在治疗过程中存在应答不佳或不应答的情况[2-3]。湿性AMD患者常见于老年患者因肝肾亏虚、精亏血少,损伤脾胃,影响水液代谢,津液潴留。加味涤痰汤具有豁痰化浊、开窍通络的效果,介入治疗湿性AMD患者可能会降低患者血清VEGF水平,提高临床疗效。基于此,本研究将探讨加味涤痰汤介入治疗湿性AMD的效果。报道如下。
1 资料与方法
1.1 一般资料 选取2018年1月至2021年6月我院收治的70例(72眼)湿性AMD患者,按照随机数字表法分为对照组和观察组各35例(36眼)。对照组中男20例、女15例;平均年龄(61.50±6.28)岁;平均病程(5.02±0.32)年。观察组中男19例、女16例;平均年龄(62.62±6.26)岁;平均病程(4.95±0.40)年;两组一般资料比较,无显著性差异(P>0.05),具有可比性。
1.2 纳入与排除标准 纳入标准:(1)经眼科综合检查,符合诊断标准;(2)年龄50~75岁;(3)病程少于半年;(4)患者数据完整,依从性好。排除标准:(1)其他疾病引起的黄斑病变;(2)年龄大于80岁且患高度近视、青光眼、白内障、视网膜脱离等严重眼部疾病;(3)有玻璃体视网膜手术史;(4)过敏等特殊体质;(5)依从性差。
1.3 方法 两组患者均使用康柏西普玻璃体腔注射、视网膜激光光凝术常规治疗。术前使用妥布霉素地塞米松眼液。术前向患者详细地讲解手术治疗注意事项;术中使用康柏西普玻璃体腔注射(成都康弘生物科技有限公司,国药准字CN20130483),使用方法:在眼科手术室无菌条件下进行常规眼部消毒和表面麻醉,在距角膜边缘后3.5 mm处垂直巩膜向睫状体平坦部位进针,然后将0.05 ml康柏西普注射液缓慢推入球心方向,此过程要防止药液返流,注射完成后,轻压针孔半分钟,包扎好手术眼,休息片刻。术后使用加替沙星眼液、妥布霉素地塞米松眼液抗感染。激光治疗方法:注射药物一周后,患者无眼部不适,使用500μM外部C型激光光凝黄斑中心凹和532激光栅格光凝黄斑区。标准是视网膜上有灰白色斑点痕迹。玻璃体腔注药及激光治疗,1次/月,共3个月。观察组在对照组的基础上使用加味涤痰汤。药组方:丹星、陈皮、半夏、竹茹、枳实、人参、菖蒲、茯苓各10 g,甘草3 g,以上中药材均由我医院专业医师制备,每次服用200 ml,2次/d,连续服用3个月。根据患者个体具体情况制定个性化配伍方案。
1.4 临床观察指标 对比两组患者后治疗效果,治疗前后CNV、CRT、VEGF及并发症发生率。于治疗前、治疗后1个月、2个月、3个月用酶联免疫吸附测定法(ELLSA)检测两组患者空腹静脉血VEGF含量;用OCT仪(美国Optovue公司AngioVue OCT系统)检查测量两组患者CRT和CNV面积。观察两组患者黄斑裂孔、视网膜、玻璃体出血等并发症。
1.5 疗效判定标准[4]视力恢复到发病前或者视力较之前提高3行及以上,眼底无出血,视网膜下无积液,黄斑无水肿,无新生血管评为显效;视力较之前提高2~3行,眼底出血被吸收1/3以上,视网膜下积液减少或黄斑水肿显著缓解评为好转;视力提高1行,眼底出血部分吸收,黄斑少量渗出,视网膜下积液少量残留评为稳定;症状无明显改善甚至恶化评为无效。总有效率=(显效+好转+稳定)/总例数×100%。
1.6 统计学方法 应用SPSS 22.0统计学软件进行数据分析。计量资料以(±s)表示,采用t检验;计数资料以例(百分率)表示,采用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 两组临床疗效比较 治观察组的总有效率为92.72%高于对照组77.78%,差异有统计学意义(P<0.05)。见表1。
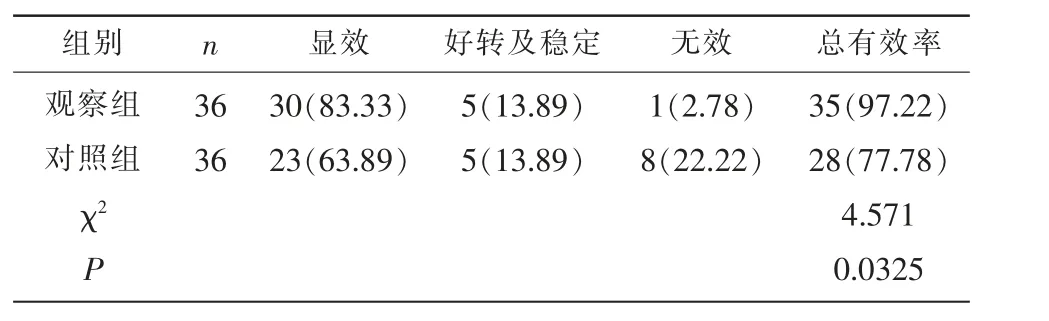
表1 两组临床疗效比较[n(%)]
2.2 两组治疗前后CRT和血VEGF浓度比较 治疗1个月后,两组CRT、VEGF水平比较,无显著性差异(P>0.05);治疗2、3个月后,观察组低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组治疗前后CRT和血VEGF浓度比较(±s,μm)

表2 两组治疗前后CRT和血VEGF浓度比较(±s,μm)
注:与治疗前比较,*P<0.05。
组别 n CMT(μm) 血清VEGF浓度(ng/L)治疗前 治疗后1个月 治疗后2个月 治疗后3个月 治疗前 治疗后1个月 治疗后2个月 治疗后3个月观察组对照组36 36 tP 72.21±13.25*89.22±11.32*5.856<0.001 480.23±25.65 478.41±26.09 0.298 0.766 401.23±20.61*403.21±19.54*0.357 0.722 310.23±11.43*368.41±14.09*19.240<0.001 261.23±10.88*310.41±13.06*17.360<0.001 158.32±20.21 160.06±23.17 0.340 0.735 129.54±18.13*130.17±17.42*0.150 0.881 90.36±21.28*100.62±18.24*2.196<0.05
2.3 两组治疗前后黄斑CNV面积比较 治疗1个月后,两组CNV比较,无显著性差异(P>0.05);治疗2、3个月后,观察组CNV面积小于对照组(P<0.05)。见表3。
表3 两组治疗前后黄斑CNV面积比较(±s,mm2)
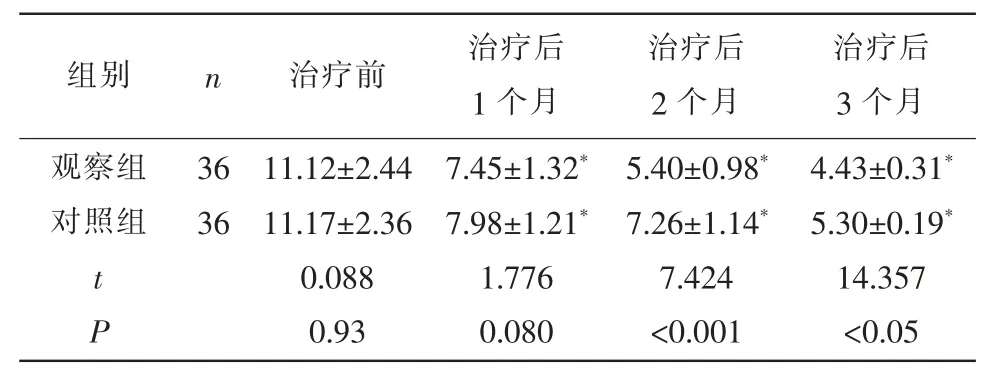
表3 两组治疗前后黄斑CNV面积比较(±s,mm2)
注:与治疗前比较,*P<0.05。
治疗后3个月观察组对照组组别 n 治疗前 治疗后1个月治疗后2个月4.43±0.31*5.30±0.19*14.357<0.05 36 36 t P 11.12±2.44 11.17±2.36 0.088 0.93 7.45±1.32*7.98±1.21*1.776 0.080 5.40±0.98*7.26±1.14*7.424<0.001
2.4 两组并发症发生情况比较 对照组黄斑裂孔、视网膜出血各1例,两组并发症发生率比较,无显著差异(P>0.05)。
3 讨论
统计学研究显示,预计我国2050年患AMD人数会达到5 500万,这将给社会带来严重的经济负担[5],AMD中湿性AMD更为常见,湿性AMD目前尚无明确的发病机制,其临床典型表现为脉络膜新生血管或视网膜血管瘤样增生,导致视网膜下积液,网膜内、网膜下或色素皮下出血,RPE脱离等,从而导致患者视力下降特别快。康柏西普玻璃体腔注射和视网膜激光光凝术联合治疗是目前防止湿性AMD的主要手段,但长期治疗效果不甚理想。因此笔者尝试中西医结合治疗湿性AMD,探求加味涤痰汤介入治疗湿性AMD的临床疗效,为临床提供理论依据。
本研究结果显示:治疗后,观察组的总有效率为92.72%高于对照组77.78%(P<0.05),两组并发症发生率比较,无显著性差异(P>0.05),说明加味涤痰汤介入治疗湿性AMD可显著提高临床疗效,且对并发症无明显影响。湿性AMD在中医学上指症为“暴盲”“云雾移睛”“视瞻昏渺”等范畴,乃水湿运行不畅通,内生湿浊,累积成痰,湿痰聚积,而加味涤痰汤主要成分中的半夏、菖蒲能祛痰化湿、燥湿化痰,茯苓、人参可渗湿健脾,补脾肺之气,各种药物联合服用加强祛痰消积,脾肺气旺,痰浊自消,维护体内水湿运行。本研究结果显示:两种治疗方式均能有效治疗湿性AMD,治疗2、3个月后,观察组CRT、VEGF水平低于对照组(P<0.05);治疗后,观察组CNV小于对照组(P<0.05),说明加味涤痰汤介入治疗湿性AMD可降低患者血清VEGF水平,改善视网膜后极部CNV面积和CRT厚度。分析原因可能是康柏西普联合视网膜激光光凝术可以抑制脉络膜视网膜中蛋白激酶B、缺氧诱导因子-1α以及VEGF蛋白的表达,从而阻断新生血管的生成[6],降低血清VEGF水平;加味涤痰汤介入治疗具有调肾脾二脏,补肾益精,健脾益气,从而豁痰化浊,化痰开郁,开窍通络,中西医结合可起到协同作用,从而进一步减少视网膜后极部CNV面积和CRT厚度。
综上所述,加味涤痰汤介入治疗湿性AMD可通过降低患者血清VEGF水平,改善视网膜后极部CNV面积和CRT厚度,从而临床疗效更高,且并发症发生率低。
