安神汤加减辨证治疗肝郁气滞型失眠的价值分析
2022-07-06柏新江
柏新江



【关键词】肝郁气滞型失眠;安神汤;加减辨证治疗;临床价值
睡眠是人类、动物维持身体健康的重要生理过程,是人类本能,如食物、水一样是人们生活中不可缺少的必需品。睡眠过程是机体器官休息过程,维持规律睡眠可使机体各器官放松,促使机体恢复体力。人类出生至生命结束历程中,健康人体每日睡眠时间至少8 h,而发生睡眠障碍后,就会出现睡眠时间缩短、入睡困难、失眠多梦、易惊醒等症状。失眠诱因较多,如生理特征、环境变化、药物因素与疾病因素等,若未及时诊治,患者大脑功能紊乱,可致人体记忆力降低、暴躁易怒、反应迟钝、学习效率低,甚至诱发其他病症。
失眠常见于老年人群,由于老年人各组织器官机能不断衰退,机体免疫力降低,失眠发病率较高。近年来,随着人们生活节奏不断加快,工作压力也随之增加,导致年轻人失眠风险也逐渐升高,严重影响着人们生活学习[1]。西医理论中,失眠主要与脑组织兴奋、脑神经失调等因素有关,常选用艾司唑仑片治疗,镇静效果良好,可在短时间内改善失眠症状,但长期使用会出现耐药性,影响肾脏功能,远期疗效不佳。中医理论中,失眠归于“目不瞑”“不寐”“ 不得卧”等范畴,主要以调节机体平衡、提升睡眠质量为治疗目的。目前各医疗机构治疗失眠,不仅局限于镇静类药物,针灸、中药等中医学治疗措施以其安全有效等优点逐渐得到了失眠患者认可[2]。为探究安神汤在肝郁气滞型失眠患者中的应用价值,围绕本院168例患者进行研究,报告如下。
1 资料和方法
1.1 一般资料
研究时间为2019 年1 月至2020 年6 月,研究对象为本院168例肝郁气滞型失眠患者,随机分观察组和对照组,每组各84例。观察组,44例男性,40例女性;年龄44~78岁,平均年龄(61.35±4.68)岁;病程0.5~9年,平均病程(2.98±0.77)年。对照组,43 例男性,41 例女性;年龄43~78 岁,平均年龄(61.24±4.56)岁;病程0.5~8 年,平均病程(3.11±0.78)年。本院伦理委员会同意开展研究。失眠患者自愿参与,比较168例肝郁气滞型患者基线资料,无明显差异(P>0.05)。
1.2 选入、排出标准
选入标准:样本符合西医及中医肝郁气滞型失眠诊断标准;样本PSQI 指数均超过7 分;样本入院前均出现失眠、乏力及记忆力下降等症状;样本均不伴有精神类疾病病史[3]。
排除标准:肾脏、肝脏或心脏出现严重病变者排除;伴有手术史者排除;安神汤或艾司唑仑过敏者排除;出现免疫系统病变者排除;恶性肿瘤者排除;由于其他疾病引发疼痛导致失眠者排除。
1.3 治疗方法
对照组行艾司唑仑(开封制药(集团)有限公司)治疗,1~2 mg/ 次,3 次/d,睡眠服用1~2 mg可催眠。
观察组行安神汤治疗,药方如下:炒酸枣仁30 g;夜交藤与合欢皮各20 g;夏枯草、八月札、茯苓、远志各10 g;陈皮6 g。加减用药方法如下:对于痰热内扰患者,加法半夏、遠志各15 g 与竹茹12 g;对于心肾不交患者,加磁石20 g、黄柏15 g、知母12 g;对于心脾两虚患者,加夜交藤20 g、白术12 g、党参15 g。上述药物以水煎至300 mL,下午4 时和晚上8 时服用[4]。
在上述治疗的基础上,两组肝郁气滞型失眠患者需经规范化失眠指导,纠正不良睡眠习惯,提升患者对睡眠知识认知。
1.4 观察指标
本次研究中患者睡眠情况采用匹兹堡睡眠质量(PSQI)指数评分进行评估,包括入睡时间、睡眠时间、睡眠效率、睡眠质量、催眠药物、日间功能、睡眠障碍等指标,得分越高表明睡眠质量越差。同时,分析药物干预后两组患者疗效、中医症候评分及不良反应情况。其中,不良反应包括头晕、乏力、胸闷、口干等病症。
1.5 疗效判定
给药后,失眠患者PSQI 评分低于7 分,睡眠时间超过6 h,且中医症候积分降低率超过90%判为显效;失眠患者PSQI 评分降低率超过50%,睡眠时间显著降低,且中医症候积分降低率处于50%~89% 判为有效;睡眠情况未改善或未达到上述标准判为无效[5]。
1.6 统计学研究
肝郁气滞型失眠患者资料以SPSS 33.0 分析,文中所有计数资料描述指标均为[ 例(%)],文中所有计量资料描述指标均为(x—± s),χ 2、t 对文中对比差异进行验证。P<0.05 为存在统计学意义。
2 结果
2.1 两组失眠患者疗效对比
艾司唑仑片治疗后,对照组疗效为86.90%;安神汤治疗后,观察组疗效为97.62%。分析失眠患者疗效,差异显著(P<0.05)。如表1。
2.2 两组失眠患者PSQI指数对比
两组失眠患者经药物干预后,入睡时间(1.21±0.41)、睡眠时间(1.46±0.51)、睡眠效率(1.24±0.55)、睡眠质量(1.06±0.43)、催眠药物(0.78±0.27)、日间功能(1.48±0.24)、睡眠障碍(0.37±0.12)等PSQI指数对比,差异显著(P<0.05)。如表2。
2.3 两组失眠患者中医症候评分对比
失眠患者经药物干预后,胸闷肋胀(0.99±0.33)分、睡眠不安(1.64±0.49)分、头昏头痛(0.85±0.46)分、便秘尿黄(0.85±0.46)分、口干或苦(1.05±0.71)分等中医证候评分均优于对照组(P<0.05)。如表3。
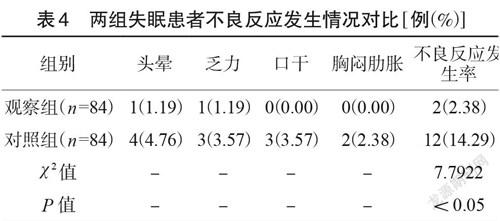
2.4 两组失眠患者不良反应发生情况对比
艾司唑仑片治疗后,共12 例出现不良反应,4 例(4.76%)头晕、3 例(3.57%)乏力、3 例(3.57%)口干、2 例(2.38%)胸闷肋胀,不良反应发生率为14.29%;安神汤治疗后,共2 例出现不良反应,1 例(1.19%)头晕、1 例(1.19%)乏力,不良反应发生率为2.38%。不良反应差异明显(χ 2=7.7922,P<0.05)。如表4。
3 讨论
结合现代医学理论分析失眠,主要指睡眠时间不足、睡眠质量不佳患者。发生失眠后典型表现为入睡时间延长,超过30 min,且总睡眠时间低于6 h,部分患者伴有夜间觉醒、清晨早醒、日间头昏乏力等症状。若长期处于失眠状态,可损害患者身体健康,导致机体处于亚健康状态,进而影响内分泌,导致免疫力降低,进而诱发一系列并发症[6]。结合流行病学研究,全球范围内约有1/4患者伴有不同程度失眠,且发病率呈逐年上升趋势,严重影响人们正常学习与工作,导致生活质量降低。因此,确定安全有效、不良反应风险低的方法治疗失眠,仍是临床研究热点。
失眠病因较为复杂,主要与心理、生理及社会等因素综合作用有关。现代医学研究认为,失眠是中枢神经系统、免疫系统与相关神经递质释放共同作用结果,上述因素相互作用,可调节睡眠-觉醒节律,控制人体生物钟,能够将人体内源性节律系统与自然界光暗周期结合[7]。此外,丘脑与下丘脑可双向调节睡眠,刺激丘脑,进而引发深度睡眠。下丘脑受到刺激后可使5-羟色胺、乙酰胆碱与去甲肾上腺素觉醒,间接或直接调控睡眠质量。其中,去甲肾上腺素与快动眼神经及觉醒有关,5-羟色胺与非快速动眼神经、睡眠有关,而乙酰胆碱与睡眠维持及快动眼睡眠有关,上述三种递质相互作用可调控睡眠周期。此外,肽类物质与激素类物质也可间接或直接催眠。由此可见,失眠发病机制极为复杂,与神经、免疫系统有关。因此,可经多系统入手治疗,调控睡眠-觉醒节律,促使患者恢复正常睡眠。西医对于失眠常采用药物干预、行为干预及心理干预等方式治疗,但行为干预与心理干预很难把控,尤其失眠严重患者疗效有限,且远期效果不佳。
中国古代即存在“天人相应”这一哲学理论,因此人们遵循自然界昼夜节律调节作息,即“日出而作、日落而息”。我国中医理论中,将失眠归为“夜不寐”范畴,主要与患者阳气盛、阴气衰有关,体内阴阳失衡引发失眠。此外,中医认为失眠与饮食、劳累、体质及年龄等因素有关,尤其脾胃不和、肝气郁滞或肾虚气滞者失眠发生率更高[8] 。
结合中医理论分析失眠症诱因,主要与以下几点有关:(1)饮食不节。早在《素问·逆调论》[9] 就有相关记载“胃不和、卧不安”。若患者不控制饮食,致宿食停滞,久病不愈,可酿痰生热,痰热壅遏中焦,致胃失和降,此时阳气外浮,进而失眠。相关文献报道,部分伴躯体障碍疾病者,多伴胃肠不适等症状,进而诱发失眠症,且部分学者认为饮食不节,可增加胃肠道压力,致胃肠气机升降失和,进而影响睡眠,且现代中医认为失眠症与脾、胃、肠等脏腑功能有关,尤其胃肠与睡眠间相互影响。胃部功能主要为收纳,若食物在胃内积滞,即可影响胃部和降,阻滞胃气运行,使阳气滞留在体表,难以与阴气交汇,进而发生失眠。(2)情志失常。早在《素问· 病能论》中就有记载,情志过激损伤脏腑,可致患者失眠,五脏内藏武神,若邪淫自扰脏器,即可影响藏神功能,进而影响人类睡眠。此外,若患者自身喜、怒、哀、乐、悲、惊、恐等情绪波动过大,也可影响内脏功能,诱发不寐症。此外,情志不遂、肝气郁结,久病化火,可致心神不得宁,引发不寐症;过喜过悲,致心神浮散,魂魄不得安,也可引发不寐症;五志激烈变化,使心火内动,此时心神不安宁,也可影响睡眠;突然收到惊吓,此时神魂难以安宁,可致夜不安寐,一般情志因素经脏腑气机变化影响睡眠。结合临床实践分析,患者精神紧张与工作紧张状态、生活负性状态、过于担忧睡眠质量等因素影响影响,恶性循环有关。(3)劳逸失调。患者忧思过度或过于劳倦,均可耗损血液,此时神魂无主导,进而发作不寐症。此外,患者过度安逸,缺乏锻炼,可致脾气虚弱,影响气血生化,进而失去动力,使水谷精微难以上承心脏,心神失养,进而发生不寐症。且患者长期忧思过度,可损伤心脾,心气受损则会损耗心血,致心神不得安;脾气受损可致运化不良,影响气血生化;气血受损则难以上奉心脏,进而引发不寐。(4)年老体虚。早在《景岳全书· 不寐》中就有相关记载,无外感因素诱发失眠,与高龄气血不足有关,血虚则难以养心,心脏血气亏空,心神失养,即可引发不寐,加上阴虚、过劳,可损伤肾脏经期,阴精耗损,心肾难以奉养,此时心火、肾水无法相济,可致心火亢盛,心神难安,且随着年龄不断增长,机体器官功能不断衰退,机能降低,阴阳俱损,气血虚衰,即可扰乱营卫而发病[10]。
本研究就诊失眠患者,主诉均为多梦早醒、入睡困难、睡眠时间短,致白日学习、工作精力匮乏,影响正常生活。大部分患者受家庭、学习、工作压力影响,长期处于精神紧张状态,自身难以有效调节,长期忧思过度、情志不遂,进而影响肝脏疏泄,使肝气阻滞、气血积郁、日久化热,致心肾不宁,夜不能寐,或肝藏血匮乏,神不足而不寐[11]。传统西药对症治疗虽能在短时间内改善失眠症状,但长期服药可损伤患者肝肾功能,部分患者可能产生耐药性,疗效有限,而中医选取安神汤进行加减辨证治疗,可达标本兼治之效。安神汤方中酸枣仁为君药,其甘酸质润,入心、肝之经,可宁心安神、养血补肝;方中夜交藤、合欢皮等药物,可去燥疏肝、安神顺气;方中茯苓、远志等药物,可宁心安神、滋养气血;方中夏枯草,可泻火去热、清肝平心;方中八月札,可活血养气、疏通肝脏;方中白术,可健脾益肾;方中当归,可滋养气血、柔肝顺气[12]。上述诸味中药合用,可疏通体内郁气,滋养肝肾两脏,还可补血益气、健胃壮脾,可达安神静气之效,用于肝郁气滞型失眠,可有改善睡眠质量,缓解临床症状[13]。结合现代药理分析,安神汤内夜交藤与酸枣仁具有催眠、镇静效果,且酸枣仁还可抑制脑组织分泌单胺类神经递质,进而抑制中枢神经系统;方中五味子由中醇乙、酯乙与甲素等成分构成,可抑制人体自主活动,进而促进入睡,同时可延长患者睡眠时间;当归、黄芪、茯苓等药物能够提升机体免疫例,规避睡眠诱发其他并发癥风险。结合次研究成果,对照组经艾司唑仑治疗,观察组经安神汤治疗,观察组疗效97.62%,高于对照组86.90%;观察组入睡时间、睡眠时间、睡眠效率、睡眠质量、催眠药物、日间功能、睡眠障碍等指标等PSQI指数优于对照组;观察组失眠患者经药物干预后,胸闷肋胀(0.99±0.33)分、睡眠不安(1.64±0.49)分、头昏头痛(0.85±0.46)分、便秘尿黄(0.85±0.46)分、口干或苦(1.05±0.71)分等中医证候评分低于对照组;观察组不良反应发生率2.38%,低于对照组14.29%,差异显著(P<0.05)。本次研究结果表明安神汤在肝郁气滞型失眠患者中具有显著应用价值,不良反应风险低,预后良好。
综上所述,对于肝郁气滞型失眠患者,选取安神汤进行加减辨证治疗,可有效改善睡眠质量,缓解失眠引发临床症状,疗效显著。相较于西药对症治疗,安神汤更具推广价值。
