纳布啡复合罗哌卡因用于硬膜外自控分娩镇痛的效果
2022-06-30陈梓航徐俊陈婷
陈梓航 徐俊 陈婷
硬膜外自控镇痛(PCEA)术是目前临床上应用范围最广的镇痛技术,其镇痛效果显著,该技术目前主要用于术后镇痛、创伤性疼痛、癌痛及分娩镇痛等类型的疼痛治疗,其可在PCEA装置下将镇痛药物以小剂量经硬膜外间隙泵入患者体内,可在保证血药浓度低、药物副作用小的同时起到持续、稳定的镇痛效果[1]。临床上多数产妇由于无法忍受自然分娩所带来的剧烈疼痛会选择行剖宫产术完成分娩,近年来,随着人们对分娩镇痛的需求不断增加,PCEA术已逐步成为目前剖宫产产妇分娩过程中的主要镇痛方法[2]。相关指南指出,罗哌卡因+舒芬太尼为PCEA术的常规用药方案,但大量临床研究表明,舒芬太尼作为一种部分μ受体拮抗剂,虽可产生μ阿片类药物的镇痛效果,但在未控制好用药剂量的情况下极易导致患者发生恶心、呕吐、皮疹等不良反应,这对PCEA术的镇痛效果无疑会产生较大影响[3]。而纳布啡是一种纯粹的μ受体拮抗剂,其在保证较强的镇痛效果同时,不会对机体的呼吸、脏器功能产生抑制作用。本文主要研究纳布啡复合罗哌卡因在硬膜外自控分娩镇痛中的应用效果,报道如下。
1 资料与方法
1.1 一般资料
选取2021年4-7月于潮州市妇幼保健院自愿接受PCEA分娩的孕妇200例作为研究对象。纳入标准:孕足月;符合美国麻醉医师学会(ASA)所提出的麻醉分级中Ⅰ~Ⅱ级标准;符合硬膜外穿刺及麻醉适应证。排除标准:伴有心、肝、肾等重要脏器功能异常;有镇痛药品长期服用史;合并高血压、糖尿病等妊娠并发症;依从性较差不愿配合。按照计算机分组法将所有孕妇随机分为研究组和对照组,每组100例。对照组年龄23~34岁,平均(28.53±4.47)岁;体质量指数(BMI)26~29 kg/m2,平均(27.56±1.44)kg/m2;经产妇42例(42.00%),初产妇58例(58.00%);麻醉分级:ASAⅠ级51例(51.00%),ASAⅡ级49例(49.00%)。研究组年龄25~32 岁,平均(28.32±4.68)岁;BMI 25~30 kg/m2,平均(27.81±1.19)kg/m2;经产妇45例(45.00%),初产妇55例(55.00%);麻醉分级:ASAⅠ级53例(53.00%),ASAⅡ级47例(47.00%)。两组年龄、BMI、麻醉分级等一般资料比较,差异无统计学意义(P>0.05),有可比性。本研究符合本院医学伦理会所提出的相关执行标准(批准号:20210511),所有研究对象均自愿参与并已在相关同意书签字确认。
1.2 方法
两组均在宫口开至3 cm时开放静脉通道实施腰椎PCEA术,令产妇保持左侧卧位状态,选择L2~4间隙处实施穿刺,将导管置入头端4 cm处进行回抽,确认无出血征则可实施镇痛,术中需对产妇的心率、血压等生命体征进行密切监测。对照组采用罗哌卡因(江苏恒瑞医药股份有限公司;国药准字H20060137 ;规格:10 ml∶100 mg)+ 舒芬太尼(宜昌人福药业有限责任公司;国药准字H20054171;规 格:1 ml∶50 μg),用 药剂量: 取 5 ml浓度为0.1%的罗哌卡因+浓度为5%的舒芬太尼与10 ml生理盐水充分稀释配伍后行PCEA泵注。研究组采用纳布啡(宜昌人福药业有限责任公司;国药准字H20130127 ;规格:2 ml∶20 mg)+ 罗哌卡因,用药剂量:取5 ml浓度为0.1%的罗哌卡因+1%的纳布啡与10 ml生理盐水充分稀释配伍后行自控镇痛泵泵注,PCEA 单次剂量设定为 5 ml,背景剂量为 6 ml,单次给药时间锁定为30 min,由产妇自主控制镇痛,1 h内最多不可超过10 ml。待产妇自觉疼痛缓解时即停止PECA。
1.3 观察指标及评价标准
记录两组实施镇痛前(T0)、镇痛 10 min(T1)、镇痛 30 min(T2)、宫口全开(T3)、分娩后(T4)的疼痛视觉模拟评分法(VAS)评分变化情况,术后采用Ramsay镇静评分评估产妇的镇静情况,采用Apgar评分评估胎儿娩出5 min后的生存情况,统计两组术后不良反应发生情况。
VAS评分:本研究应用VAS评估产妇分娩过程中的疼痛情况,评分范围为1~10分,分值越高表明疼痛情况越重[4]。
Ramsay评分:本研究采用Ramsay评分评估产妇术后的镇静情况,评分范围为1~6分,1分表示镇静不足,2~4分表示镇静满意,5~6分表示镇静过度[5]。
Apgar评分:本研究采用Apgar评分评估胎儿娩出后5 min的身体状况,评分范围为1~10分,分值越高表明新生儿身体状况越好[6]。
本研究的不良反应主要有多汗潮热、恶心呕吐、尿潴留、呼吸抑制4种,总发生率=(多汗潮热+恶心呕吐+尿潴留+呼吸抑制)/总例数×100%。
1.4 统计学处理
本研究所有数据均纳入统计学软件SPSS 26.0进行处理,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组不同时间点VAS评分对比
两组T0的VAS评分对比,差异无统计学意义(P>0.05);研究组 T1、T2、T3、T4的 VAS 评分均低于对照组,差异均有统计学意义(P<0.05),见表1。
表1 两组不同时间点VAS评分对比[分,(±s)]
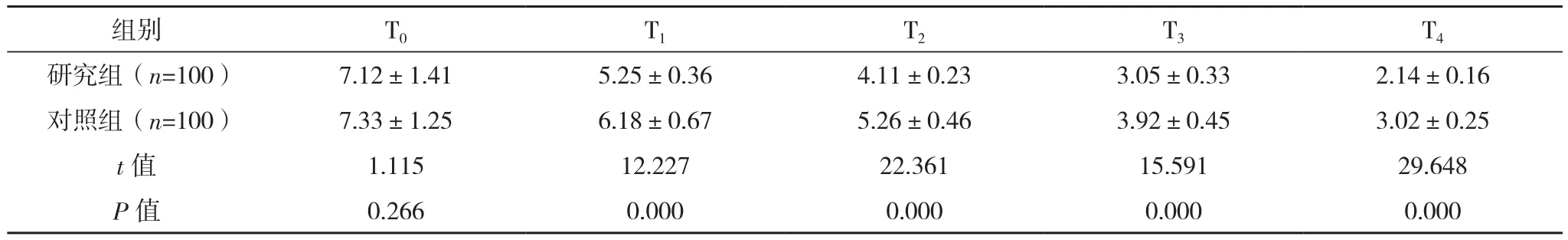
表1 两组不同时间点VAS评分对比[分,(±s)]
组别 T0 T1 T2 T3 T4研究组(n=100) 7.12±1.41 5.25±0.36 4.11±0.23 3.05±0.33 2.14±0.16对照组(n=100) 7.33±1.25 6.18±0.67 5.26±0.46 3.92±0.45 3.02±0.25 t值 1.115 12.227 22.361 15.591 29.648 P值 0.266 0.000 0.000 0.000 0.000
2.2 两组术后产妇Ramsay评分及胎儿娩出5 min Apgar评分对比
研究组术后产妇Ramsay评分高于对照组,胎儿娩出5 min后的Apgar评分也高于对照组,差异均有统计学意义(P<0.05),见表2。
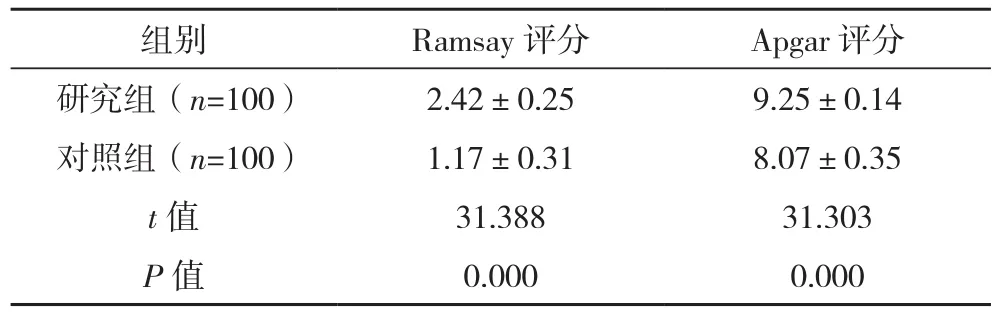
表2 两组术后产妇Ramsay评分及胎儿娩出5 min Apgar评分对比[分,(-x±s)]
2.3 两组术后不良反应发生率对比
研究组术后不良反应发生率为8.00%(8/100),低于对照组的20.00%(20/100),差异有统计学意义(P<0.05),见表 3。

表3 两组术后不良反应发生率对比[例(%)]
3 讨论
PCEA术可在有效缓解产妇分娩疼痛的同时,最大程度上保证母婴的良好预后,其在产妇分娩中有着较大的临床意义[7]。罗哌卡因具有麻醉、镇痛的双重效果,其作为首个纯左旋体长效酰胺类局麻药还可对用药部位产生较强的神经阻滞效果,虽此药有着一定的药理毒性,但其毒性较低,是目前临床上用于硬膜外麻醉的常用药物[8]。临床常将罗哌卡因与舒芬太尼联合用于产妇分娩PCEA术中,二者合用可一定程度上减少麻醉药物的总用药剂量[9]。但大量临床研究显示,舒芬太尼或会导致患者术后出现较为严重的呼吸抑制及消化道反应,因此其临床应用具有一定局限性[10]。
本研究将纳布啡联合罗哌卡因用于研究组,结果显示:该组产妇用药后不同时间点的VAS评分均低于采用舒芬太尼+罗哌卡因镇痛的对照组(P<0.05),其原因可能为纳布啡为一种纯粹μ阿片类受体拮抗剂,其对人体脊髓及背部神经中的κ受体有着较强的选择性和直接作用,可较快地对脊髓神经产生镇痛效果,且此药可有效提升产妇的雌激素及孕激素水平,以此强化其镇痛效果。临床常采用Apgar评分来评估新生儿的窒息程度及预后情况,本研究中结果显示:研究组在纳布啡+罗哌卡因镇痛下,产妇术后的Ramsay评分及胎儿娩出5 min后 Apgar评分均高于对照组(P<0.05),提示将纳布啡联合用于产妇分娩镇痛中,不仅可强化其镇痛效果,同时对改善产妇及胎儿的结局也有着重要意义。罗苹等[11]研究也显示,纳布啡用于PCEA分娩中可有效改善母婴结局,与本研究结论基本一致。此外,本研究通过统计、对比两组术后不良反应发生率,结果显示,研究组采用纳布啡替代舒芬太尼后,患者术后的不良反应发生率为8.00%,明显低于对照组的20.00%(P<0.05)。分析原因为舒芬太尼为一种选择性μ阿片类受体拮抗剂,其脂溶性较高可迅速遍布全身血液循环系统,因此该药虽有较强的镇痛效果,但其恶心呕吐、呼吸抑制等不良反应也相对更重[12]。纳布啡作为一种单纯μ阿片类受体拮抗剂,虽也可能导致患者发生一些药物不良反应,但此药具有药效封顶机制,因此其给患者带来的不良反应相对更轻[13]。相较于舒芬太尼而言,采用纳布啡+罗哌卡因对产妇实施PCEA的药物毒副反应较小,用药安全性较高,与晏明等[14]研究结果基本一致。
综上所述,将纳布啡+罗哌卡因用于PCEA分娩,可显著改善产妇分娩过程中的疼痛情况,经二者联合用药后产妇产后镇静情况及新生儿生存情况更佳,且此镇痛方案不会导致产妇发生严重不良反应,其有效性及安全性均较高,建议可在临床中进一步推广应用。
