比较单肺通气对全身麻醉下行电视辅助胸腔镜手术的中青年与老年患者脑氧代谢的影响
2022-06-22王浩源李雪燕徐江慧王海莲
王浩源 李雪燕 徐江慧 王海莲 张 军
研究[1-2]结果表明,老年患者在术后更容易发生认知功能损害。接受非心脏手术麻醉而发生术后认知功能障碍(postoperative cognitive dysfunction,POCD)的老年患者,术中发生脑血流(cerebral blood flow,CBF)或脑氧代谢率(cerebral metabolic rate of oxygen,CMRO2)异常的比例较未发生POCD者明显升高,提示非心脏手术POCD的发生可能与术中脑氧代谢异常而非全身性代谢改变有关。肺癌是中国发病率和死亡率较高的恶性肿瘤之一[3],开胸手术创伤大、应激反应明显,患者术后疼痛和全身炎症反应剧烈,加之保障胸科手术顺利进行的关键技术——单肺通气(one-lung ventilation,OLV)造成的通气血流比例失调更进一步加剧了患者术中发生低氧血症的风险,并可能影响其血流动力学稳定,诱发脑部微循环变化,引起脑氧供需失衡及代谢异常[4-5]。脑功能紧密依赖于能量代谢,因此合适的脑氧及能量底物供给十分重要。老年患者脑线粒体功能及能量代谢能力降低,故术中脑氧代谢异常较青年患者更为显著[5]。一般情况下, 脑氧代谢与动脉血氧合、CBF量及脑耗氧量密切相关, 而脑组织对氧的摄取率又取决于CBF量[4-6]。CMRO2升高时, 脑血管将通过自身调节增加脑组织的血流量,进而维持CMRO2与CBF量之间的平衡。当此平衡失调时,可导致脑继发性损伤,从而可能影响患者的术后认知功能[7]。综合上述研究背景,本研究假设在OLV期间老年患者脑代谢能力较中青年患者显著降低,更易产生损伤。为验证该假设,本研究纳入接受电视辅助胸腔镜手术(video-assisted thoracoscopic surgery,VATS)的患者,按年龄分为两组,比较不同年龄段患者在OLV下行 VATS时是否存在脑氧代谢差异。
1 对象与方法
1.1 研究对象 本研究为单中心、前瞻性、观察性队列研究。收集2020年7—12月在复旦大学附属华山医院行VATS 患者的临床资料。纳入标准:年龄18~80岁,拟在全身麻醉下行VATS,ASA 分级为Ⅰ或Ⅱ级,BMI≤30 kg/m2,术前肺功能正常,具有正常精神行为能力,愿意配合并完成整个试验过程。排除标准:术前有精神障碍,服用镇痛、镇静或抗精神失常药物,有严重的系统性疾病(如呼吸衰竭、心力衰竭和肝、肾功能受损等),不能耐受长时间(≥30 min)OLV,妊娠,近3个月参加其他临床试验。结合文献[4-6]的研究结论及本研究预实验结果,预估老年患者与中青年患者的CMRO2差值约为7%~8%;α=0.05,β=0.2,按照公式N=Z2×[P×(1-P)]÷E2(N为样本量;Z为统计量;检验水准α=0.05;检验效能1-β=0.8; 95%CI时,Z=1.96;E为误差值;P为概率值)计算出患者样本量为各组37例, 以5%脱落率计算,共需78例患者,因此本研究共纳入78例患者。本研究经医院伦理委员会审核、批准[批准号:2020(临审)第(796)号],所有患者均签署知情同意书。
将入选患者按年龄分为两组:中青年组(18~59岁)和老年组(>59岁)。收集两组患者的一般资料:年龄,性别,BMI,ASA分级,术前合并的基础疾病,手术位置,麻醉时间,手术时间,OLV时间,麻醉后监测治疗室(postanesthesia care unit,PACU)停留时间,拔管时间,术中出入液量。

1.3 脑氧代谢评价指标 分别在麻醉诱导前(T1)、诱导后15 min(T2)、OLV 30 min(T3)、OLV 60 min(T4)、双肺通气15 min(T5)及苏醒脱氧后(T6)6个时间点经桡动脉和颈静脉球部各采血0.3 mL,行血气分析。根据Fick公式分别计算动脉血氧含量(CaO2)、颈静脉血氧含量(CjvO2)、动静脉血氧含量差值(Ca-jvO2)、动静脉血糖差值(Da-jvG)、动静脉乳酸差值(Da-jvLac)、氧碳水化合物指数(OCI)、CMRO2(即Ca-jvO2与CaO2的比值)。计算公式为:CaO2=(Hb×1.34×SaO2)+(paO2×0.003);CjvO2=(Hb×1.34×SjvO2)+(pjvO2×0.003) ;Ca-jvO2=CaO2-CjvO2;Da-jvG=a-G-jv-G;Da-jvLac=a-Lac-jv-Lac;OCI=Ca-jvO2÷[(a-G+1/2×a-Lac)-(jv-G+1/2×jv-Lac)];CMRO2=(CaO2-CjvO2)÷CaO2;其中,Hb为血红蛋白值,pjvO2为颈静脉氧分压,SaO2为动脉血氧饱和度,SjvO2为颈静脉血氧饱和度,CjvO2为颈静脉球氧含量,a-G为动脉血糖值,jv-G为颈静脉血糖值,a-Lac为动脉乳酸值,jv-Lac为颈静脉乳酸值。
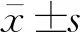
2 结 果
2.1 患者分组及一般资料比较 78例患者中,中青年患者39例,试验过程中剔除2例(1例在手术开始后外科医师更改手术方式使得OLV时间<30 min,另1例术毕时发现患者手术部位出血,再次行剖胸探查);老年患者39例,试验过程中剔除1例(患者行肺楔形切除术,OLV时间<30 min)。分别有37和38例患者纳入中青年组和老年组。与中青年组患者相比,老年组患者术前心律失常发生率显著增高,麻醉时间显著延长,术中失血量显著增多(P值均<0.05)。见表1。术中OLV期间,中青年组有1例、老年组有2例出现氧合改变(动脉血氧合指数<200)。两组间术前及术后其他一般资料的差异均无统计学意义(P值均>0.05)。见表1。
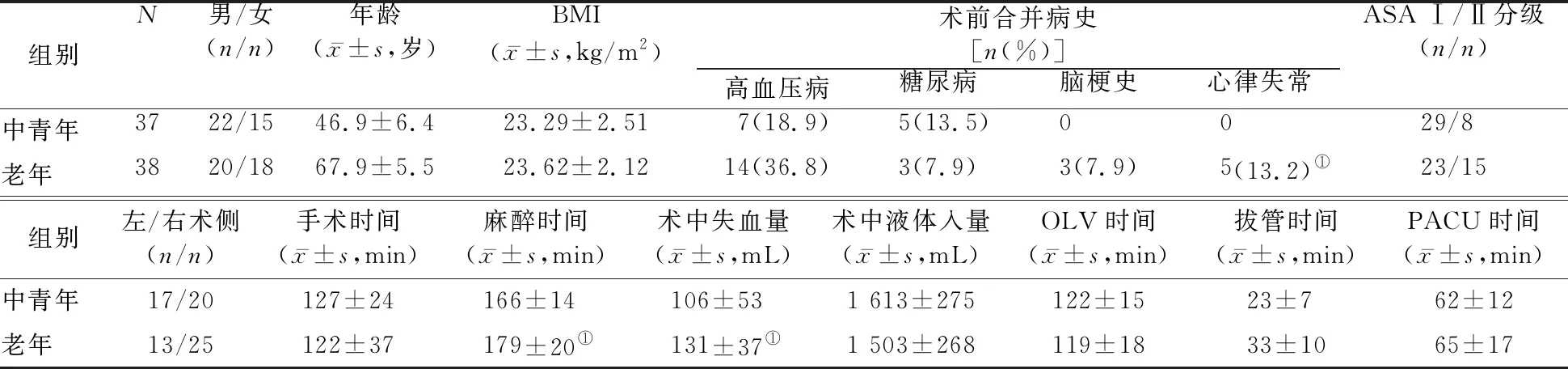
表1 两组患者术前及术后一般资料比较
2.2 两组患者脑氧代谢评价指标的组内及组间比较 与同组T2时间点相比,两组T3时间点CaO2、CjvO2均显著降低(P值均<0.001),提示麻醉和OLV可影响脑氧代谢;与同组T3、T4时间点相比,两组患者T5时间点CaO2、CjvO2均显著升高(P值均<0.05);与同组T2时间点相比, 两组T3、T4时间点Da-jvG、Da-jvLac、OCI和CMRO2的差异均无统计学意义(P值均>0.05),提示两组变化趋势基本一致。两组组间相同时间点脑氧代谢指标的差异均无统计学意义(P值均>0.05)。见表2。
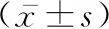
表2 两组患者脑氧代谢评价指标数值的组内及组间比较
3 讨 论
本研究为单中心、前瞻性、观察性队列研究,观察OLV对不同年龄行VATS的患者手术期间及术后脑氧代谢的影响。本研究通过比较两组不同年龄段患者经桡动脉和颈静脉球部取血的血气分析结果发现,尽管与术前相比,术中麻醉和OLV可影响两组患者围手术期脑氧代谢,但组间差异无统计学意义,即中青年和老年患者在麻醉及OLV后均存在脑代谢功能受损,但在苏醒后相关指标逐渐恢复至术前水平。这与本团队的研究假设相悖,在设定的时间点获取的脑氧代谢指标并未提示老年患者在围手术期脑代谢功能受损风险大于中青年患者。
本研究的一般资料结果显示,老年组患者术前心律失常发生率显著高于中青年组,而两组间其他合并疾病患者比例的差异无统计学意义,与文献[10-11]报道的老年患者通常较中青年患者合并更高的高血压病、糖尿病、脑梗死的比例的结论相悖,而这些疾病也会影响机体脑氧代谢功能。原因可能为本研究纳入的样本量较小,无法行进一步的分层分析,以研究相关合并症对围手术期患者脑代谢功能的影响。此外,与中青年组相比,老年组患者麻醉时间更长(平均相差的13 min),这可能与老年患者麻醉诱导时间和苏醒时间更长有关;术中失血量更多(平均相差约30 mL),这可能与老年患者凝血功能减退有关。但上述围手术期差异对患者脑生理因素(如血流动力学和氧合状态)的改变并未造成明显影响,因此笔者推测这对主要研究终点(即VATS期间脑氧代谢指标)也可能无显著影响。老年患者由于脑神经细胞数量减少、脑容量下降,以及能量代谢储备能力降低,可能对代谢应激的反应与中青年患者有差异[12-13]。胸科手术中麻醉与OLV可造成脑的代谢应激,从而增加脑功能损伤的发生风险[14-16]。考虑到老年患者具有更高的合并症罹患比例及中枢神经系统老化概率,因此更可能在围手术期发生脑代谢异常,但本研究结果尚未证实上述假设。由于监测条件的限制,本研究没有连续、实时测定脑代谢指标,仅选择其中几个关键时间点进行分析,因此不能完全排除两者之间可能存在差异。
与清醒时吸空气不同,麻醉诱导后由于FiO2的升高及神经活动的抑制,患者CaO2有所上升[16];随着OLV开始,患者各项氧合指标逐渐下降,在OLV 30 min时最低,随着OLV时间的延长,各项指标有所回升,这可能与乏氧性肺血管收缩逐渐缓解有关[17]。本研究结果显示,中青年组和老年组CaO2和CjvO2的变化趋势基本一致,而Ca-jvO2随着CaO2和CjvO2的变化发生相应变化,在麻醉OLV 30、60 min后有所下降,这可能与OLV的非生理性通气方式加之患者侧卧位引起的通气血流比例失调和肺内分流有关,部分指标在双肺通气后恢复到OLV前水平。由于神经细胞的主要能量来源为葡萄糖,正常脑功能的维持主要依赖葡萄糖的有氧代谢,脑氧代谢与脑葡萄糖代谢呈平行相关[16]。本研究结果显示,OLV期间,Da-jvG、Da-jvLac与术前比较变化不显著,提示无氧代谢发生率较低,而OCI和CMRO2是反映脑氧代谢的敏感指标,在两组间比较的差异则无统计学意义。提示OLV期间,尽管老年患者合并更多基础疾病,甚至既往脑梗死发生率也较高,但老年患者与中青年患者一样,可通过自身调节机制,维持脑氧供需平衡[16-17]。
OLV期间患者容易发生低氧血症,从而影响全脑或局部脑的代谢与氧合[16-17]。但本研究发现,术中OLV期间发生低氧血症的病例数有限,中青年组有1例、老年组中有2例出现氧合改变(动脉血氧合指数<200)。局部脑氧饱和度(rSO2)可无创反映局部脑皮层的氧合情况。研究发现,老年患者术前rSO2低与术后谵妄的发生相关。一项meta分析结果显示,术中监测rSO2有助于降低POCD发生率[15];但也有研究[16]结果显示,术中rSO2数值与POCD之间无显著相关性。有研究[17]指出,OLV期间脑左侧区域氧饱和度<基础值90%及右侧区域氧饱和度<基础值85%,可能增加胸科术后谵妄的发生风险。因此,rSO2监测在预测术后认知损害中的作用目前尚不明确。而经颈静脉球检测的rSO2主要用于监测一侧大脑半球的氧合情况,以了解整体脑代谢状态,但对局部脑氧代谢情况的反应并不灵敏。既往有研究[17]发现,在体外循环期间发生颈静脉球rSO2下降可预测老年患者心脏手术后短期的神经功能障碍发生情况,但其对非心脏手术POCD是否具有预测作用鲜见报道。联合监测全脑脑氧饱和度和rSO2能否进一步提高对术后神经功能损害的预测价值目前尚不明确,但本研究可为该类研究打下初步的理论基础。
本研究尚存在一些不足:①样本量较小,如需要研究脑代谢与术后认知损害之间的相关性,可能需要更大的样本量论证两者之间是否存在因果关系。②本研究未测定脑血流速度和脑血管直径,因此无法估算CMRO2;而对不同年龄患者在OLV期间的CMRO2进行比较,可能有助于了解老年患者是否更容易在VATS期间发生脑代谢改变。③本研究采用了相似的吸入麻醉药浓度维持患者术中麻醉深度,但并未监测麻醉深度,麻醉深度的差异也可能影响脑代谢指标。
综上所述,对于行VATS的中青年和老年患者,尽管麻醉与OLV可影响术中患者的脑代谢功能,但在围手术期并未因年龄差异而导致OLV对脑氧代谢产生明显影响。因此,老年患者更易发生POCD是否与围手术期脑氧代谢改变存在相关性,尚需进一步研究确证。
