横窦狭窄合并颈静脉球高位对乙状窦血管血流动力学影响的数值模拟
2022-06-29薛晓飞穆振霞黄素琴符珉瑞李小帅仇晓妤高斌赵鹏飞王振常常宇
薛晓飞 穆振霞 黄素琴 符珉瑞 李小帅 仇晓妤 高斌 赵鹏飞 王振常 常宇
0 引言
研究表明耳鸣在人群中的患病率为10%~25%,而搏动性耳鸣(pulsatile tinnitus,PT)是一种较为罕见的耳鸣类型,约占整体耳鸣人口的4%[1],长期存在可影响患者的生活质量,严重者可导致抑郁甚至自杀[2]。与搏动性耳鸣相关的病因多达56种[3],根据病因不同可分为动脉源性和静脉源性。临床中,静脉源性PT所占比例高达84%[4],且多是由于静脉的异常或变异所致[5-6]。其表现特征为与患者脉搏一致的节律性,常被描述为“呼呼声”[7]。静脉源性搏动性耳鸣(venous pulsatile tinnitus,VPT)的病因较多,如横窦狭窄[8]、颈静脉球高位并骨壁缺失[9]、乙状窦(sigmoid sinus,SS)憩室并骨壁缺失[10-11]、异常导静脉[12-13]。静脉源性搏动性耳鸣的多病因表现为患者治疗带来一定的困难。
横窦狭窄(transverse sinus stenosis,TSS)在VPT患者的发生率为33%~83%[14],多见于患侧横窦和乙状窦交界区。近年来,Baomin等[15]、 Boddu等[16]的研究表明支架成形术可以有效解除横窦狭窄,消除狭窄导致的血流动力学异常,在颅内静脉窦狭窄所致颅内高压及耳鸣的治疗方面有很好的疗效。Signorell等[17]在对一名伴有横窦狭窄的耳鸣患者行血管内支架植入术后,该患者耳鸣症状得到了明显的改善,证实横窦狭窄是PT的直接原因。而在另外一组针对46名因横窦狭窄导致搏动性耳鸣患者的研究中,Baomin等[18]在对该研究中的46名耳鸣患者行支架植入术后,46名搏动性耳鸣患者的症状均得到明显改善。Stephanie等[19]回顾性分析发现,对14名横窦狭窄耳鸣患者进行支架植入术后,患者均康复无复发症状。Han等[20]采用计算流体力学理论研究植入颈内静脉支架对乙状窦内血流的影响,结果表明支架植入后能够显著降低横窦内的血流速度,进而间接改善乙状窦内血流湍流的程度。
颈静脉球高位(high-riding jugular bulbs,HJB)已被认为是部分PT患者的来源,约占PT患者30%[21]。Adler等[22]、Buckwalter等[23]、Chandler等[24]的研究表明PT随颈静脉流量的变化而变化,同侧颈静脉流量减少会导致耳鸣症状减轻,而高流量状态下流量的增加与搏动性耳鸣强度的增加有关。Kao等[25]的研究发现颈静脉球的解剖形态和由此产生的血流模式之间有很强的相关性,抬高的颈静脉球有明显的漩涡。其次,单纯的颈静脉球高位并不导致VPT的发生,颈静脉球周围的骨壁缺失是VPT发生的必要条件。Liu等[26]、Yeo等[27]通过重建颈静脉球周围的骨壁缺失处可治疗此类病因。
以上研究表明横窦狭窄和颈静脉球高位导致的血流动力学改变是VPT的发病因素,但是缺乏横窦狭窄合并颈静脉球高位相关病例的血流动力学研究。血流动力学的研究方法有很多,其中计算流体动力学(computational fluid dynamics,CFD)数值模拟已经被广泛应用于血流动力学的分析,将多维流场数据利用科学计算可视化进行处理,可以更清楚地认识血液流场中特定区域的血液动力学特点。此外,CFD数值模拟能够得出实验中所难以得出的复杂流动参数,随着计算机硬件和软件不断的进步,可以研究特定病灶处的几何和力学因素对血液动力学的影响。
多病因的分析对临床医生判断患者的病情十分重要,可以帮助医生采用更加准确的治疗方案。因此,本研究就横窦狭窄合并颈静脉球高位对乙状窦血管血流动力学的影响进行数值模拟,定量计算横窦狭窄程度和颈静脉球高度的几何因素对乙状窦血管血流动力学的影响,探究其对搏动性耳鸣发生和发展的影响规律。
1 材料与方法
1.1 患者信息
本研究收集了1例PT患者的CTA图像。患者为女性,35岁,诊断为左侧乙状窦骨壁缺失(sigmoid sinus wall dehiscence,SSWD),具有轻度横窦狭窄和颈静脉球高位,行骨壁修复术后耳鸣消失。CTA图像(分辨率为512×512像素,像素尺寸为0.625 mm)由256层螺旋CT扫描仪(飞利浦)获得。本研究使用的医疗资料来源于北京友谊医院,经机构评审委员会批准,并征得患者同意。
1.2 模型构建
将患者的CTA医学图像数据导入MIMICS 20.0以生成3D几何模型。将重建的三维几何模型导入Freeform软件进行光滑处理,得到几何实例,如图1所示。图1中黑色圆区域处为乙状窦壁异常区域(sigmoid sinus wall anomalies,SSWA)。横窦狭窄根据病因不同可分为腔内阻塞或腔外压迫。腔外压迫表现为无混浊管腔内相对较长的光滑圆锥段,通常由脑实质压迫所致。腔内梗阻的特点是腔内充盈缺损,混浊的管腔内边界清晰,常见于蛛网膜颗粒增大或静脉窦血栓形成[28]。
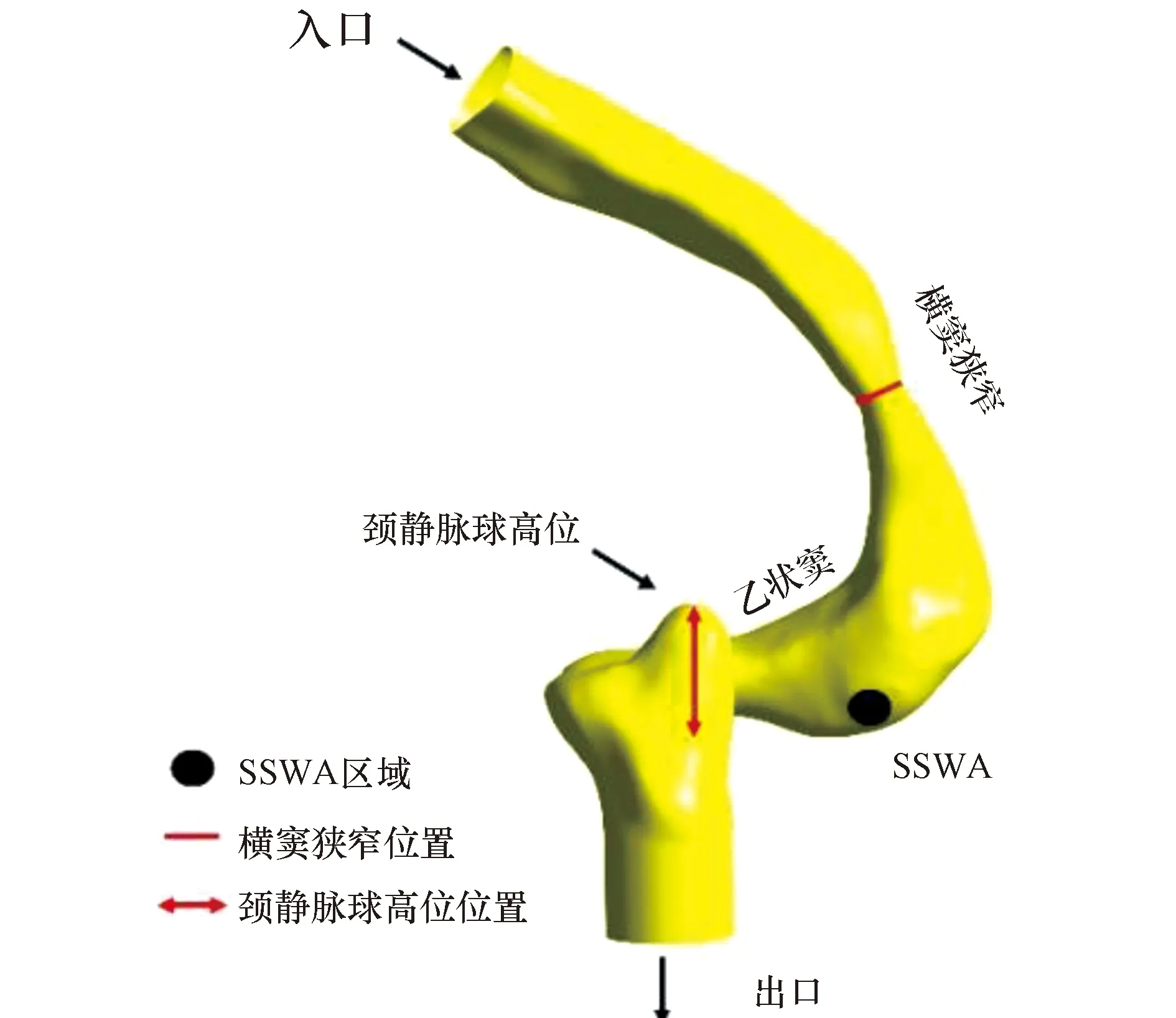
图1 血管三维几何模型Figure 1 Three-dimensional geometric model of blood vessel
本研究采用腔外压迫所导致的锥形狭窄。临床中横窦狭窄的实际位置通常处于横窦远段,靠近横窦和乙状窦交界处[15]。以往对TSS的评估多采用半定量的方法,即横窦狭窄处与正常窦腔横径之比。但是单纯计算横径之比会比实际狭窄偏小,无法反映真正的狭窄程度,因此本研究采用更为准确的横截面积之比。通过Freeform软件人工制作出正常血管(0%)、轻度狭窄(25%)、中度狭窄(50%)、重度狭窄(75%)4种血管模型。颈静脉球高位通常以达耳蜗蜗窗层面设为1度,达前庭窗层面为2度,达水平半规管层面为3度判定颈静脉球高位。为了更好地对颈静脉球高度进行量化,将颈静脉球高度分为3类:0 cm,达外耳道底部;0.5 cm,达外耳道底与水平半规管中间;1.0 cm,达水平半规管层面。将以上3种颈静脉球高度分别在不同横窦狭窄程度模型上进行重建,得到如图2所示的12个模型。

a-横窦狭窄0%合并颈静脉球高度0 cm;b-横窦狭窄25%合并颈静脉球高度0 cm;c-横窦狭窄50%合并颈静脉球高度0 cm;d-横窦狭窄75%合并颈静脉球高度0 cm;e-横窦狭窄0%合并颈静脉球高度0.5 cm; f-横窦狭窄25%合并颈静脉球高度0.5 cm;g-横窦狭窄50%合并颈静脉球高度0.5 cm;h-横窦狭窄75%合并颈静脉球高度0.5 cm;i-横窦狭窄0%合并颈静脉球高度1.0 cm;j-横窦狭窄25%合并颈静脉球高度1.0 cm;k-横窦狭窄50%合并颈静脉球高度1.0 cm; l-横窦狭窄75%合并颈静脉球高度1.0 cm图2 三维重建不同狭窄程度合并不同颈静脉球高度血管模型Figure 2 Three-dimensional reconstruction of vascular models with different degrees of stenosis and differentjugular bulb heights
1.3 生成网格模型及三维血流动力学数值模拟分析
利用FLUENT对三维几何模型进行网格划分,生成高质量的自适应多面体三维网格,如图3(a)所示。为了确定合适的网格大小,选择平均壁面压力作为网格独立性测试的标准。平均壁面压力的位置从横窦-乙状窦交界处至乙状窦下游的正常区域。压力误差小于5%的网格被认为是可接受的,如表1所示。结果表明,对于本研究而言,20万个多面体单元是足够的,生成了4个边界层,用于求解无滑移边界的薄边界层内的流体。假设血液为各向同性、均匀且不可压缩的牛顿流体。由于没有具体的流量信息,入口采用了质量流量边界条件的时变脉冲波形,出口设置为0 Pa,如图3(b)所示。血液黏滞系数为0.003 5 Pa·s,血液密度为1 050 kg/m3,血液流动遵守质量和动量守恒定律,即连续性方程和Navier-Stokes方程。心动周期设置为0.8 s,分为8 000步,每步0.000 1 s。为确保计算准确,计算3个心动周期以消除初始血流条件的影响,收敛进度设置为10-5。

图3 网格划分(a)及边界条件(b)Figure 3 Grid division and boundary conditions

表1 网格无关性测试的结果Table 1 Results of grid independence test
1.4 数值模拟结果的后处理
应用CFD-POST和ENSIGHT软件对运算得出的血流动力学参数进行可视化后处理,得到各项参数的直观图像,并对各个模型进行相应处理。其中时间平均壁面压力(TAPavg)、时间平均体积涡量(TAVavgV)是用等式定义的:
(1)
(2)
式中:pi为单元i的压力;T为心动周期;si为单元i质心处的标量分量;Si为单元i的面积。
(3)
式中:▽×ui为单元i的速度向量的旋度;si为单元i的质心处的向量分量;Vi为单元i的体积。
2 结果
2.1 血管壁压力
图4显示了时间T1处SS的壁面压力分布,红色表示高压力值,蓝色表示低压力值。在每个模型的T1时刻,SSWA区域的压力高于周围区域。这与以前的研究结果是一致的,表明SSWA区域的异常壁面压力确实是PT的一个重要特征[29]。为了定量分析横窦狭窄合并颈静脉球高位下SSWA区域壁面压力的变化,计算了每个模型在1个心动周期内的壁压。图5中黑色箭头所指区域为SSWA区域,在此区域求TAPavg值。

图4 壁面压力Figure 4 The wall pressure

图5 SSWA位置Figure 5 SSWA position
结果表明,当横窦狭窄程度为0%时,随着颈静脉球高度的增加,TAPavg分别增加23.60%、21.62%;当横窦狭窄程度为25%时,TAPavg分别增加26.53%、24.16%;当横窦狭窄程度为50%时,TAPavg分别增加21.80%、19.91%;当横窦狭窄程度为75%时,TAPavg分别增加13.05%、13.78%。可以看出在相同横窦狭窄程度下,颈静脉球高度的增加会导致SSWA区域壁面压力不同程度的升高。横窦狭窄程度为25%时,颈静脉球高度的增加对TAPavg的影响最大;当横窦狭窄程度为75%时,颈静脉球高度的增加对TAPavg的影响最小。
当颈静脉球高度为0cm时,随着横窦狭窄程度的增加,TAPavg分别增加-0.31%、10.41%、28.97%;当颈静脉球高度为0.5 cm时,TAPavg分别增加2.05%、8.80%、17.96%;当颈静脉球高度为1.0 cm时,TAPavg分别增加1.77%、8.86%、20.65%。可以看出在相同颈静脉球高度下,横窦狭窄程度的增加会导致SSWA区域壁面压力不同程度的升高。当颈静脉球高度为0 cm时,横窦狭窄程度的增加对TAPavg的影响最大。
2.2 涡量
为了量化不同血管模型之间的速度流线差异,研究了SS处的TAVavgV变化。图6中黑色箭头所指白色区域为SS的位置。结果表明,随着颈静脉球高度的升高,SS处的TAVavgV并无明显的变化。当颈静脉球高度为0 cm时,随着横窦狭窄程度的增加,TAVavgV分别增加21.78%、45.42%、147.26%;当颈静脉球高度为0.5 cm时,TAVavgV分别增加22.79%、43.27%、144.99%;当颈静脉球高度为1.0 cm时,TAVavgV分别增加21.55%、45.20%、155.93%。可以看出颈静脉球高度相同时,随着横窦狭窄程度的增加,TAVavgV具有明显变化,当横窦狭窄程度达到75%时,TAVavgV变化最大。

图6 SS的位置Figure 6 SS position
2.3 血流流线图
图7为时间T1时刻的速度流线。随着横窦狭窄程度的增加,涡量逐渐增大,流线变得更加无序。通过流线图对比可以发现高速流线撞击乙状窦壁,然后达到SSWA区。当颈静脉球高度不变时,横窦狭窄程度50%和75%可见狭窄后区域血流加速。当横窦狭窄程度不变时,颈静脉球高度的变化对乙状窦区域的血流并未见明显的影响。
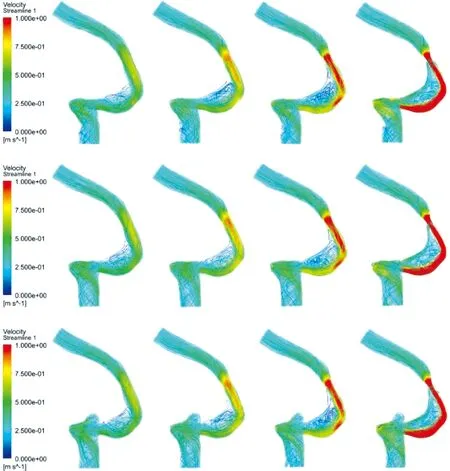
图7 血流流线图Figure 7 The streamline of blood flow
3 讨论
本研究首次采用横窦狭窄合并颈静脉球高位理想化模型定量探究其对乙状窦血管血流动力学的影响。结果显示,横窦狭窄和颈静脉球高位可引起异常的壁面压力,这与Fan的工作是一致的[30]。在相同横窦狭窄程度下,颈静脉球高度的升高会增加SSWA区域的壁面压力,但是颈静脉球高度0.5 cm与1.0 cm相比,并无明显的TAPavg增大。这提示当颈静脉球高度达到某一个高度时,继续升高的颈静脉球对乙状窦区壁面压力影响可能不会产生明显的变化。不同的横窦狭窄程度中,升高的颈静脉球对TAPavg的影响不同,其中25%狭窄程度影响最大,75%狭窄程度影响最小。在相同的颈静脉球高度下,横窦狭窄程度的加深都会造成TAPavg的增大。当颈静脉球高度为0 cm时,TSS对TAPavg的影响最大。由此可以看出,颈静脉球高度的升高和横窦狭窄程度的加深,都会造成TAPavg的增加,并且颈静脉球高位会加深横窦狭窄所造成的异常壁面压力。此外,本研究显示的壁面压力升高区域与患者骨壁缺失区域相吻合,这提示SSWD的发生可能是由长期以往的异常壁面压力所造成。SS区域的异常壁面压力引起覆盖在SS区周围组织上的颞骨振动反应[31]。随着时间的推移,SS区周围的颞骨会变薄,甚至裂开[32]。而对于患有SSWD的PT患者,血管振动可以通过空气从颞骨直接传播到鼓膜[30]。鼓膜有较强的血流声,这是由于骨传导增强或外声屏蔽减弱所致。因此对于横窦狭窄合并SSWD的患者,仅治疗SSWD可能会在一定程度上增加再次发生骨壁损伤和耳鸣的概率。
从横窦射出的静脉血流在横窦-乙状窦交界处急剧转向,影响SSWA区的管腔,并在横窦-乙状窦交界处形成明显的涡流[33]。先前的研究表明,在存在SSWD的情况下,SS中的涡流产生的声音可以通过空气传递到中耳,或者通过骨传导传递到内耳[34]。本研究表明,在横窦狭窄程度不变的条件下,颈静脉球高度的变化对TAVavgV影响不大。当颈静脉球高度不变时,横窦狭窄程度越大,TAVavgV值越大。此外,不同的颈静脉球高度下,横窦狭窄对TAVavgV的影响程度差异不大。因此当患者存在横窦狭窄合并SSWD时,颈静脉球高度的升高对TAVavgV影响较小,患者的耳鸣程度可能并不会因此而加深。
本研究通过定量计算,对横窦狭窄合并颈静脉球高位对乙状窦血流动力学的影响有了更加深入的了解,但仅仅是从横窦狭窄程度和颈静脉球高度进行探究,对于患者自身的生理、病理因素没有探讨。横窦狭窄所在的位置、类型等都会对乙状窦处的血流动力学产生影响,这将是下一步需要继续探讨的问题。此外,本研究样本量不足,后续研究需要扩大样本量,增加结论的证据力和有效性。
4 结论
通过对横窦狭窄合并颈静脉球高位的静脉血管进行三维重建和有限元分析,定量计算了对乙状窦血管的血流动力学影响。结果表明,在相同的横窦狭窄程度下,颈静脉球高度的变化对SSWA区域的TAPavg影响较大,而对SS处的TAVavgV影响不明显。在相同的颈静脉球高度下,横窦狭窄程度的加深,对SSWA区域的TAPavg和SS处的TAVavgV均有明显的影响。当横窦狭窄与颈静脉球高位同时存在时,横窦狭窄对乙状窦血管血流动力学的影响显著,可能是导致PT的主要原因。SSWD可能是由高速血流冲击而成。
