比较高频喷射通气与台上插管对气管隆突切除重建手术患者术中氧合的影响
2022-06-22邱郁薇吴镜湘
邱郁薇 吴镜湘
气管隆突区域的肿瘤及手术操作的复杂性和高风险性不仅挑战胸外科医师的手术操作水平,同样考验麻醉科医师的气道管理能力[1]。术中患者气管隆突部位的切除和重建,需要麻醉科与胸外科医师间密切沟通、合作。开放隆突切除重建手术的经典气道管理方式为间断进行术中支气管插管(简称台上插管)行单肺通气以维持氧合[2]。然而,在该气道管理方式下,行气道吻合时需要多次退出通气导管,间断停止通气,干扰胸外科医师的手术操作,增加患者低氧血症的发生风险[3]。随着微创化医疗日益普及,对于胸腔镜下行气道重建手术时,术中如何进行气道管理尚缺乏公认的指导意见。因此,有效解决隆突切除重建手术(开放或微创)术中麻醉科医师和胸外科医师共享气道、优化通气管理的问题,是胸科麻醉的重点与难点[1]。
高频喷射通气(high frequency jet ventilation,HFJV)是一种在高频正压通气基础上改良的机械通气技术。近年来,HFJV在胸科麻醉中逐步得到普及,可应用于开放气道手术、胸腔镜手术或气道狭窄行呼吸介入手术治疗的患者[4-5]。HFJV主要采用低气道压、高频率、低通气量等模式,可有效地管理患者气道,预防术中低氧血症的发生[6-7]。在隆突切除重建手术中,相比经典的术中台上插管,HFJV具备不影响胸外科医师手术操作,无需间断停止通气的优势[8],这种优势在胸外科微创气管重建手术的气道管理中更加突出。本研究团队在前期探索了HFJV应用于气管隆突切除重建手术术中气道管理的效果,发现在胸腔镜单孔手术中可采用HFJV进行补救或常规气道管理。然而,国内外关于隆突切除重建手术的文献较少,气道管理方式不一,且鲜见HFJV在该类手术中的应用报道,故尚缺乏HFJV与台上插管比较的循证学依据[8-9]。本研究团队结合前期对该类患者气道管理的经验,拟比较HFJV联合交换导管与传统台上插管对术中患者氧合的影响,旨在建立安全有效的术中气道管理方案。
1 对象与方法
1.1 研究对象 选择2018年1月1日—2021年8月31日在上海市胸科医院因气管及支气管良、恶性肿瘤择期行气管隆突切除重建手术,且术中需行“台上插管”或“高频通气”的患者80例。排除标准:①行急诊手术的患者;②隆突病变严重阻塞气道或双侧总支气管无法通气,需行体外循环辅助的患者;③袖状切除伴局部隆突成形,无需术中“台上插管”或“高频通气”处理的患者。患者临床资料来源于上海市胸科医院麻醉信息管理系统及患者住院信息系统,检索关键词为“2018年1月1日—2021年8月31日”“择期手术”“隆突切除”“高频通气”或“台上插管”,并根据检索结果由2名研究人员进行人工检查并确认,当出现意见分歧时,由第3名研究人员进行核实。本研究为回顾性队列研究,已获得医院伦理委员审核、批准(批准号:IRB#IS2146)。
1.2 资料收集 从上述系统中检索并记录患者的一般资料(年龄、性别、身高、体重、ASA分级),既往病史(高血压、糖尿病、缺血性心脏病等),术前诊断,术前是否接受过气道介入治疗,术前是否接受放射治疗(简称放疗)、化学治疗(简称化疗)或免疫治疗,手术类型。
1.3 分组方式 根据气管隆突切除重建手术术中气道管理的方式,将纳入患者分为HFJV组和台上插管组。气管隆突手术的常规手术路径为经右侧切口进胸,游离、离断气管隆突和双侧总支气管,在切除病变后,根据切除范围将气管下段与左总支气管行端端吻合,与右总支气管或右中间支气管行端侧吻合;如切除范围超过4 cm,先行左总支气管与右总支气管吻合,形成新隆突,再与气管下段吻合[10]。
HFJV组为经喉罩或单腔气管导管置入1根改良的空心、细口径可通气的交换导管(长度为90 cm,外径为6 mm,由维力医疗器械有限公司生产,图1)。离断气管隆突后,交换导管远端置入左总支气管,近端连接HFJV呼吸机(TwinStream,奥地利卡尔莱纳有限公司),采用单管模式进行高频通气。设定初始通气参数:FiO280%, 通气频率100~120次/min,吸呼比1∶2,驱动压力1.0~1.2 Pa。使用HFJV模式不影响胸外科医师术中操作,可根据经皮动脉血氧饱和度(SpO2)数值进行通气参数调整。
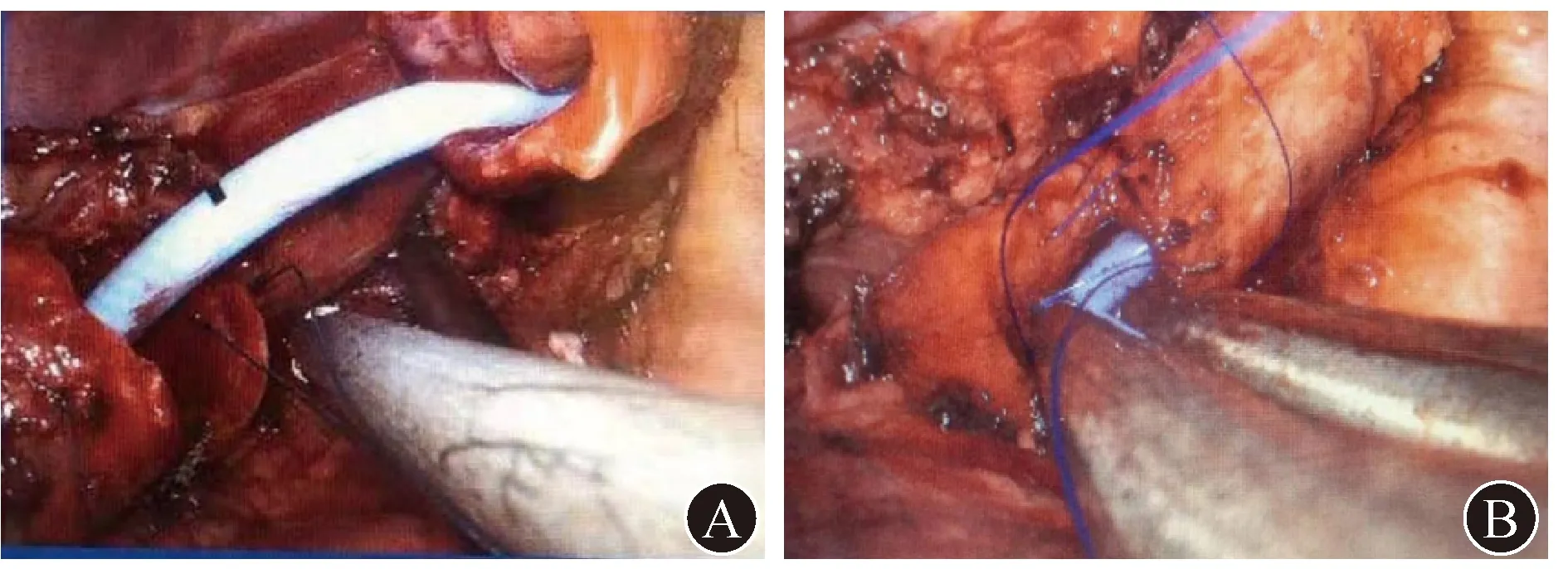
A 术中通气吻合气管后壁,交换导管进入左总支气管,不干扰手术操作 B 术中吻合气管前壁,交换导管可连接HFJV呼吸机,无需中断手术
台上插管组为术中外科医师离断气管隆突后,在术野插入一根加长的支气管导管进入左总支气管。支气管导管远端位于左总支气管,应避免置入过深而阻塞左上叶,近端则连接一套经环氧乙烷溶液消毒的螺纹管并跨术野连接呼吸机行机械通气。气管下段与左总支气管吻合时,需多次间断移除支气管导管进行手术操作,麻醉科医师根据SpO2值提醒胸外科医师再次置入导管进行单侧肺通气。气管下段与左总支气管吻合完毕后撤除台上插管,经原有双腔管或单腔管进行通气。如台上插管无法保障氧合,应用HFJV进行补救后,该患者仍然纳入台上插管组。
1.4 观察指标 主要观察指标为术中低氧血症的AUC。术中低氧血症的定义为患者在术中至少发生1次SpO2<90%且持续1 min以上[11]。检索麻醉信息系统记录的纳入患者经测量(测量间隔时间为10 s)得到的所有SpO2值,数值经Python脚本数据处理后计算术中SpO2<90%的AUC(SpO2的设定阈值为90%,时间为所有SpO2<90%时间的加成;低氧血症的AUC等于所有SpO2<90%的时间累积的AUC)。
次要观察指标:①术中低氧血症的累积时间,其定义为所有SpO2<90%时间的总和。②严重低氧血症的AUC和累积时间。术中严重低氧血症的定义为术中至少发生1次SpO2<80%且持续1 min以上[11];术中严重低氧血症的AUC为SpO2<80%的时间累积的AUC,计算方法同前。③氧合不佳的AUC和累积时间。术中氧合不佳定义为SpO2<95%[12];术中氧合不佳的AUC为SpO2<95%的时间累积的AUC,计算方法同前。
其他指标包括患者术后住院时间、住院期间严重并发症(持续肺部漏气、肺部感染、呼吸衰竭、再次气管插管、死亡)及不良事件发生情况。

2 结 果
2.1 一般资料比较 符合纳排标准的30例患者纳入统计分析,其中HFJV组8例,台上插管组22例。30例患者中,1例台上插管组患者最初采用台上插管进行左总支气管通气,因无法维持氧合,后停止台上插管改用HFJV进行补救顺利完成手术,并实现手术侧完善的肺萎陷。台上插管组仅有1例患者(4.5%,1/22)接受胸腔镜手术,而HFJV组有4例(4/8)患者接受了胸腔镜手术,两组患者的手术类型和性别分布的差异均有统计学意义(P值均<0.05)。台上插管组和HFJV组分别有 18例(81.8%)和7例(7/8)患者为气管肿瘤,两组疾病类型的差异无统计学意义(P>0.05);两组患者年龄、身高、体重、ASA分级、手术时间和麻醉时间的差异均无统计学意义(P值均>0.05)。见表1。

表1 两组患者一般资料比较
2.2 观察指标比较 台上插管组和HFJV组术中低氧血症AUC的差异无统计学意义(P=1.00),即与台上插管相比,HFJV不会加重术中低氧血症的严重程度。台上插管组和HFJV组术中低氧血症累积时间的差异无统计学意义(P=1.00)。两组术中均未发生严重低氧血症,且两组患者氧合不佳的AUC和累积时间的差异均无统计学意义(P值均>0.05)。见表2。

表2 两组患者主要和次要观察指标比较 [M(P25,P75)]
2.3 其他指标比较 台上插管组患者的术后住院时间为9.0(7.0,11.5) d,HFJV组为9.0(7.0,12.5) d,差异无统计学意义(P>0.05)。台上插管组术后死亡1例,发生肺部持续漏气1例,HFJV组术后无1例发生严重并发症。两组患者均未发生与台上插管或HFJV相关的气道损伤、气压伤等不良事件。
3 讨 论
本研究发现,HFJV可安全有效地应用于气管隆突切除重建手术,在不干扰手术操作、无需间断通气的前提下,有效地保障患者氧合,不增加患者术中低氧血症的发生风险。
气管隆突切除重建手术术中的气道管理是胸科麻醉的难点。针对隆突部位的手术,目前有几种可供选择的气道管理方式,如台上插管通气、保留自主呼吸的非插管通气、体外膜肺氧合(ECMO)辅助通气和HFJV[13-15]。台上插管通气是目前最常用的开放手术气道管理方式。然而,在术中吻合气管后壁时,需要间断性地多次退出台上插管,间歇性地停止通气,影响手术视野、干扰胸外科医师手术操作。台上插管的其他潜在缺点还包括反复插管导致的气道黏膜损伤、更换气道通气方式及重新供氧恢复氧合时所耗费的时间,以及撤出导管停止通气时造成的低氧血症[3]。在气道切除吻合期间应用HFJV,则无需间断停止通气和中断手术,可减少对胸外科医师手术操作的干扰,有效弥补了台上插管的缺点。
本研究发现,台上插管组患者处于低氧血症状态的累积时间的中位数值约为16 min,HFJV组为19 min,台上插管组和HFJV组患者低氧血症的严重程度和持续时间的差异无统计学意义。故在分析上述结果时必须要考虑到以下因素的影响:①台上插管组均采用开胸手术,手术时间较短;而HFJV组50%的手术在胸腔镜下完成。目前国内外胸腔镜下气管手术尚处于起步阶段,手术时间较长(平均时间约为250 min),较台上插管组平均延长了50 min,这可能也增加了术中患者低氧血症的AUC和累积时间。但本研究结果显示,HFJV组低氧时间中位值较台上插管组仅增加了3 min,从侧面反映了HFJV具有保障患者氧合的优势。②本研究为回顾性研究,鉴于隆突部位肿瘤发病率低,总样本量和HFJV组患者例数较少,如术前FEV1等一些混杂因素无法被全部校正;同时,HFJV组的术中麻醉管理由不同麻醉科医师操作完成,故针对术中的参数优化和患者的氧合把控存在一定异质性。因此,本研究团队今后将进一步开展前瞻性、随机、对照试验以标准化上述参数,强化本研究结论的证据性。
值得注意的是,在进行气管隆突重建手术时,选择台上插管或HFJV还需兼顾手术类型和气管肿瘤的病理学类型及解剖条件,满足胸外科医师的手术操作需求。台上插管由于操作简便,仍是开放隆突手术中最常用的麻醉气道管理方式,然而其影响手术操作,易导致患者术中并发低氧血症的缺点较为突出;尤其是当进行气管隆突手术的右进胸操作时,台上插管进行单肺通气时低氧血症的发生率较高,甚至部分患者可发生顽固性低氧血症。HFJV则可弥补台上插管的上述缺点,改善患者氧合,提高术中麻醉的安全性,减少对手术操作的影响。本研究中,台上插管组有1例患者术中无法维持氧合,SPO2降至70%以下,立刻改用HFJV进行补救后顺利完成手术。同时,随着微创气管外科的发展,HFJV由于无需台上操作、不干扰手术视野,可发挥更大优势。目前,相较于多孔胸腔镜手术,单孔胸腔镜下的气管隆突手术量日益增加[16],因此术中选择更为便利且安全的气道管理方式(如HFJV),或可有效促进单孔胸腔镜下气管隆突手术的发展。
尽管本研究还存在一些局限,但针对气管隆突切除这类高危手术,本研究团队创新性地将HFJV联合交换导管应用于术中患者的气道管理,相较于台上插管,优化了胸外科医师的手术操作视野,且在HFJV用于单肺通气时,不增加患者低氧血症的发生风险。在微创外科迅速发展的趋势下,胸腔镜下气管手术量将日益增多,HFJV或可替代传统的台上插管,成为胸腔镜下气管手术术中气道管理的理想选择。
