加味参苓白术散联合常规治疗对脾虚挟瘀浊证持续性不卧床腹膜透析患者的临床疗效
2022-06-15陈雪莉谢如意王亿平
吕 勇, 张 磊, 陈雪莉, 谢如意, 王 东, 王亿平
(安徽中医药大学第一附属医院肾内科,安徽 合肥 230031)
腹膜透析是终末期肾病的有效替代治疗方式,但随着透析时间延长,腹膜发生纤维化,导致腹膜超滤功能进行性降低,影响透析效能,已成为患者退出腹透治疗的主要原因[1]。研究证实,腹膜间皮细胞发生上皮细胞间充质转化是腹膜纤维化发生过程中的起始和可逆环节[2],而中医药对防治上述症状具有确切疗效[3]。前期临床实践发现,具有健脾助运、化湿祛瘀功效的中药复方加味参苓白术散可提高持续性不卧床腹膜透析患者腹膜透析充分性,改善营养不良-微炎症状态[4],可能与该方对腹膜纤维化的防治作用有关。本研究考察加味参苓白术散联合常规治疗对脾虚挟瘀浊证持续性不卧床腹膜透析患者的临床疗效,以及对腹膜间皮细胞间充质转分化标志物α-平滑肌肌动蛋白(α-SMA)、E-钙黏蛋白(E-cadherin)、转化生长因子β1(TGF-β1)水平的影响,现报道如下。
1 资料与方法
1.1 一般资料 2020年9月至2021年6月收治于安徽中医药大学第一附属医院肾内科的66例脾虚挟瘀浊证持续性不卧床腹膜透析患者,随机数字表法分为对照组和观察组,每组33例,研究期间脱落6例(对照组1例改行血透,2例发生腹透相关性腹膜炎;观察组2例改行血透,1例停服中药),最终2组各纳入30例,一般资料见表1,可知差异无统计意义(P>0.05),具有可比性。研究经安徽中医药大学第一附属医院伦理委员会审批通过(编号2020AH-06)。

表1 2组一般资料比较
1.2 诊断标准 参照《中药新药临床研究指导原则》[5],主证食少纳差,肢体困重,脘腹胀满,恶心呕吐;次症倦怠乏力,气短懒言,面色晦暗,肌肤甲错,口淡不渴或黏腻,舌质淡,有齿痕或瘀点,苔腻,脉细涩,符合3项主症或2项主症+3项以上次症者,即可辨证为脾虚挟瘀浊证。
1.3 纳入标准 (1)符合“1.2”项下诊断标准;(2)持续性不卧床腹膜透析稳定治疗≥3个月;(3)年龄18~75岁;(4)告知患者研究内容,自愿参加并签署知情同意书。
1.4 排除标准 (1)对本研究药物过敏;(2)腹膜透析时间<3个月;(3)合并严重原发性疾病(如恶性肿瘤、肝硬化)或精神类疾病;(4)合并腹膜透析相关感染或改行血透、肾移植。
1.5 治疗手段 2组给予1.5%、2.5%乳酸盐腹膜透析液(青岛华仁药业有限股份公司,国药准字H20113088、H20113091, 2 000 mL/袋),其中前者用量每次2 L,白天换液3次;后者用量每次2 L,夜间换液1次。同时,对照组采用纠正贫血、调控血压、维持机体物质代谢平衡等常规治疗;观察组在对照组基础上采用加味参苓白术散(颗粒剂,四川新绿色药业有限公司,批号20011108),组方药材党参、茯苓、白术、砂仁、山药、桔梗、丹参、陈皮、白扁豆、莲子、生薏苡仁、炙甘草,每天1剂,100 mL温水分2次冲服。2组疗程均为16周。
1.6 指标检测
1.6.1 中医证候评分 参照《中药新药临床研究指导原则》[5],观察治疗前后2组食少纳差、肢体困重、脘腹胀满、恶心呕吐、倦怠乏力、气短懒言、面色晦暗、肌肤甲错症状,根据轻、中、重度分别评为1、2、3分。
1.6.2 腹膜功能指标 采用快速PET法评估[6],2.5%腹膜透析液留腹4 h后在20 min内全部引流出,测定透析排除液量,计算超滤量(UF)。留取透析液和血样,测定并计算透析液校正肌酐/血肌酐值(D/Pcr)、4 h透析液葡萄糖/0 h透析液葡萄糖值(D4/D0)。
1.6.3 溶质清除状况 治疗前后,检测2组血清、腹膜透析液中尿素氮水平,计算每周腹膜透析尿素清除指数(Kt/V),评估透析充分性。
1.6.4 腹膜间皮细胞间充质转分化标志物 2.5%腹膜透析液留腹8 h后引出,无菌管留取摇匀腹透引流液20 mL,置于-80 ℃冰箱中保存,检测前将留存样本融化,3 000 r/min离心20 min后取上清,采用酶联免疫吸附测定法检测腹透引流液中α-SMA、E-cadherin、TGF-β1水平。
1.7 疗效评价 参照《中药新药临床研究指导原则》[5],分为临床痊愈(中医证候评分降低≥95%)、显效(中医证候评分降低≥70%但<95%)、有效(中医证候评分降低≥30%但<70%)、无效(中医证候评分降低<30%)。总有效率=[(临床痊愈例数+显效例数+有效例数)/总例数]×100%。
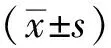
2 结果
2.1 中医证候疗效比较 观察组中医证候总有效率高于对照组(P<0.05),见表2。

表2 2组中医证候疗效比较[例(%),n=30]
2.2 中医证候评分 治疗后,2组中医证候评分降低(P<0.05),以观察组更明显(P<0.05),见表3。

表3 2组中医证候评分比较(分,
2.3 E-cadherin、α-SMA、TGF-β1水平 治疗后,观察组TGF-β1、α-SMA水平降低(P<0.05),E-cadherin水平升高(P<0.05),并比对照组更明显(P<0.05),见表4。

表4 2组E-cadherin、α-SMA、TGF-β1水平比较
2.4 腹膜功能指标 治疗后,观察组UF、D4/D0、Kt/V升高(P<0.05),并比对照组更明显(P<0.05),见表5。

表5 2组腹膜功能指标比较
3 讨论
持续性不卧床腹膜透析占我国腹透患者总数的80%[7-8],患者腹膜容易发生纤维化、细胞外基质沉积和超滤衰竭[9-10]。作为腹膜纤维化起始环节,腹膜间皮细胞间充质转分化主要通过成纤维细胞特异性标志物的获得来实现[11],α-SMA、TGF-β1、E-cadherin是重要标志物,其中α-SMA是判定发生间充质转化的重要标识,长期腹透患者腹膜组织存在该纤维样细胞,易发生间充质转分化[12];在转化过程中,间皮细胞表达E-cadherin进行性下降[13],其转录及蛋白表达可作为间充质转化的生物标志物;TGF-β1启动与促进间充质转化发生,是腹膜纤维化的关键调控因子[14]。腹膜间皮细胞在TGF-β1刺激下,E-cadherin表达下降,α-SMA表达上升,细胞由立方形变成梭长形,从而发生间充质转分化[15]。
腹透患者腹腔长期浸渍腹透液中,易诱发腹腔脏器功能失调,腹膜透析功能下降,主要表现为腹膜纤维化形成,腹膜超滤和转运功能下降,出现脾虚瘀浊证候,脾虚证是患者主要本虚证型,血瘀、湿浊证贯穿病程[16],推论脾虚、湿浊、血瘀是腹膜纤维化的病机关键。《黄帝内经》云:“诸湿肿满,皆属于脾”[17], 辨治应以健脾助运、化湿祛瘀为法。
参苓白术散主治脾虚湿盛证,是脾主运化代表方,《医方集解》评其功用“治脾胃者,补其虚,除其湿,行其滞,调其气而已”[18],可增加透析充分性,改善腹透患者营养及生活质量[19],并且针对患者脾虚瘀浊的病机,加陈皮、丹参组成加味参苓白术散,前者能增强化湿行气之功;后者可改善腹膜间皮结构损伤,提高透析充分性[20]。本研究发现,加味参苓白术散联合常规治疗降低腹透液TGF-β1、α-SMA水平,升高E-cadherin水平,提示该方可通过抑制腹膜间皮细胞间充质转化来防治腹膜纤维化;改善腹膜超滤功能,增加腹透超滤量;升高Kt/V值,提高透析充分性;改善腹膜转运功能,升高D4/D0值;降低脾虚挟瘀浊证证候评分,提高中医证候疗效。
综上所述,加味参苓白术散联合常规治疗可降低脾虚挟瘀浊证持续性不卧床腹膜透析患者腹膜间皮细胞间充质转分化标志物α-SMA、TGF-β1水平,升高E-cadherin水平,防治腹膜纤维化,可能是该方改善患者腹膜透析功能和中医证候的作用机制之一。
