双眼外直肌后徙术与常规疗法治疗斜视的临床应用效果
2022-06-14程金辉
程金辉
福州眼科医院,福建福州 350007
斜视主要指眼外肌协调运动存在障碍造成双眼不能同时注视同一个物体, 原因分为先天因素与后天因素。双眼正常状态为运动协调一致,使得目标在双眼黄斑位置成像,将其传导至大脑视觉中枢,重叠为一个完整并且具有立体感觉的单一物象[1-2]。 斜视的临床表现主要为疲劳,眼痛、头痛、眼红以及干涩感,治疗方式为药物与手术[3]。 常规手术治疗方式为单眼外直肌后徙与内直肌缩短术、 双眼外直肌后徙术,其临床操作均能够对患儿眼位予以矫正,并改善其外观状态, 帮助患儿恢复或者重新建立双眼视觉功能, 但不同治疗方式在临床中的应用优势存在一定争议[4-5]。 鉴于此,该研究随机抽取2019 年1 月—2021 年2 月在该院进行治疗的斜视患儿80 例,探讨单眼外直肌后徙联合内直肌缩短术、 双眼外直肌后徙术两种治疗方式的临床应用效果,现报道如下。
1 资料与方法
1.1 一般资料
研究内容获得医院伦理委员会的审核, 随机选择在该院进行治疗的80 例斜视患儿,借助单盲分组方法对两组患儿进行分组,为参照组与观察组,每组40 例。 参照组患儿中男 21 例,女 19 例;年龄 4~12岁,平均(7.14±2.03)岁;病程 1~5 年,平均(3.11±0.84)年。观察组患儿中男 23 例,女 17 例;年龄 4~13岁,平均(7.22±2.01)岁;病程 1~6 年,平均(3.15±0.87)年。 两组患儿一般资料对比,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
纳入标准:研究对象经临床检查确诊为斜视,符合《美国眼科学会内斜视和外斜视2017 年版临床指南》[6]中的相关临床诊断标准; 患儿较差眼视力≥0.3,国际标准对数视力表下其双眼视力差别≤2 行;患儿认知功能正常; 患儿与其家属监护人阅读研究内容后,自愿参与并签署知情书。
排除标准:存在眼部手术史者;麻痹性斜视者;其他眼科疾病者;精神疾病者;存在手术禁忌证者;依从性较差者;严重器质性疾病者;恶性肿瘤者。
1.3 方法
参照组选择常规方式对患儿施以治疗, 具体操作:选择单眼外直肌后徙与内直肌缩短术联合方式,调整患儿体位为卧位,对患儿施以全麻,常规消毒、铺巾,行开眼睑操作,在结膜下方进行麻药注射,并于颞下方穹窿结膜位置做parks 切口; 之后勾取外直肌,分离节制韧带和肌间膜,利用可吸收缝合线与双头铲针于肌止端2 mm 位置进行肌肉套环缝合操作, 接着离断肌肉, 并对巩膜表面后退距离进行测量,于浅层巩膜上固定肌肉,在鼻下穹隆结膜位置做切口,勾取内直肌,利用斜视尺对需要截除的肌肉进行测量,借助双头铲针与可吸收缝合线进行缝合肌肉套环操作,截除缝线前肌肉,将缝线拉进并于原肌止端做固定操作;最后将结膜对齐,对结膜切口行间断。
观察组选择双眼外直肌后徙术对患儿施以治疗,具体操作:体位、麻醉方式、切口、肌肉套环缝合操作均与参照组操作一致, 离断肌肉后对原肌止端向后至巩膜表面的后徙距离进行测量, 进而重新缝合水平肌止端固定至千层巩膜上。
两组患儿术后均利用抗菌药物进行抗感染治疗。
1.4 观察指标
于治疗后6 个月对两组患儿的治疗效果、 视觉功能水平进行对比与分析。临床治疗效果根据《美国眼科临床指南(PPP)》[7]进行评估,分为正矫、欠矫及过矫,正矫为手术后眼位≤±10PD,欠矫为手术后眼位≥-10PD,过矫为手术后眼位≥+10PD。 视觉功能利用立体视与融合功能进行; 视觉功能水平利用两组患儿手术前后的视近度、 视远度及平均斜视度进行对比与评估。
1.5 统计方法
采用SPSS 22.0 统计学软件处理数据, 符合正态分布的计量资料用()表示,采用 t 检验;计数资料用[n(%)]表示,采用 χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患儿治疗效果对比
观察组患儿正矫率与参照组相比较存在明显优势,差异有统计学意义(P<0.05),见表 1。

表1 两组患儿治疗效果比较[n(%)]Table 1 Comparison of treatment effects between the two groups of children [n(%)]
2.2 两组患儿视觉功能对比
观察组患儿在视近度、 视远度及平均斜视度方面的数据与参照组进行对比存在明显优势, 差异有统计学意义(P<0.05),见表 2。
表2 两组患儿视觉功能度对比[(),△]Table 2 Comparison of visual function between the two groups of children [(),△]
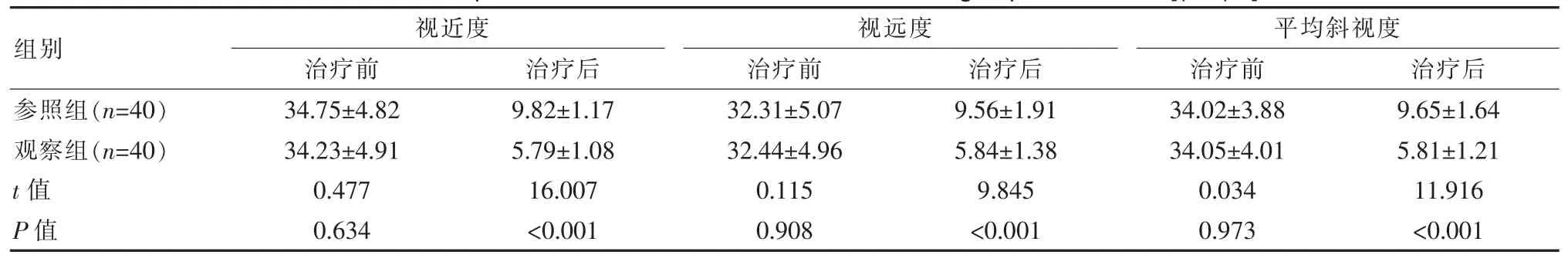
表2 两组患儿视觉功能度对比[(),△]Table 2 Comparison of visual function between the two groups of children [(),△]
组别参照组(n=40)观察组(n=40)t 值P 值视近度治疗前 治疗后视远度治疗前 治疗后平均斜视度治疗前 治疗后34.75±4.82 34.23±4.91 0.477 0.634 9.82±1.17 5.79±1.08 16.007<0.001 32.31±5.07 32.44±4.96 0.115 0.908 9.56±1.91 5.84±1.38 9.845<0.001 34.02±3.88 34.05±4.01 0.034 0.973 9.65±1.64 5.81±1.21 11.916<0.001
3 讨论
斜视患儿双眼融合功能处于不稳定状态, 斜视角度会经常发生变化,且随着病情的发展,患儿斜视程度会不断加重, 降低其眼部调节性集合功能与融合功能,导致患儿丧失代偿能力,对患儿视力情况与双眼视功能造成不良影响, 如双眼单视功能丧失与弱视[7-8]。斜视常见类型为间歇性外斜视,常用治疗方式为保守治疗与手术治疗, 保守治疗虽然操作方法简单,且医疗费用较低,但预后效果较差,手术治疗方式包括单眼外直肌后徙联合内直肌缩短术、 双眼外直肌后徙术[9-11]。 单眼外直肌后徙联合内直肌缩短术主要借助对内直肌的缩短操作, 增强内直肌短期内效果,进而优化患儿集合能力,帮助患儿恢复眼位[12-14];但临床术后常会因为外直肌外展功能过强造成术后欠矫情况, 术后容易出现融合能力丧失引起外斜漂移情况, 并在内直肌缩短术的影响下引起肌肉长期紧张,降低缰绳效应,术后远期效果存在不稳定因素[15-17]。双眼外直肌后徙术可以在生理解剖结构上对外斜视发展予以改善,进而提升患儿融合能力,帮助眼位恢复,实现治疗斜视的目的[18-19];同时眼外直肌后徙术操作更为便捷, 相对于单眼外直肌后徙联合内直肌缩短术对眼部结构破坏性较低, 视位矫正效果更具稳定性,远期效果较好[20-21]。 刘亚丹等[22]研究中显示,斜视患儿经双眼外直肌后徙术治疗,正矫率为89.06%, 其数据显著优于常规治疗组别;黄云云[23]研究中表明,双眼外直肌后徙术治疗斜视患儿,术后1 年正矫率为75.0%,其数据显著优于单眼外直肌后徙联合内直肌缩短术组别患儿; 该次研究中,观察组术后6 个月的正矫率为92.5%,其数据明显高于参照组(P<0.05);该研究在正矫率方面的数据与刘亚丹等及黄云云研究结果具有一致性, 说明在远期效果方面, 双眼外直肌后徙术治疗效果更为显著,具有良好的预后效果。此外,该次研究中,观察组患儿随访6 个月时的视近度、 视远度及平均斜视度分别为(5.79±1.08)△、(5.84±1.38)△、(5.81±1.21)△,其数据显著优于参照组(P<0.05),说明双眼外直肌后徙术在操作中可以尽可能地修复患儿眼部损伤功能, 提升临床治疗的效果, 促进患儿视觉功能的恢复。
综上所述, 斜视患儿应用双眼外直肌后徙术展开治疗,能够明显改善患儿视觉功能,提升远期正矫率,具有较高的安全性,值得在临床中大力推荐。
