产前超声诊断孕期胆囊未显示胎儿临床预后分析
2022-06-01郭文静王萍铁红霞李天刚
郭文静,王萍,铁红霞,李天刚*
胎儿胆囊在产前超声检查过程中有较高的显示率,仅有少部分胎儿胆囊在整个孕期均未显示[1]。此类胎儿预后大多不良,当胎儿胆囊未显示时应注意是否合并其它结构畸形。部分研究表明,孤立性胆囊未显示胎儿与良性结局胆囊发育不良有关,和不良结局胆道闭锁的关系尚存争议[2]。本研究选取本院孕期胆囊未显示胎儿并追踪随访其结局,为临床评估孕期胆囊未显示胎儿预后提供依据。
1 资料与方法
1.1 研究对象
回顾性分析甘肃省妇幼保健院2015年2月至2019年11月产前超声提示胎儿胆囊未显示病例的临床资料与超声图像,纳入标准:在我院超声检查次数不少于3次;每例胎儿首次超声检查提示胆囊未显示需处于孕中期,且后续超声检查中胆囊持续未显示。排除标准:孕中期胆囊未显示,孕晚期胆囊显示者;失访者;超声或临床资料不全者。
按照超声检查结果分为两组,一组为孤立性胆囊未显示组,一组为非孤立性胆囊未显示组(合并其他结构异常)。
1.2 仪器与方法
采用飞利浦IU22型或美国GE E8及GE E10型高档彩色超声诊断仪,使用频率为3.5~5.0 MHz的二维凸阵探头,遵从国际妇产科超声协会制定的胎儿系统超声检查指南,在孕妇行超声检查时详细扫查胎儿全身各系统及胎盘、脐带等附属物。
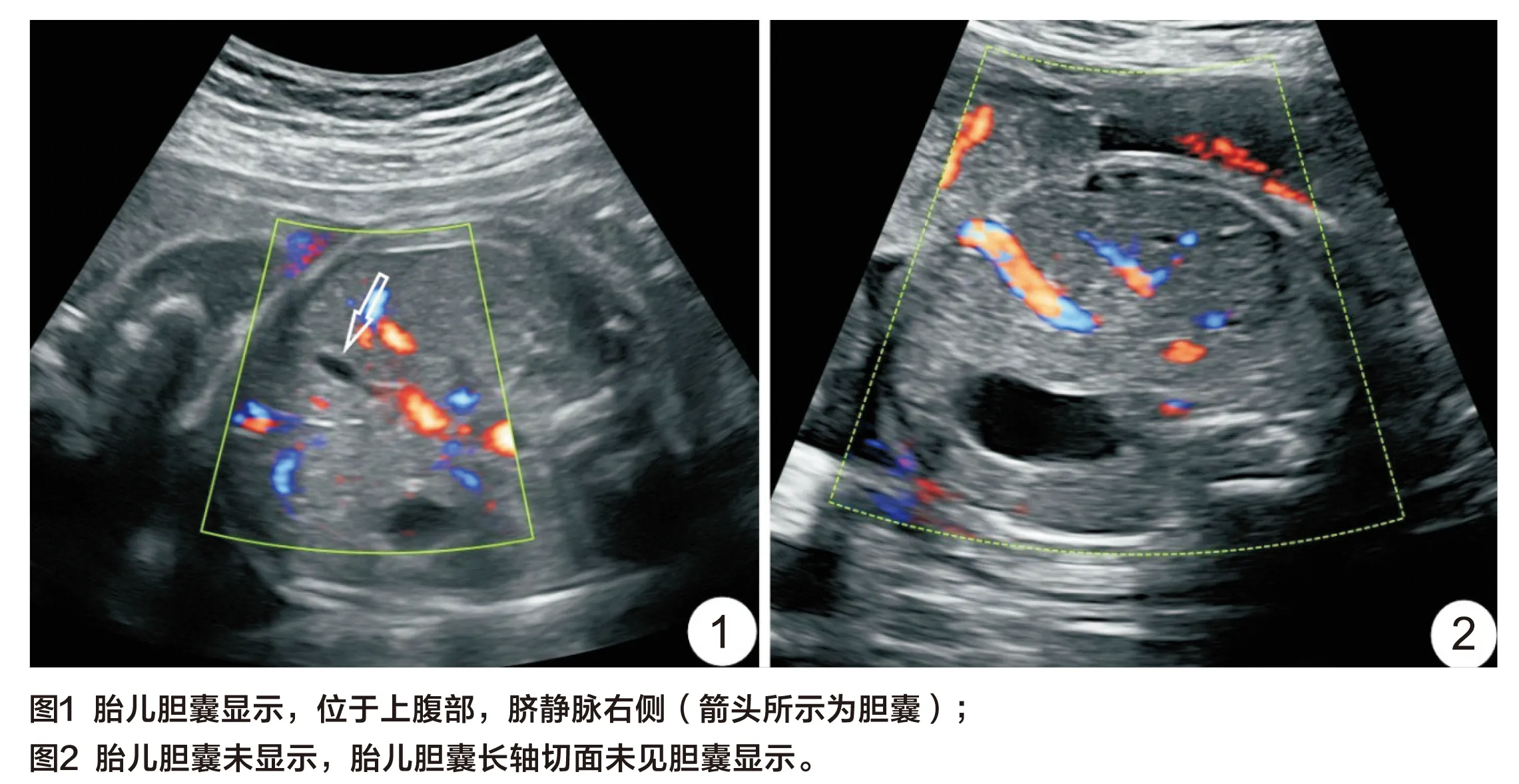
正常胎儿胆囊位于脐静脉右侧肝内段,是一囊性结构,彩色多普勒显示囊性结构内无血流信号充盈,此囊性结构长轴和横切面分别呈梨形和类圆形。检查过程中常规留取二维声像图中胆囊长轴切面,此切面获得方式为扫查出胎儿标准腹围切面后将探头稍向胎儿尾侧偏斜(图1箭头所示为胆囊,见彩插3)。当此切面超声检查未发现胎儿胆囊时(图2所示为孕期胎儿胆囊未显示,见彩插3),应多角度扫查胎儿胆囊并观察是否出现其他器官和附属物异常。必要时让孕妇休息0.5~1 h后再次检查,每例胎儿在我院至少检查3次,包含孕中期和孕晚期,所有胎儿出生后1周内行超声或其它影像学检查,诊断新生儿是否患胆道系统疾病,每例新生儿均随访半年以上,除外合并严重致死性畸形,经孕妇及家属签署知情同意书而终止妊娠病例或孕妇及家属拒绝进一步检查要求引产而无法随访病例,其余产前超声提示为非孤立性孕期胆囊未显示的病例,均为孕妇提供遗传咨询及羊水穿刺染色体核型分析。
1.3 统计学分析
2 结果
2.1 两组一般情况
产前超声提示44例胎儿孕中期及孕晚期胆囊均未显示,其中孤立性胆囊未显示组34例(77.3%),详见下页表1;非孤立性胆囊未显示组10例(22.7%),合并畸形包括2例十二指肠闭锁,2例永久性右脐静脉,1例右侧尺骨未显示合并单脐动脉,1例胎儿脊髓圆锥低位合并单脐动脉,1例腹腔内局部肠管回声增强合并胎盘附着面积小,1例半锥体,1例胎粪性腹膜炎,1例右腹部囊性占位,详见下页表2。

表1 孤立性胆囊未显示组胎儿预后

表2 非孤立性胆囊未显示组胎儿预后
2.2 妊娠结局及预后分析
孤立性胆囊未显示组孕妇平均年龄(28.97±5.47)岁,34例中胎死宫内1例,出生后不明原因死亡1例,胆道系统疾病6例(6/34,17.6%),其中胆道闭锁2例(2/34,5.9%),胆囊缺如2例(2/34,5.9%),胆道闭锁合并胆囊缺如1例,胆管闭塞1例,余26例(26/34,76.5%)出生后1周内超声检查胆囊均显示,并随访至少半年,未发生胆道系统疾病。非孤立性胆囊未显示组孕妇年龄(29.50±4.30)岁,10例中5例(5/10,50.0%)合并结构畸形于孕期引产,2例(2/10,20.0%)合并永久性右脐静脉,胎儿出生后随访未见明显异常,1例合并右腹部囊性占位,出生后诊断为卵巢囊肿,2例(2/10,20.0%)为十二指肠闭锁,出生后均确诊并行手术治疗,1例术后死亡,1例存活。两组孕妇年龄比较,差异无统计学意义(t=0.28,P=0.78),两组胆道闭锁率比较,差异无统计学意义(P>0.99),两组随访半年不良结局比较,差异有统计学意义(P=0.013)。
3 讨论
妊娠期仅有不足1%的胎儿超声检查提示胆囊未显示[1],其中未显示的胆囊绝大多数可在随后的复查中出现,目前普遍认为胆囊处于收缩状态时产前超声检查不易显示胆囊而导致这一现象,但其中仍有部分胎儿在整个孕期并未探及明显胆囊回声。妊娠期胎儿胆囊未显示病例大部分孤立发生,也有少部分合并其它结构畸形发生,孤立发生时大多数病例预后较好,少数病例可能合并胆囊发育不良或胆囊缺如的良性结局和囊性纤维化、胆道闭锁的不良结局[3]。非孤立性胆囊未显示合并其他系统结构畸形时,有研究表明以合并心血管畸形最常见,其次为泌尿生殖系统及消化系统畸形[4]。
本研究中孤立性胆囊未显示组占比77.3%(34/44),介于Sagi-Dain等[5]研究中88.2%(45/51)与Di Pasquo等[6]研究中55.6%(10/18)之间,差异可能与纳入研究病例数目有关,纳入研究病例数目越多,孤立性胆囊未显示病例占比越重。本研究中孤立性胆囊未显示组胎儿出生结局胆道闭锁发生率是8.8%(3/34),略高于Dreux等[7]的研究结果7.8%,造成这种差异可能是由于我院产前超声检查将胆囊长轴切面作为常规检查切面,并且本研究排除了孕晚期胆囊显示的病例。另外,以往对孤立性胆囊未显示胎儿预后研究表明,胆囊缺如或发育不良发生率高于胆道闭锁[6],但本组病例中胆囊缺如发生率为8.8%(3/34),与不良结局胆道闭锁的发生率相同,因此,孕期检查时超声医师应当注意对胎儿胆囊的扫查,并且首次于孕中期发现胎儿胆囊未显示时应予以重视,于后续的检查过程中持续关注胆囊是否显示。本研究中孤立性胆囊未显示组胎儿出生后发生胆道系统疾病的概率为17.6%(6/34),其中胆道闭锁和胆囊缺如的发生率最高,均为8.8%(3/34),另外有2.9%(1/34)发生胆管堵塞。有研究表明孤立性胆囊未显示胎儿出生后有2.0%的概率结局为胆囊囊性纤维化[2],但本研究中并未发现胆囊囊性纤维化病例,对于此种结果差异,有学者解释为地域因素,胆囊囊性纤维化发生率以欧洲最高1/3 000~1/2 000,亚洲和非洲诊断率不高,发病率不明[8],有待进一步研究。
随访非孤立性胆囊未显示组病例,发现本组病例并无严重心血管系统畸形,反而合并消化系统结构畸形较多,占比20.0%(2/10),主要为十二指肠闭锁畸形,与以往研究结果不一致[4],分析原因,可能是十二指肠闭锁后,肠腔内压力改变影响胆囊腔内胆汁排入十二指肠,进一步导致胆囊体积的改变,因此笔者认为,当发现孕期胆囊未显示时应该重点关注十二指肠有无扩张,进一步排除十二指肠闭锁。这一结果值得关注,需要今后加大样本量进一步研究。
两组的胆道闭锁率比较差异无统计学意义,但非孤立性胆囊未显示组不良结局高于孤立性胆囊未显示组,即当胎儿孕期胆囊未显示时,应当警惕是否合并其它结构或染色体畸形,此类胎儿大多预后不良。
尽管既往有研究表明,孤立性胆囊未显示胎儿和胆囊发育不全或胆囊缺如的良性结局相关性更好,与胆道闭锁的相关性仍存在争议,甚至有学者认为,胆道闭锁和孤立性胆囊未显示看起来更像是偶然[2],但本研究随访结果表明,产前超声提示孤立性胆囊未显示胎儿,出生结局胆道闭锁的发生率却高于既往基于大数据研究的活产婴儿先天性胆道闭锁的发生率(0.005%~0.026%)[9],更有Bradin等[10]研究表明孕期孤立性胆囊未显示,结合羊水γ-谷氨酰转肽酶水平对先天性胆道闭锁诊断的特异度更高。另外,非孤立性胆囊未显示胎儿,合并明确影响预后的畸形以消化系统畸形为主,尤其是出生后需要手术的十二指肠闭锁,针对这类胎儿,应当进一步行遗传学检查。
本研究的不足之处在于大部分病例并未进一步做遗传学检查,对孤立性胆囊未显示组病例未作γ-谷氨酰转肽酶检查,且本研究中引产或死亡胎儿均未做尸检,导致评估胎儿胆道系统疾病发生率产生一定偏差,尤其是非孤立性胆囊未显示组。
