缺血性脑血管病患者骨质疏松与衰弱的相关性研究
2022-05-03张超李瑞郭玲玲孙俊胡伟管文娟
张超 李瑞 郭玲玲 孙俊 胡伟 管文娟
[摘要] 目的探討缺血性脑血管病(ICD)患者骨质疏松与衰弱之间的关系。方法连续纳入2019年 6月至 2020年 6月中国科学技术大学附属第一医院收治的 ICD 患者199例,根据 Fried 衰弱量表评价结果将 ICD 患者分为衰弱组( n=37)和对照组( n=162)。采用双能 X 线骨密度仪测定骨密度,根据世界卫生组织(WHO)的标准诊断骨质疏松,应用 logistic 回归分析探讨 ICD 患者骨质疏松与衰弱之间的关系。结果两组骨密度情况(正常骨密度、骨量减少以及骨质疏松)比较,差异有统计学意义( P <0.05); Fried 评分较高的患者具有较低的椎骨、股骨骨密度,差异有统计学意义( P <0.05)。校正相关混淆因素后,骨质疏松与衰弱仍显著相关[ 比值比( OR )=4.462,95%置信区间( CI)=1.335~ 14.912, P=0.015]。结论在 ICD 患者中,骨质疏松与衰弱显著相关,临床上积极干预骨质疏松对于控制 ICD 患者衰弱具有重要意义。
[关键词] 缺血性脑血管病;衰弱;骨质疏松;骨密度; Fried 评分
[中图分类号] R743 [文献标识码] A [文章编号] 2095-0616(2022)06-0015-04
Correlation between osteoporosis and frailty in patients with ischemic cerebrovascular disease
ZHANG Chao LI Rui GUO Lingling SUN Jun HU Wei GUAN Wenjuan
Department of Neurology, South Division of the First Affiliated Hospital of University of Science and Technology of China, Anhui Provincial Hospital, Anhui, Hefei 230036, China
[Abstract] Objective To investigate the correlation between osteoporosis and frailty in patients with ischemic cerebrovascular disease (ICD). Methods A total of 199 ICD patients admitted to the First Affiliated Hospital of University of Science and Technology of China from June 2019 to June 2020 were included in a consecutive manner, and they were divided into the frailty group (n=37) and the control group (n=162) according to Fried’s frailty scale. Bone mineral density (BMD) was measured by dual- energy X-ray absorptiometry. Osteoporosis was diagnosed according to the criteria of the World Health Organization (WHO). Logistic regression analysis was performed to explore the relationship between osteoporosis and frailty in ICD patients. Results There were statistically significant difference in BMD (normal bone density, osteopenia and osteoporosis) between the two groups (P <0.05); Patients with higher score of Fried’s frailty scale had lower vertebral and femoral BMD, and the differences were statistically significant (P <0.05). After adjusting for relevant confounding factors, osteoporosis was still significantly associated with frailty (odds ratio [OR]=4.462, 95% confidence interval [CI]=1.335-14.912, P=0.015). Conclusion Osteoporosis is significantly correlated with frailty in ICD patients. Therefore, clinically active intervention in osteoporosis is of significance to control frailty in ICD patients.
[Key words] Ischemic cerebrovascular disease; Frailty; Osteoporosis; Bone mineral density; Fried score
衰弱为一种临床综合征,主要是指机体的脆弱性增加,生理储备能力降低,从而引起一系列症状的发生[1-2]。衰弱的发生率约为10.7%[3],多见于老年人群,其发生往往提示疾病预后不良,如跌倒、失能、认知功能下降等[4-5]。缺血性脑血管病(ischemic cerebrovascular disease, ICD)是目前全球负担最重的疾病之一,显著增加患者的致残率和致死率[6]。在 ICD 患者中,通过早期评估衰弱,可以更早地对疾病进行预警和干预,改善预后,具有重要的临床意义。目前尚无针对衰弱的特效药,因此,早期发现影响衰弱的危险因素至关重要。骨质疏松在老年人群中较为普遍,主要表现为骨量减少、结构改变、骨骼脆性异常、骨折风险高等[7]。随着年龄的增长,衰弱和骨质疏松的发生率均增加,但两者的相关性仍不明确,因此,本研究拟探讨 I C D 患者骨质疏松与衰弱之间的关系,以尽早干预,防止疾病进展。
1 资料与方法
1.1 一般资料
连续纳入2019年 6月至2020年 6月中国科学技术大学附属第一医院收治的 ICD 患者199例(包括短暂性脑缺血发作、急性脑梗死)。纳入标准[8]:①患者有神经系统症状/ 体征;②急性起病,病程<14 d;③头颅 CT/MR 诊断为急性脑梗死,6个月内无脑血管疾病或外伤史;④能理解项目要求,完成检查,并签署知情同意书。排除标准:①有骨密度检查禁忌者;②不能配合问卷调查者;③存在出血性疾病、恶性肿瘤以及重要脏器功能障碍者。本研究经中国科学技术大学附属第一医院医学伦理委员会批准。
1.2 方法
1.2.1 病例资料临床收集的病例资料包括:①基本情况。年龄、性别;②血管危险因素。糖尿病、高血压、心房颤动、冠心病;③体格检查。体重指数(body mass indexes, BMI)、腹围。
1.2.2 衰弱分析采用 Fried 评分量表对衰弱进行评定, Fried 评分量表≥3 分为衰弱组( n=37), Fried 评分量表<3分为对照组( n=162)[9-10]。 Fried 评分量表在临床上应用广泛,主要包括下列 5项诊断标准:体质轻、步速慢、握力差、活动少、疲劳感,满足其中3 项即可诊断为衰弱[11]。具体内容如下:①体质轻。近1 年内,非自主性体重减轻>3 kg,或体重下降>5%,两种情况符合1 项则考虑诊断;②步速慢。平均2 次常速6 m 步行时间,取其最高步数,速度≤ 1m /s 考虑存在步速慢;③握力差。男性<22.4 kg、女性<14.3 kg 考虑存在握力下降;④活动少。根据1 周的活动量计算,男性< 83 k C a l 、女性<270 k C al 为阳性结果;⑤疲劳感。自觉乏力或做事难度大,发生频率判断 0为极少(<1 d)、1为偶有(1~ 2 d)、2为有时(3~ 4 d)、3为大多数,受试者回答任何一个问题,答案为2 或3 为阳性结果。
1.2.3 骨密度分析骨密度的测定应用双能 X 线骨密度仪(Mexico,S.A. de C.V,型号: Lunar iDXA),检测部位包括腰椎正位(L1 ~ L4)和髋关节部位。检测系统自动对骨密度值进行计算。骨质疏松的诊断以世界卫生组织(World Health Organization, WHO)的标准来确定,计算公式:T 值= 正常测量骨密度值-(正常人群骨密度均值/ 正常人群骨密度标准差),当 T 值大于青年人数值2.5个标准差为骨质疏松,当 T 值小于青年人数值1 ~2.5个标准差为骨量减少。
1.3 统计学分析
采用 SPSS 18.0统计学软件进行分析,计量资料采用均数± 标准差(x ±s)表示,采用 t 检验;计数资料采用[n (%)]表示,采用χ2 检验。通过 logistic 回归分析,探讨骨质疏松与衰弱的關系,以比值比(odd ratio, OR)以及95%置信区间(confidence interval, CI)表示, P <0.05为差异有统计学意义。
2 结果
2.1 两组病例资料比较
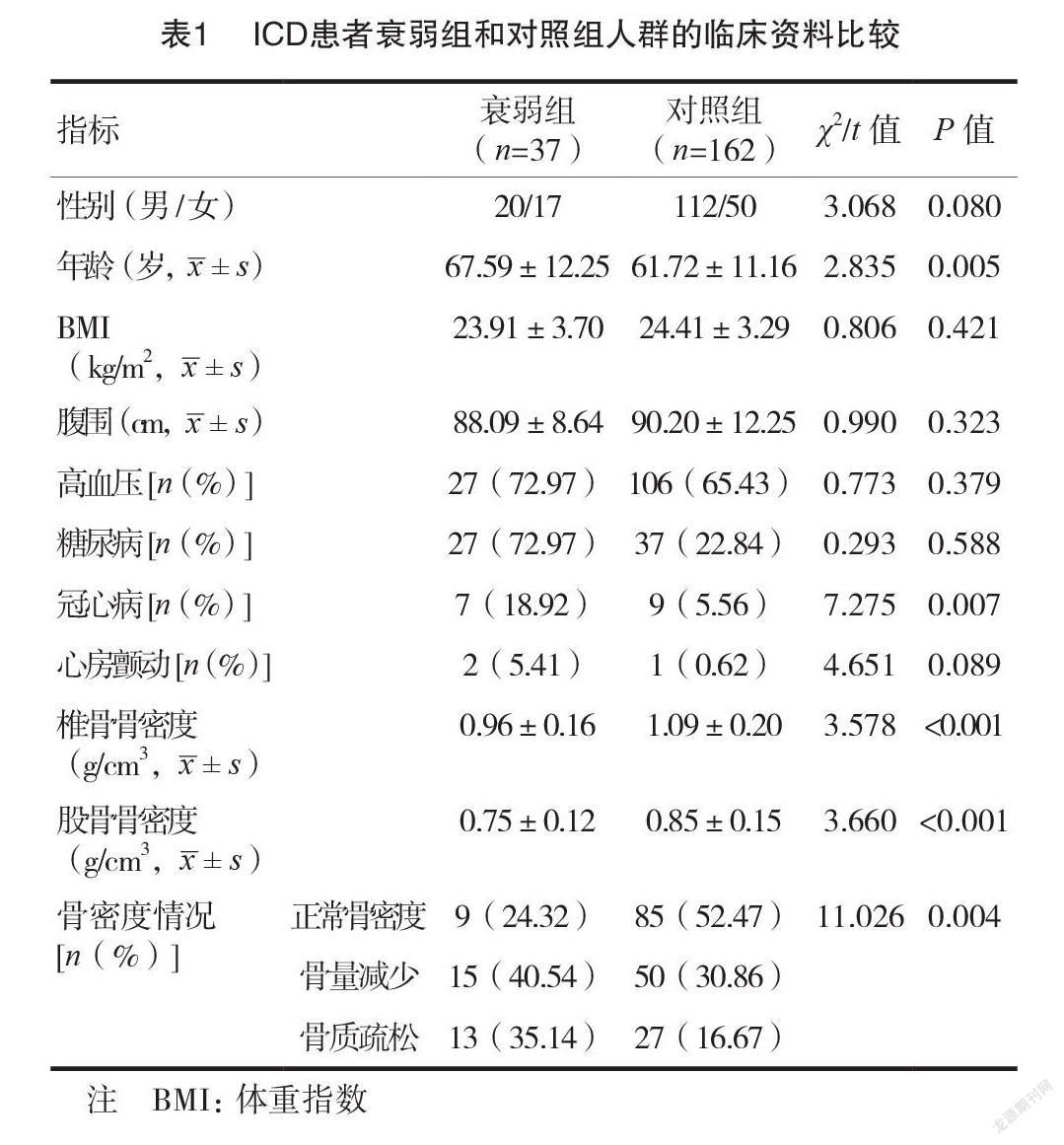
所有患者平均年龄(62.81±11.57)岁,其中男性 132例(66.33%)。两组年龄比较,差异有统计学意义( P <0.05),性别、BMI 和腹围指标比较,差异无统计学意义( P >0.05)。在血管危险因素方面,两组糖尿病、高血压以及心房颤动比例比较,差异无统计学意义( P >0.05)。衰弱组冠心病比例高于对照组,差异有统计学意义( P <0.05)。衰弱组椎骨及股骨骨密度均显著低于对照组,差异有统计学意义( P <0.05)。两组骨密度情况比较,差异有统计学意义( P <0.05)。见表1。
2.2 ICD患者衰弱的logistic回归分析
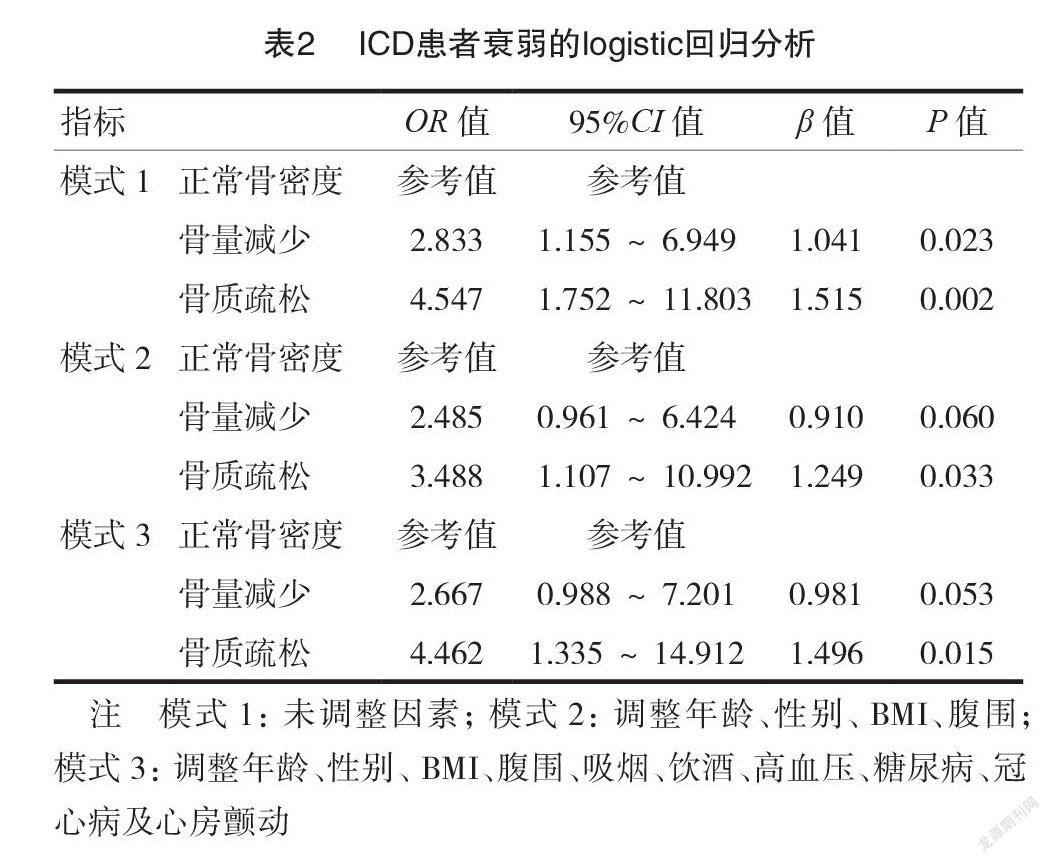
在未调整危险因素的情况下,相比较正常骨密度,骨量减少及骨质疏松与衰弱独立相关(骨量减少: OR=2.833,95%CI=1.155~ 6.949, P=0.023;骨质疏松: OR=4.547,95%CI=1.752~ 11.803,P=0.002)。在调整年龄、性别、BMI 及腹围因素后,仅骨质疏松与衰弱独立相关( OR=3.488,95%CI=1.107~ 10.992, P=0.033)。最后,进一步调整吸烟、饮酒、高血压、糖尿病、冠心病及心房颤动因素后,结果显示骨质疏松仍与衰弱独立相关(OR=4.462,95%CI=1.335~ 14.912, P=0.015)。见表2。
3 討论
随着中国人口老龄化的加剧,衰弱以及骨质疏松逐渐成为影响居民健康的重要因素。衰弱是一种临床综合征,在老年人群中较为普遍,主要表现为体重减轻、运动慢、力量弱,常伴有疲劳感。衰弱通过下调自身机体的稳态,增加机体的脆性并降低机体的应激反应能力,显著增加患者的致残率以及致死率[12]。
既往研究发现,随着年龄的增加,衰弱发生风险也随之增加。其中,65岁以上人群的发生率约27.8%[13],而85岁以上人群的发生率则高达45.1%[14]。衰弱可以引起跌倒的发生,导致致残率和致死率增加,严重影响老年人的生活质量。一项关于社区人群的循证研究发现,衰弱能够评价老年患者不良预后的发生。因此,积极地发现及调控影响衰弱的危险因素对改善老年人群生活质量大有裨益[15]。
本研究采用 Fried 评分量表评价衰弱,此种方法首先由 Fried 在5000多例人群中分析得出[11],综合了多种衰弱状态。Fried 评分量表是国际上公认的评价不良预后的良好指标,在多项临床研究中广泛应用[16-17]。本研究发现 ICD 患者衰弱与骨质疏松之间存在一定关系。既往研究认为衰弱与骨量减少、骨质疏松、相关骨折史及跌倒史显著相关[3],与本研究结果较为一致。循证医学研究进一步发现随着衰弱的进展,跌倒和骨折风险也随之增加,且衰弱可以较好地预测骨折的发生[18],支持衰弱与骨质疏松具有相关性。衰弱及骨质疏松在老年人群中均较为普遍,骨质疏松常表现为骨量减少、骨组织微结构退化、骨易脆性和骨折。骨质疏松和衰弱之间存在着多种相似的危险因素,诸如年龄、体重下降、认知障碍及炎症等,这可能是骨质疏松与衰弱相关的生理基础。骨质疏松影响衰弱的另一重要原因可能是营养缺乏、肌肉减少。衰弱的主要表现之一便是肌肉含量下降,而肌肉含量也与骨密度有关。研究发现肌肉含量下降在骨质疏松患者中也较为常见[19]。以上的研究均支持骨质疏松与衰弱之间的相关关系,为将来进一步通过干预骨质疏松以预防衰弱的发生发展奠定了基础。
当然,本研究存在一些局限性,首先,纳入的样本量较少,且均为住院患者,而非社区人群,研究的结果存在一定偏倚。另外,本研究评价衰弱的标准采用 Fried 评分量表,该评分虽被广泛应用,但是在评价衰弱时仍存在一定的主观性。如果能结合多种量表,综合分析,可能使结果更加可信。此外,本研究仅分析衰弱和骨质疏松之间的关系,对于两者的因果联系并未详细阐述,未来可进行纵向研究,以期进一步诠释本研究结果。
综上所述,骨质疏松与衰弱之间存在明显关系。因此,早期发现骨质疏松,及早地进行相关治疗和干预对于衰弱的控制具有重要的临床意义,可降低相关人群致残和致死的风险,有利于减轻社会负担。
[参考文献]
[1] Rodriguez-Mañas L,Fried LP.Frailty in the clinicalscenario[J].Lancet,2015,385(9968):e7-e9.
[2] XueQL.The frailty syndrome: definition and naturalhistory[J].Clin Geriatr Med,2011,27(1):1-15.
[3] Liu LK,Lee WJ,Chen LY,et al.Association betweenFrailty, Osteoporosis, Falls and Hip Fractures among Community-Dwelling People Aged 50 Years and Older in Taiwan: Results from I-Lan Longitudinal Aging Study[J]. PLoS One,2015,10(9):e0136968.
[4] Clegg A,Young J,Iliffe S,et al.Frailty in elderlypeople[J].Lancet,2013,381(9868):752-762.
[5] Collard RM,Boter H,Schoevers RA,et al.Prevalenceof frailty in community-dwelling older persons: a systematic review[J].J Am Geriatr Soc,2012,60(8):1487-1492.
[6] Feigin VL,Krishnamurthi RV,Parmar P,et al.Updateon the Global Burden of Ischemic and Hemorrhagic Stroke in 1990-2013: The GBD 2013 Study[J].Neuroepidemiology,2015,45(3):161-176.
[7] Li G,ThabaneL,PapaioannouA,etal.An overview of osteoporosis and frailty in the elderly[J].BMC Musculoskelet Disord,2017,18(1):46.
[8]TangY,GengD.Associations of plasma LP(a),Hey and D-D levels with the subtype of ischemic cerebrovascular disease[J]. Medicine(Baltimore),2019,98(11):e14910.
[9] Newman AB,GottdienerJS,McburnieMA,etal.Associations of subelinicalcandiovascular disease with frailty[JJJ Gerontol A Biol Sci Med Sci,2001,56(3):M158-166.
[10] Sanders JL,BoudreauRM,FriedLP,etal.Measurement of organ structure and function enhances understanding of the physiological basis of frailty: the Cardiovascular Health Study[JJJ Am Geriatr Soc,2011,59(9):1581-1588.
[11] Fried LP,TangenCM,Walston J, et al.Frailty in older adults:evidence for a phenotype[J].J Gerontol A Biol Sci Med Sci,2001,56(3):M146-156.
[12] Gilbert T, Neuburger J, Kraindler J, et al. Development and validation of a Hospital Frailty Risk Score focusing on older people in acute care settings using electronic hospital records: an observational study[J].Lancet,2018,391(10132):1775-1782.
[13] Akin S, Mazicioglu MM, MucukS,etal.The prevalence of frailty and related factors in community- dwelling Turkish elderly according to modified Fried Frailty Index and FRAIL scales[J].Aging Clin Exp Res,2015,27(5):703-709.
[14] Song X,MitnitskiA,RockwoodK.Prevalence and 10- year outcomes of frailty in older adults in relation to deficit accumulation[J]J AmGeriar Soc,2010,58(4):681-687.
[15] Kojima G.Frailty as a predictor of disabilities among community- dwelling older people: a systematic review and meta-analysis[J]. Disabil Rehabil,2017,39(19):1897-1908.
[16] Vermeulen J, Neyens JC, van Rossum E, et al. Predicting ADL disability in community-dwelling elderly people using physical frailty indicators:a systematic review[J].BMC Geriatr,2011,11:33.
[17] Chen CY,WuSC,Chen LJ, et al.Theprevalence of subjective frailty and factors associated with frailty in TaiwanJ]. Arch Gerontol Geriatr,2010,50(1):S43-47.
[18] Soong J,KaubryteJ,LiewD,etal.Dr Foster global frailty score:an international retrospective observational study developing and validating a risk prediction model for hospitalised older persons from administrative data sets[J].BMJ Open,2019,9(6):e026759.
[19] He H,LiuY,TianQ,etal.Relationship of sarcopenia and body composition with osteoporosis[J].Osteoporos Int,2016,27(2):473-482.
(收稿日期:2021—11—02)
