脑梗死患者发生卒中相关性肺炎的影响因素研究
2022-04-28王海英王新锁
王海英,王新锁
(辉县共城医院 内六科,河南 新乡 453600)
脑梗死(CI)具有较高发病率,是脑血管疾病的一种,越来越多的人发生CI,其发病率占脑卒中发病率的80%左右,现已成为严重威胁人们身体健康及生活质量的一种疾病。缺血性卒中易发生多种并发症,由于卒中后患者免疫力降低,卒中相关性肺炎(SAP)成为CI较为常见的并发症,发病率可达2.4%~47%。SAP作为CI患者死亡的独立预测因素,严重对患者神经功能造成严重影响,也会影响预后的改善。为更好地在临床工作中识别、控制CI后SAP、改善预后等,本研究对2019年1月至2021年1月辉县共城医院收治的230例CI患者资料做回顾性分析,探讨CI患者发生SAP的影响因素,为临床预测防范提供依据,报道如下。
1 资料与方法
1.1 一般资料
收集2018年1月至2021年1月本院收治的230例确诊为急CI患者资料,其中男116例,女114例,年龄均为40~85岁,平均年龄(64.19±8.45)岁。
纳入标准:(1)所有患者诊断均符合《急性脑梗死的诊断标准》标准;(2)均经颅脑CT检查确诊为脑梗死;(3)无溶栓禁忌证。
排除标准:(1)合并颅内肿瘤、蛛网膜下腔出血等颅内病变;(2)合并颅脑创伤;(3)无症状CI;(4)严重痴呆者;(5)合并免疫功能严重障碍者;(6)合并全身感染及恶性肿瘤者;(7)合并血液系统疾病者;(8)合并严重脏器功能障碍者;(9)资料不齐全患者。
1.2 收集资料
(1)临床资料:性别、年龄、既往疾病史[糖尿病(DM)、高血压、脑卒中、冠心病(CHF)、心房纤颤、慢性阻塞性肺疾病(COPD)]、吸烟史、饮酒史、疾病状态(饮水呛咳状态、是否有吞咽障碍、是否使用呼吸机、是否存在意识障碍等)、治疗方案(是否使用鼻饲治疗、是否使用脱水剂、是否使用抗菌药物、是否使用质子泵抑制剂及H2受体阻滞剂);(2)实验室检查结果:尿蛋白、血清白蛋白(ALB)、空腹血糖(FPG)、低密度脂蛋白(LDL);(3)临床特征:大面积脑梗死(梗死面积>3 cm并累及2个或以上脑叶的病灶)、脑梗死部位(幕上、幕下)以及其他并发症(应激性溃疡、出血转化)等。其中幕下脑梗死判定标准:累及小脑、脑干等部位(小脑幕以下)的梗死,或者合并间脑、丘脑、大脑半球等多发性脑梗死。
1.3 SAP诊断标准
符合《卒中相关性肺炎诊治中国专家共识》的SAP诊断标准:(1)症状表现为气喘、咳嗽等,也表现为咳痰;(2)体温持续高于37.5℃;(3)白细胞计数(WBC)≥10×10/L;(4)肺部X线光片可见肺实质性改变,肺部出现湿性啰音及干性啰音;(5)将肺癌、肺结核等疾病排除在外。根据是否发生SAP将230例患者分为SAP组和无SAP组,SAP组80例,非SAP组150例。
1.4 统计学方法

2 结 果
2.1 两组导致SAP的危险因素的单因素比较
两组心房纤颤病史、COPD病史、意识障碍、吞咽障碍、使用脱水剂、使用质子泵抑制剂或H2受体阻滞剂、鼻饲治疗、尿蛋白阳性、大面积脑梗死、伴出血转化、伴应激性溃疡发生率比较,存在明显统计学差异(<0.05),两组年龄、性别、高血压病史、DM病史、CHF病史、脑卒中史、吸烟饮酒史、使用呼吸机、饮水呛咳、预防性使用抗菌药物、幕下脑梗死发生率及血清清蛋白水平、LDL、空腹血糖含量比较,差异无统计学意义(>0.05),见表1。
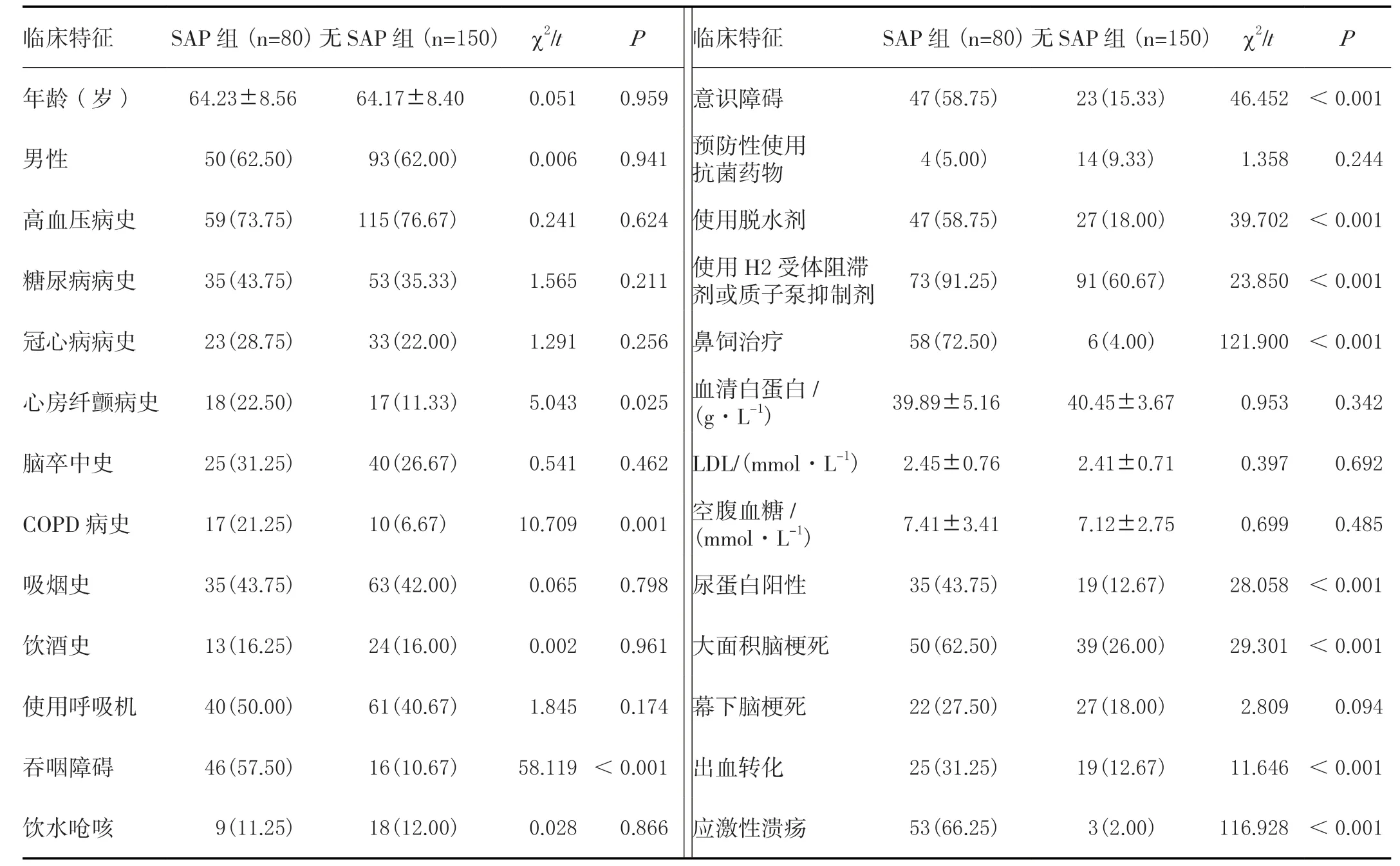
表1 两组导致SAP的危险因素的单因素比较
2.2 急性脑梗死患者发生SAP的Logistic多因素回归分析比较
以SAP是否发生为因变量,心房纤颤病史、COPD病史、吞咽障碍、意识障碍、是否使用脱水剂、是否使用H2受体阻滞剂或质子泵抑制剂、是否鼻饲治疗、尿蛋白定性、是否大面积脑梗死、是否伴出血转化、是否伴应激性溃疡为自变量,根据表2进行赋值。将上述赋值纳入Logistic回归模型中,有意识障碍、有吞咽障碍、伴应激性溃疡为CI患者发生SAP的独立危险因素,差异有统计学意义(<0.05),见表3。

表2 赋值方法
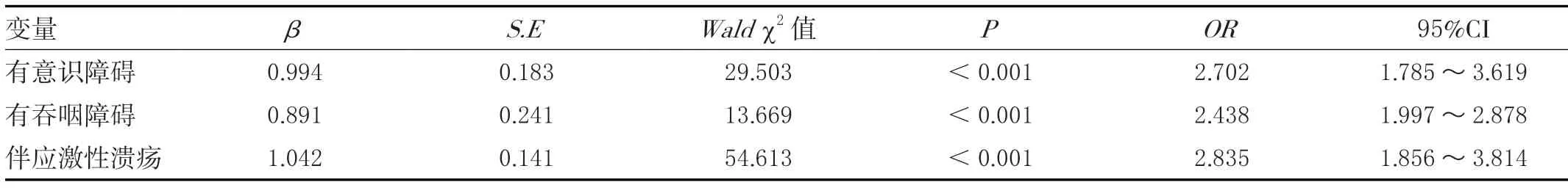
表3 急性脑梗死患者发生SAP的Logistic多因素回归分析比较
2.3 患者预后死亡率比较
患者入院30 d时,SAP组死亡21例(26.25%),无SAP组死亡9例(6.00%),SAP组的死亡率明显高于无SAP组,差异有统计学意义(χ=18.863,<0.05)。
3 结 果
CI是一种发病率较高的脑血管疾病,且具有较高的致残率,致死率也比较高,其急性期会导致不同部位的感染,感染率高达30%左右,其中肺部感染是较为常见的一种感染,感染后会延长患者住院时间、导致不良预后和住院期间病死率,加重患者经济负担。SAP是一种非实质性炎症,原无肺部感染的患者所罹患从而导致感染的发生,在CI中比较常见。与非SAP患者相比,其具有住院时间长、病死率高、预后差的特点。与无肺部感染患者相比,并发SAP的CI患者1个月内病死率是其3~4倍,是急性脑梗死(ACI)患者的严重并发症之一。目前SAP发生率既往报道为3.9%~56%。本研究结果显示,230例脑卒中患者共有80例发生了SAP,发病率为34.78%,与前报道相符,属于合理范围。
CI患者会出现一定程度的生理功能减退、意识障碍,也会出现一定程度的神经反射功能障碍,咽喉部肌肉协调性不佳,从而导致胃食管返流的发生,严重者会导致误吸,严重威胁着呼吸道对异物的清除能力,这均易造成CI患者并发SAP。通过本研究我们发现,心房纤颤病史、COPD病史、意识障碍、吞咽障碍、使用脱水剂、使用质子泵抑制剂或H2受体阻滞剂、鼻饲治疗、尿蛋白阳性、大面积CI、伴出血转化、伴应激性溃疡发生是导致SAP发生的危险因素,其中心房纤颤病史、COPD病史与CI患者发生相关性肺炎有关,临床上应加强对有基础疾病史的患者进行关注,正确使用脱水机及鼻饲治疗,监测尿蛋白阳性、大面积CI、伴有出血转化的患者。
既往研究发现,CI患者多数会存在吞咽障碍及意识障碍,容易导致食物残渣、胃内反流物被误吸,使大量病原菌直接进入气道,进而发生气道感染,诱发肺炎,加之吞咽障碍的患者需使用吞咽电视透视进行检查,用于评估吞咽功能,而吞咽电视透视检查属于侵入性操作,会导致肺炎发生风险进一步增加。
本研究结果Logistic多因素回归分析显示,有意识障碍、有吞咽障碍、伴应激性溃疡为ACI患者发生SAP的独立危险因素。有报道称,30%~65%的ACI患者都出现吞咽困难,且严重程度不一。吞咽困难可能会导致误吸的发生,这在一定程度上会引起SAP的发生,吞咽困难会导致保护性呼吸反射的降低,从而容易导致饮水、进食等导致的吸入性肺炎,并且吞咽障碍患者大多需要留置胃管给予鼻饲治疗,更增加了误吸的危险。留置胃管会阻碍食道的运输功能,使食管下括约肌变得松弛延长、食管下段压力降低,导致胃食管反流的发生,可导致咽喉部和胃肠道正常存在细菌发生移位成为致病菌,较易引起肺部感染。CI患者出现意识障碍后,咳嗽、吞咽等生理反射减弱或消失,一定程度上导致呼吸道分泌物较难排出,痰液在肺底积蓄,从而为细菌产生提供了便利,易造成坠积性肺炎。此外,对于有意识障碍的CI患者,因意识不清,无法自行进食,加之家庭不支持,从而导致SAP的发生。
分析吞咽障碍CI患者易并发SAP原因可能为以下几种;(1)对于存在吞咽障碍的患者,其自身或者家属对鼻饲治疗比较抵触,拒绝通过鼻饲进行营养治疗,从而导致机体免疫力下降甚至营养不良;(2)拒绝鼻饲治疗会导致误吸发生率的增加,从而进一步导致SAP的发生;(3)家属在配合鼻饲治疗时操作不规范也会导致SAP的发生。CI患者若出现应激性溃疡或者出血性转化这说明梗死面积较大、病情严重程度较重,若不及时干预会导致并发症增多及病情恶化,从而导致意识障碍、呕吐、脑疝等,增加肺炎发生的风险。本研究中所有患者在入院30 d后,有SAP组患者死亡率明显高于无SAP组患者,表明SAP可作为ACI患者死亡的独立预测因素。
综上所述,有意识障碍、有吞咽障碍、伴应激性溃疡为CI患者与发生SAP存在较为密切的关系,临床应针对上述因素制定针对性的干预对策,以改善患者预后、降低病死率。
