内镜黏膜切除术治疗结直肠息肉疗效观察及术后迟发性出血的相关危险因素分析
2022-04-26万亚玲彭淑莉
万亚玲,张 虹,彭淑莉
结直肠息肉是来源于黏膜上皮的局限性隆起性病变,发生部位以结肠、直肠为主,在病理性质还未确定之前均称为息肉[1]。该病好发于>40岁男性,并且发病率会随着年龄的增长而增加[2-3]。结直肠息肉多无明显临床症状,在早期难以发现,直到引起消化系统症状才会引起患者重视[4-5]。虽然结直肠息肉属于良性病变,但是其中的腺瘤、错构瘤及锯齿状病变等均为上皮性肿瘤分类中的癌前病变,早期对疾病进行治疗有利于降低癌变风险[6-7]。内镜黏膜切除术(EMR)及内镜下电凝切除术是临床常见的微创手术方式,据相关报道,患者术后容易发生出血等情况,特别是迟发性出血,从而导致患者失血性休克等严重并发症[8]。因此,了解EMR术后迟发性出血的原因并采取预防措施具有重要意义。本研究观察EMR治疗结直肠息肉的临床效果,并对术后迟发性出血的相关危险因素进行分析。现报告如下。
1 资料与方法
1.1临床资料 回顾性分析本院2018年6月—2021年5月收治的结直肠息肉102例的临床资料。纳入标准:均符合结直肠息肉的临床诊断标准[9],且经内镜等检查确诊;实施EMR;临床资料、影像学资料完整者;术后病理显示均为良性息肉。排除标准:伴恶性肿瘤者;家族遗传性息肉者;合并心脏、肝、肾等严重疾病者;存在手术禁忌证者。根据手术方法分为对照组50例和研究组52例。2组性别、年龄等方面比较差异无统计学意义(P>0.05),具有可比性。本研究经本院伦理委员会批准同意。
1.2方法 患者均完善术前常规检查,均给予全身静脉麻醉。对照组行内镜下电凝切除术,通过内镜确认息肉位置,采用热活检钳电凝电切,切除后进行止血,并回收息肉,送检病理。研究组行EMR,通过结肠镜找到息肉位置,随后于黏膜下注射1∶10 000肾上腺素,注射剂量为10 ml,应用金属钛夹夹闭蒂根部,使息肉与黏膜下层分离并且明显泛白隆起,再使用圈套器完整套取息肉,茎根保留约5 mm,先电凝后切割,直径较大的息肉分次切除,切除后回收息肉,送检病理。术后2周内出现血便或黑便,且便常规检测隐血(+)的患者为术后出血[10]。
1.3观察指标
1.3.1临床疗效:治愈为完全切除息肉,术后复查病灶被新生黏膜上皮肉芽组织覆盖,无明显瘢痕;好转为完全切除息肉,术后复查部分病灶被新生黏膜上皮肉芽组织覆盖;无效为息肉未完全切除[11]。总有效率=(治愈+好转)/总例数×100%。
1.3.2手术指标:包括手术时间、术中出血量、术后胃肠功能恢复时间及住院时间。
1.3.3危险因素:收集患者生化指标、临床资料及内镜、病理检查资料。根据患者是否发生术后迟发性出血分为出血组及未出血组。分析影响结直肠息肉患者术后迟发性出血的相关危险因素。

2 结果
2.1临床疗效 研究组治愈36例,好转14例,无效2例,总有效率为96.15%;对照组治愈22例,好转19瘤,无效9例,总有效率为82.00%。研究组总有效率高于对照组(P<0.05)。
2.2手术指标 研究组手术时间、术后胃肠功能恢复时间及住院时间短于对照组,术中出血量少于对照组(P<0.01)。见表1。
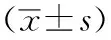
表1 2组结直肠息肉手术相关指标比较
2.3影响结直肠息肉患者术后迟发性出血的单因素分析 术后有25例发生迟发性出血,77例未发生出血。2组年龄、性别、糖尿病、高血压比较差异无统计学意义(P>0.05);2组切除方式、息肉直径、息肉位置、病理类型、息肉数目、息肉形态比较差异有统计学意义(P<0.05,P<0.01)。
2.4影响结直肠息肉患者术后迟发性出血的多因素Logistic回归分析 将上述单因素分析有统计学意义的指标赋值,切除方式:EMR=0,内镜下电凝切除术=1;息肉直径:<2 cm=0,≥2 cm=1;息肉位置:横结肠及右半结肠=0,直肠及左半结肠=1;病理类型:非腺瘤型=0,腺瘤型=1;息肉数目:<3枚=0,≥3枚=1;息肉形态:无蒂=0,有蒂=1。纳入多因素Logistic回归分析,结果显示,切除方式、息肉直径、息肉位置、病理类型、息肉数目、息肉形态是结直肠息肉患者术后迟发性出血的独立危险因素(P<0.01)。见表2。
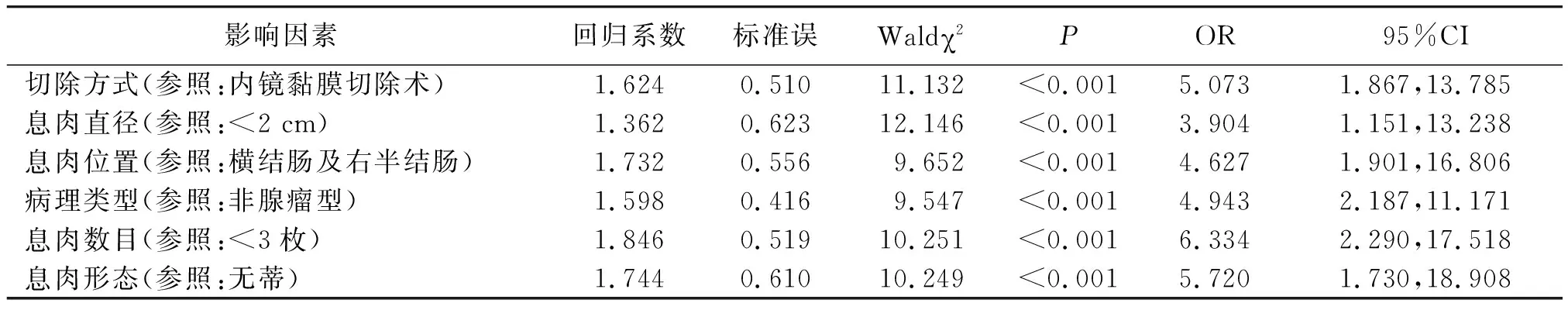
表2 结直肠息肉内镜黏膜切除术后迟发性出血危险因素的多因素Logistic回归分析
3 讨论
结直肠息肉是临床消化科常见疾病,绝大多数结直肠癌的发生与结直肠息肉的病情发展具有紧密关系。既往文献表明,50%~70%的结直肠癌来源于结直肠增生性息肉[12]。因此,在患者进行结肠镜检查时要放宽指征,以免漏诊或误诊,在早期发现结直肠息肉时进行积极干预,通过预防结直肠息肉的发展来降低结直肠癌的发生[13-14]。内镜下切除和外科手术切除为结直肠息肉的主要治疗方案,但存在术中出血及术后迟发性出血的风险[15]。相关研究报道,镜下不同切除方式对患者术后出血的风险有一定影响[16-17]。本研究结果显示,研究组总有效率高于对照组,且术后胃肠功能恢复时间及住院时间短于对照组,术中出血量少于对照组,提示EMR对患者损伤小,有利于术后恢复,与既往文献报道相符[18]。考虑原因为,EMR治疗通过黏膜下注射的方法来分离息肉组织对应消化道的黏膜层和黏膜肌层,再对息肉进行切除,相较内镜下电凝切除术能够更清晰地对病变组织进行切除。
本研究非条件多因素Logistic回归分析结果显示,切除方式、息肉直径、息肉位置、病理类型、息肉数目、息肉形态是影响结直肠息肉患者术后迟发性出血的独立危险因素。息肉位置作为影响出血发生的危险因素考虑与肠腔相对不固定,蠕动时易摩擦创面有一定的关系;而息肉直径越大,数目越多,涉及的血管越丰富,切除累及血管越多,因此术后发生出血的概率较高;手术创面越大的切除方式,损伤的血管也会愈多;一次性切除息肉过多,明显增加迟发性出血风险,在高危人群中尤其应控制单次切除息肉数量[19];有蒂息肉一般为息肉直径较大者,腺瘤型息肉由于腺瘤黏膜下血管较非腺瘤型丰富,因此息肉的血液供应情况与息肉切除术后的出血发生率呈正比[20]。
综上所述,EMR治疗结直肠息肉的临床疗效显著,能够促进患者恢复,切除方式、息肉直径、息肉位置、病理类型、息肉数目、息肉形态是结直肠息肉患者术后迟发性出血的独立危险因素,操作时对上述危险因素加以重视并给予早期预防措施能够降低患者术后迟发性出血的风险。
