重度子痫前期剖宫产术后并发腹壁血肿7例分析
2022-04-19李俊强史梦茹许鑫玥唐瑶蔡春华
李俊强,史梦茹,许鑫玥,唐瑶,蔡春华*
重度子痫前期(severe preeclampsia,sPE)是指发生于妊娠20周后的特有疾病,除血压异常增高、尿蛋白增加外,还伴有母体脏器功能不全或胎儿并发症的严重表现,严重威胁母儿安全[1-2]。剖宫产为sPE患者最常用的终止妊娠方式。有研究显示,剖宫产术后非计划再次手术的主要原因包括腹壁血肿(27.3%)[3]。因sPE致血管出现急性粥样变,血管壁全层纤维蛋白样坏死,毛细血管易破裂出血;sPE常并发血小板减少、凝血功能降低等,致使sPE患者剖宫产术后并发腹壁血肿发生率升高[4-5]。腹壁血肿诊治延误可导致严重的并发症甚至危及患者生命,不但影响患者术后恢复,给患者带来痛苦和经济负担,且常引发医疗纠纷。本文回顾性分析我院7例sPE剖宫产术后并发腹壁血肿病例的临床资料,探讨其病因及诊治预防对策,为临床提供参考,以减少sPE患者剖宫产术后并发腹壁血肿的概率。
1 临床资料
2016年1月至2020年12月成都市第三人民医院共收治sPE孕妇并行剖宫产术1 235例,7例术后发生腹壁血肿,发生率为0.56%。患者年龄29~50 岁,平均34.7岁;2例为初产妇,5例为经产妇,经产妇中既往剖宫产1例,既往经阴道分娩4例; 5例为单胎,2例为双胎;体外受精-胚胎移植(in vitro fertilization-embryo transfer,IVF-ET) 术后2例;剖宫产终止妊娠孕周为29+2~39+1周;体质量指数(body mass index,BMI)为20.5 kg/m2~31.6 kg/m2;剖宫产术前血小板计数为(62~170)×109/L;5例患者因胎儿宫内窘迫、血小板减少、孕妇严重并发症选择全身麻醉,2例选择腰硬联合麻醉;7例患者剖宫产切口均为腹壁横切口;4例发生产后大出血。临床表现主要为切口周围青紫瘀斑(5/7)。超声检查7例患者均提示腹壁低回声团,腹壁血肿可能;血肿大小不等。
2 结果
4例患者因血红蛋白进行性下降或失血性休克表现行血肿清除+缝扎止血,术中见积血300~1 200 mL,平均825 mL,均于腹直肌下方见活动性出血点,予2-0可吸收线八字缝扎止血。3例患者因生命体征平稳,监测腹壁超声,血肿无增大,血红蛋白未进一步下降,行加压包扎保守治疗。4例血肿清除术后患者中有2例切口愈合良好;1例并发切口感染,长期换药至组织新鲜,渗液少时行二期缝合;1例血肿清除术后复查超声发现新发血肿,大小约3.9 cm×3.5 cm×2.6 cm,监测彩超血肿未增大,保守治疗好转后出院。7例患者目前均痊愈。详见表1。
3 讨论
3.1 重度子痫前期患者剖宫产术后腹壁血肿发生的病因
目前研究认为腹壁血肿主要是由于手术止血不彻底或在低血压状态下断裂的小血管未结扎,术后血压回升,开放的血管断端出血所致,尤其伴有妊娠期高血压疾病、妊娠期肝内胆汁淤积症等合并有凝血功能异常的并发症时,剖宫产术后更易发生腹壁血肿[6-7]。而sPE致剖宫产术后发生腹壁血肿概率增高的原因可能有:① 血管出现急性粥样变,血管壁全层纤维蛋白样坏死,毛细血管易破裂出血;② sPE常并发血小板减少,致凝血功能降低[4-5];③ 术中小动脉断端处于痉挛状态,术后使用硫酸镁解痉药物,导致血管扩张,造成出血;④ 术后血压控制不佳,波动范围较大,脉压差增加,使已形成栓塞的血管断端开放,发生出血;⑤ sPE患者术后血栓评分常需使用低分子肝素预防术后血栓,若使用不当则可导致腹壁血肿发生概率增加[8];⑥ sPE常合并低蛋白血症,腹壁组织水肿,术后病情得以控制,水肿消退,导致止血缝扎线松脱,造成出血;⑦ sPE患者因胎儿宫内窘迫、血小板减少、孕妇严重并发症,或术中更便于控制血压等原因选择气管插管全身麻醉,术后因气管插管导致咽喉部不适,易并发咳嗽,引起腹部肌肉不协调收缩,造成血管破裂出血形成血肿[9]。
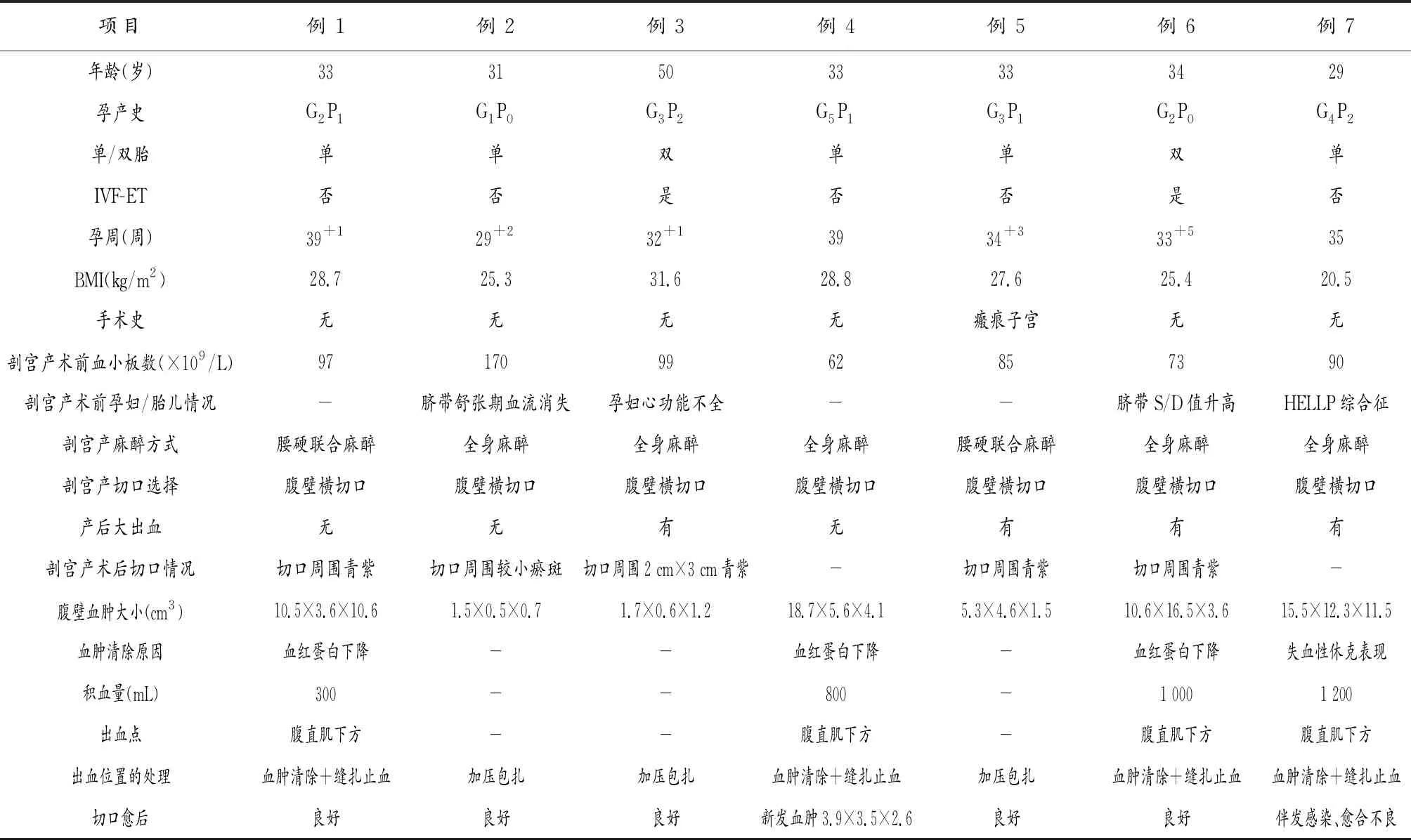
表1 重度子痫前期剖宫产术后并发腹壁血肿7例患者临床资料
3.2 临床表现和诊断
sPE患者剖宫产术后形成的腹壁血肿临床表现主要与血肿位置及大小相关:① 浅部位出血或巨大血肿张力高时,呈现为切口周围青紫、瘀斑;② 深部出血,特别是腹直肌下方出血时,因此处组织疏松,血肿不易局限,易形成较大血肿,失血量多,患者常合并低血容量休克表现。腹壁血肿的诊断需根据患者症状、体征及彩超等检查。当出血部位表浅,切口周围形成青紫瘀斑时容易被发现诊断,进一步行彩超检查即能了解血肿大小,指导下一步处理;当深部血肿切口表面无体征时,多数因患者发生低血容量休克表现或者复查血常规,发现血红蛋白异常下降时,行彩超检查才可诊断。
3.3 治疗和预后
腹壁血肿治疗方案的选择,需根据血肿大小及症状决定:若彩超监测血肿有增大,血红蛋白下降明显,患者出现失血性休克表现时,则需要沿原切口逐层打开腹壁,依次清除血肿,全面寻找出血点,逐一用4号丝线缝扎,彻底止血,术后应加强预防感染。本文中例7患者在血肿清除术后发生切口感染,长期换药至组织新鲜,渗液少时行二期缝合,切口愈合后出院;若血肿表浅,患者循环稳定,彩超监测血肿未进一步增大,可选择加压包扎、预防感染等保守疗法,但需考虑到后续血肿感染、增大等问题。
由于复苏、手术技术的进步,腹壁血肿导致产妇死亡并不常见。本文中,3例患者采取保守治疗愈后良好。4例患者血肿清除术后2例切口愈合良好;1例并发切口感染,换药至二期缝合切口愈合后出院;1例血肿清除术后复查超声发现新发血肿,监测彩超血肿未增大,保守治疗好转后出院。可见对于sPE患者剖宫产术后形成的腹壁血肿选择手术清除血肿应该慎重,因其术后可能合并切口愈合不良,新发血肿的情况。
3.4 预防
关于sPE患者剖宫产术后形成腹壁血肿的预防,除术者术中仔细检查手术创面,彻底止血,提高手术质量外,还应针对sPE患者术后形成血肿的可能原因逐一关注,才能有效预防,主要有以下方面:① 有效控制血压,减少血压波动,降低脉压差;② 及时纠正低蛋白血症,减轻组织水肿,为切口愈合提供充足营养;③ 对血小板减少,症状严重,可采用纵切口行剖宫产术,便于暴露手术视野,确切止血[10];④ 对患者因气管插管术后引发的咳嗽需及时对症处理,避免持续咳嗽致血管破裂出血、形成血肿[11]。
总之,sPE患者因其特殊的致病机制,剖宫产术后更易发生腹壁血肿,其诊断并不困难,因治疗方式目前尚无统一标准,选择合适的治疗方式与患者愈后息息相关。有效预防sPE患者剖宫产术后发生腹壁血肿,才是降低医疗资源支出,避免医疗纠纷,提高产科医疗质量的关键点。
