胫骨高位截骨术与单髁置换术治疗膝关节前内侧间室骨关节炎短期疗效及成本效益分析
2022-04-06虞宵周晓强佘远时徐人杰张向鑫陈广祥
虞宵,周晓强,佘远时,徐人杰,张向鑫,陈广祥
随着膝骨关节炎(knee osteoarthritis,KOA)的“阶梯治疗”理念被关节外科医师广泛接受,胫骨高位截骨术(high tibial osteotomy,HTO)和单髁置换术(unicompartmental knee arthroplasty,UKA)已被证实是治疗膝关节前内侧间室骨关节炎(anterior medial osteoarthritis,AMOA)的可靠方法[1,2],并已成为较全膝关节置换术(total knee arthroplasty,TKA)更具成本效益比的有效替代治疗方法[3-6]。尽管HTO 和UKA 的手术概念及适应证有所不同,但在某些情况下它们具有相似的适应证[7,8]。随着关节外科技术的日益完善,两者的适应证在逐步扩大,对于两者适应证交叉部分的AMOA 患者选择HTO或UKA 治疗仍存在争议[9]。尽管已有一些研究报道了HTO 和UKA 术后临床疗效对比[7-8,10],但对于交叉适应证患者接受HTO 或UKA 治疗的优劣尚无定论。本研究旨在通过前瞻性随机对照研究,比较交叉适应证AMOA 患者接受HTO 与UKA 的短期临床疗效和成本效益分析,为临床选择最佳手术方案提供参考。
1 资料与方法
1.1 纳入与排除标准
纳入标准:符合HTO 与UKA 交叉适应证:①单纯AMOA;②年龄为55~65岁;③术前膝关节MRI提示Recht分级Ⅲ~Ⅳ级[11];④术前患肢内侧胫骨近端角(medial proximal tibial angle,MPTA)为65°~85°;⑤膝关节内外侧及前后叉韧带完好。
排除标准:①创伤性关节炎、类风湿关节炎;②膝关节感染史;③同时行双侧手术的患者;④曾行患肢髋部手术的患者;⑤患肢韧带及半月板损伤或手术史。
本研究经苏州市立医院伦理委员会审批(批准号KL901131),纳入研究的患者均签署知情同意书。
1.2 研究对象
收集2017 年1 月至2018 年1 月苏州市立医院收治的AMOA患者71例,按照随机数字表法分为两组,分别接受HTO和UKA手术治疗,其中HTO组36例,UKA 组35 例。最终HTO 组及UKA 组各30 例患者完成24个月的随访,纳入本研究。
1.3 手术方式
两组患者均由同一组熟练的关节外科医师在脊椎麻醉下进行标准化手术操作。HTO组患者采用胫骨内侧开放楔形截骨术,使用Tomofix 接骨板(DePuySynthes,美国)。术后1周在助行器辅助下行走,4~6周可完全自主负重行走。UKA组患者采用活动平台牛津单髁假体系统(Zimmer Biomet,美国)。术后第1天开始锻炼,主动收缩股四头肌,弯曲膝关节,第2天开始扶助行器行走。两组患者术后均由同一组经验丰富的康复治疗师指导功能锻炼。
1.4 观察指标
所有患者术后随访至少24 个月。术后3、6、12、24 个月记录患者坐位及行走时疼痛视觉模拟量表(visual analogue scale,VAS)评分及西安大略和麦克马斯特大学的骨关节炎指数(the Western Ontario and McMaster Universities Osteoarthritis Index,WOMAC),以评价膝关节功能。记录患者术后初次无障碍行走和初次进行体育活动时间。术后12、24个月时计算HTO 和UKA 治疗AMOA 的成本效益比(C/E),进行经济学分析。成本(Cost)定义为两组患者治疗总费用,包括住院花费、出院后继续治疗和因并发症产生的费用。效益(Effect)定义为两组患者术后评分与术前评分的差值,包括坐位VAS评分、行走VAS 评分和WOMAC 评分。成本效益比=患者治疗总费用(元)/术后评分改善总分值(分),数值越小表示成本效益越好。随访时的评分由一位对本研究不知情的调查员完成。
1.5 统计学方法
采用SPSS 25.0统计学软件进行统计学分析。计量资料经统计学分析均符合正态分布,以表示。两组患者年龄、体重指数、术前患肢MPTA、初次无障碍行走及初次进行体育活动时间、成本效益比等采用独立样本t检验进行比较。两组患者手术前后VAS 评分、WOMAC 评分采用重复测量方差分析进行比较。两组患者计数资料采用χ2检验进行比较。两组患者MRI Recht 分级等等级资料采用秩和检验进行比较。P<0.05为差异有统计学意义。
2 结果
2.1 一般临床资料比较
两组患者性别、年龄、体重指数、MPTA、MRI Recht 分级(Ⅲ/Ⅳ)差异均无统计学意义(P>0.05),具有可比性,见表1。

表1 两组患者一般临床资料比较
2.2 手术结果
本研究中HTO 组患者住院时间为(5.4±1.1)d,UKA组患者为(4.9±1.2)d,差异无统计学意义(t=1.458,P=0.15)。所有患者术后随访24~32 个月,平均随访(27.6±5.8)个月。
HTO 组1 例患者术后4 周因膝关节僵直行静脉麻醉下手法松解,末次随访时关节屈伸活动度0°~120°。UKA 组1 例患者术后膝关节手术切口二期愈合,其余患者均无相关并发症发生。随访期内两组患者均无膝关节感染、下肢静脉血栓形成等并发症及二次手术。两组患者均对手术效果满意。
2.3 临床疗效比较
2.3.1 VAS评分
术后3 个月,UKA 组患者坐位VAS 评分低于HTO 组患者,且差异有统计学意义(P<0.05)。术前、术后6 个月、12 个月、24 个月两组患者坐位VAS评分差异均无统计学意义(P>0.05)。见表2。
表2 手术前后两组患者坐位VAS评分比较(,分)

表2 手术前后两组患者坐位VAS评分比较(,分)
注:△P<0.05,与HTO组比较
术后3 个月、6 个月,UKA 组患者行走VAS 评分均低于HTO 组患者,且差异均有统计学意义(P<0.05)。术前、术后12 个月、24 个月两组患者行走VAS 评分差异均无统计学意义(P>0.05)。见表3。
表3 手术前后两组患者行走VAS评分比较(,分)

表3 手术前后两组患者行走VAS评分比较(,分)
注:△P<0.05,与HTO组比较
2.3.2 WOMAC评分
术后3 个月、6 个月UKA 组患者WOMAC 评分均低于HTO 组患者,且差异均有统计学意义(P<0.05)。术前及术后12 个月、24 个月,两组患者WOMAC 评分评分差异均无统计学意义(P>0.05)。见表4。
表4 手术前后两组患者WOMAC评分比较(,分)

表4 手术前后两组患者WOMAC评分比较(,分)
注:△P<0.05,与HTO组比较
2.3.3 初次无障碍行走及初次参加体育活动时间
术后UKA 组患者初次无障碍行走、初次参加体育活动均早于HTO 组患者,且差异均有统计学意义(P<0.05,表5)。
表5 两组患者初次无障碍行走时间和初次参加体育活动时间比较(,月)
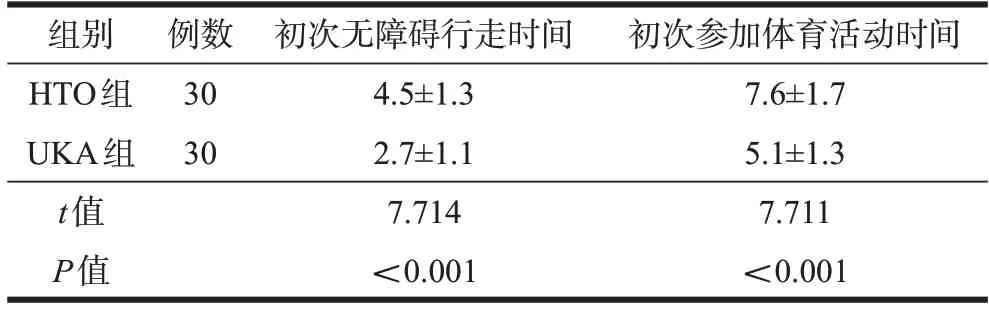
表5 两组患者初次无障碍行走时间和初次参加体育活动时间比较(,月)
2.4 成本效益分析
术后12 个月、24 个月,UKA 组患者住院及后续总费用均高于HTO 组患者,HTO 组患者的成本效益比均小于UKA组患者,且差异均有统计学意义(P<0.001,表6),说明HTO 组患者单位效益所花费的成本小于UKA组患者。
表6 两组患者成本效益分析()

表6 两组患者成本效益分析()
典型病例见图1和图2。
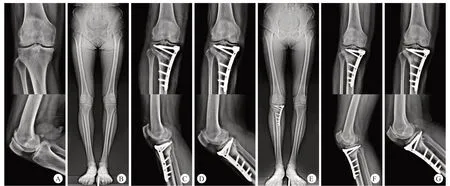
图1 患者,女,62岁,右膝内侧间室骨关节炎接受HTO

图2 患者,女,64岁,右膝内侧间室骨关节炎接受UKA
3 讨论
3.1 HTO及UKA治疗AMOA适应证
HTO 与UKA 都是KOA 阶梯治疗中最常用的保膝手术方式。HTO与UKA看似存在竞争,但两者都有严格的适应证,其实是非常互补的手术方式。它们的结合几乎可以覆盖全部的内侧骨关节炎,有效控制TKA 适应证扩大化问题,帮助提高患者的满意度。HTO 的适应证针对性更强,适合于一些比较年轻的患者,伴随一定程度胫骨内翻的AMOA[12]。UKA 的主要适应证是膝前内侧骨关节炎,其标准是内侧软骨磨损严重,外侧软骨无损伤和韧带功能完整,对于患者年龄、体重指数等因素尚未达成共识[13]。随着外科手术技术的进步,两者的适应证扩大,存在一定交叉适应证,这部分患者手术方案的选择仍存在争议。KOA 的发展是有阶段性的,更有针对性的手术方案可使膝关节保留更好的功能,对于相对年轻的内侧骨关节炎患者,采用保膝治疗,患者的生活质量更高,而医疗花费更低。本研究在前人研究的基础上,针对交叉适应证的患者设计纳入标准,进行随机对照试验,比较HTO 及UKA 治疗AMOA的短期临床疗效及成本效益分析。
3.2 HTO及UKA临床疗效分析
UKA更适合于年龄在退休后,中等活动强度,允许存在一定的肥胖及骨质疏松。HTO更适合于年龄小于65岁,中高度活动强度,无肥胖及骨质疏松的患者。故对于两种手术交叉适应证的患者,应该从患者年龄、职业、生活习惯、胫骨内翻程度、患者活跃度需求、性别、骨质等多因素综合考量,以达到最佳临床疗效。
本研究中UKA 组患者在术后早期的VAS 评分、WOMAC 评分均优于HTO 组,UKA 组患者术后3 个月时即无行动不便,并且初次进行体育活动时间更早。Jeon等[14]在一项研究中回顾性分析26例HTO和21例UKA,发现UKA组患者术后6个月的国际膝关节评分委员会(International Knee Documentation Committee,IKDC)评分明显高于HTO 组。术后早期,UKA组患者活动水平的改善优于HTO组。由于HTO 是截骨手术,术后3 个月时,截骨两端还未完全愈合,活动增加后可能会加重疼痛。为了有效减轻疼痛和症状,患者往往较少活动[15]。而在UKA 病例中,内侧间室表面已被人工关节取代,消除了疼痛源,疼痛明显减轻[16]。有研究报道,术后6 个月UKA组患者的肌肉力量高于HTO组,而在术后1年,两组患者的肌肉强度相当[17]。此外,HTO 患者的术后下肢力线变化比UKA 患者大,因此需要额外的时间进行适应[18]。
术后12 个月两组患者VAS 评分和WOMAC 评分接近,差异无统计学意义。Ryu等[19]比较了HTO和UKA在较年轻患者中的临床效果发现,虽然UKA组患者在术后6个月时美国特种外科医院(Hospital for Special Surgery,HSS)评分和Lysholm评分更高,但是术后1 年两组患者间的差异无统计学意义。紧贴接骨板最内侧的截骨间隙在术后1年左右接近愈合,患者疼痛明显改善。Lee 等[20]一项关于HTO 术后步态分析结果显示,减轻疼痛可使患者提高步态速度和最大步幅,改善股四头肌和腘绳肌的扭矩,此外,与术前膝关节步态相比,HTO 术后膝关节内收力矩和侧向推力降低。步行过程中的内翻推力也与膝内侧骨关节炎的发展有关[21]。本课题组认为,截骨愈合和适应力线步态变化是HTO患者术后1年膝关节功能提升的原因。
3.3 HTO及UKA的成本效益分析
成本效益分析的目的在于寻找达到某一治疗效果时成本最低的治疗方案,即在成本和效益之间找到一个最佳的平衡点。成本效益比(C/E)则把二者有机联系起来,它是采用单位效益所花费的成本表示,比值越小越好[22]。目前国内外对HTO 和单间室膝关节置换术治疗膝关节内侧骨关节炎的社会经济学研究较少。Konopka等[23]建立了一个模型,用质量调整生命年(quality-adjusted life years,QALYs)衡量患者健康状况,从健康和费用两方面进行分析,发现与UKA 相比,HTO 大概可以节省4263 美元,并且他们认为两种手术方式的成本效益主要取决于翻修率。Smith 等[24]对HTO 和UKA 进行了基于年龄分层的成本效益分析得出,HTO 在年龄<60 岁的患者是最具成本效益的选择,而UKA在60岁及以上的患者中成本效益可能更好。本研究发现,对于交叉适应证部分AMOA 患者无论是行HTO 或UKA,在术后12个月后膝关节功能基本相同,以术后12个月和24个月作为时间节点进行成本效益分析,发现HTO 组患者术后早期的成本效益比小于UKA 组患者,更加经济实惠。虽然两者的效益相差无几,但是HTO 组患者的成本显著低于UKA组患者,主要原因是UKA假体价格明显高于HTO 接骨板,而两组患者后续治疗费用和并发症等无明显差异。本研究随访2 年内纳入的HTO及UKA患者均无术后翻修发生,而术后翻修的发生会对成本效益分析产生重大影响。故相较于以翻修为观察终点,本研究的成本效益分析结果可能存在一定的片面性。
本研究的局限性:本研究虽然是前瞻性随机对照研究,但是样本量小,随访时间短,一些主观评分可能存在偏倚,需要多中心大样本长期随访进一步佐证。
4 结论
对于交叉适应证部分AMOA 患者行UKA 术后早期恢复速度更快,术后1 年时HTO 的临床疗效与UKA相仿,但是HTO有更好的短期成本效益比。
【利益冲突】所有作者均声明不存在利益冲突
