唑来膦酸与特立帕肽对骨质疏松患者腰椎椎间融合影响的对比分析
2022-04-06程茂扬曾华东吕国华贺新艳陈秋洪陆凌云
程茂扬,曾华东,吕国华,贺新艳,陈秋洪,陆凌云
脊柱融合联合内固定手术是治疗腰椎退行性疾病的标准术式之一。随着人口老龄化,因腰椎退行性疾病需行腰椎融合术的患者数量持续增长。同时,腰椎退行性疾病患者伴骨质疏松的可能性增加[1]。研究普遍认为骨质疏松不利于脊柱融合术后内固定稳定及椎间融合[2,3]。尽管脊柱融合及内固定技术不断发展,骨质疏松患者椎间融合失败率仍高达30%左右,术后疗效显著低于非骨质疏松患者。因而,对于行脊柱融合术合并骨质疏松的患者,通过抗骨质疏松治疗改善患者骨质量成为提高椎间融合效率,并保障手术疗效的必要手段[4]。目前,唑来膦酸与特立帕肽在临床上广泛应用于抗骨质疏松治疗,证实其具有良好的改善骨质量的效果,然而对腰椎融合术影响的对照研究报道较少。本研究旨在通过前瞻性临床病例对照观察,评估唑来膦酸与特立帕肽对骨质疏松患者腰椎融合术后骨质量、椎间融合率及临床疗效的影响,为临床合理选用抗骨质疏松药物提供依据。
1 资料与方法
1.1 纳入与排除标准
纳入标准:①临床影像学诊断为单节段腰椎滑脱(L4/5 或L5/S1);②临床诊断为骨质疏松(髋部骨密度T值<-2.5),且需行药物干预;③所有手术均由同一手术团队完成。
排除标准:①术前接受过抗骨质疏松治疗的患者;②既往有脊柱手术史的患者;③存在其他系统系疾病影响骨愈合者。
本研究经厦门市第五医院伦理委员会审批,所有患者均签署知情同意书。
1.2 研究对象
前瞻性选取2016年3月至2018年10月厦门市第五医院收治的行后路单节段腰椎滑脱复位+椎间植骨融合+椎弓根螺钉内固定术,且合并骨质疏松的患者。依据纳入与排除标准,91例患者纳入本次研究。术后充分告知患者抗骨质疏松可选择方式,即钙(1000 mg/d)+维生素D(800 U/d)的基础抗骨质疏松治疗,可辅助唑来膦酸或者特立帕肽抗骨质疏松治疗促进椎间骨融合。根据患者自行选择接受的治疗方式分为基础对照组22例、唑来膦酸组39例、特立帕肽组30例。
1.3 手术方式
腰椎滑脱复位术式采用经典后路腰椎椎板切除减压、椎弓根螺钉内固定、椎间植骨融合术。
全身麻醉后患者取俯卧位,经腰后正中入路,暴露棘突后分离椎旁肌至双侧横突顶部,经滑脱责任椎的椎弓根置入椎弓根螺钉;咬除滑脱节段棘突及椎板,并对脊膜与神经根充分减压后放置固定棒,撑开椎间隙使滑脱复位,术中C 型臂X 线机确认;椎间盘摘除并处理上、下终板,将同种异体骨(纳艾康,山西奥瑞生物材料有限公司),人工骨复合材料(四川国纳科技有限公司)与术中剪除的棘突松质骨混合植入椎间隙,锤紧后充分加压并锁紧钉棒固定系统。术后伤口引流量少于30 ml/d可拔除引流管。术后建议卧床1 个月后佩戴腰部护具起床适当活动。所有患者手术均由同一手术团队完成。
1.3 抗骨质疏松治疗及分组
所有患者术后第3天开始摄入钙(1000 mg/d)+维生素D(800 U/d)的基础抗骨质疏松治疗,可辅助唑来膦酸或者特立帕肽抗骨质疏松治疗促进椎间骨融合。根据患者术后选择抗骨质疏松治疗方法不同分为3组进行随访,其中基础对照组患者仅接受钙剂+维生素D基础抗骨质疏松治疗;唑来膦酸组患者在钙剂+维生素D基础抗骨质疏松治疗的基础上,术后第5天采用唑来膦酸注射液(Aclasta,Novaris Pharma,Schweiz)5 mg配100 ml生理盐水静脉注射,每年1次,连续2次;特立帕肽组患者在钙剂+维生素D基础抗骨质疏松治疗的基础上,术后第5天开始应用特立帕肽注射液(Foster,Eli Lilly,Nederland)80µl/d,皮下注射,连续2年。
1.4 术后随访及观察指标
1.4.1 骨密度测量
考虑腰椎内固定对骨密度测量的影响,术后1年及术后2年利用双能X线吸收测量法(dual energy Xray absorptiometry,DEXA)测量髋部骨密度。
1.4.2 椎间融合评估
根据患者术后1年及术后2年腰椎CT扫描评估腰椎间融合率。参照以往文献标准[5],当随访CT矢状位及冠状位显示融合节段椎体间有连续性骨小梁即判定为椎间融合成功;反之,判定为椎间融合失败。随访期间,因内固定相关事件(如内固定松动)需进行翻修手术的病例,椎间融合情况记录为融合失败。椎间融合的CT影像学结果评估采用双盲法,由两名具有丰富经验的脊柱外科医师独立进行判断。当两名医师之间意见不一致时,以上级专家意见为最终评定结果。典型腰椎椎间融合与非融合CT表现见图1。

图1 腰椎椎间融合与非融合CT表现
1.4.3 临床疗效评估
记录患者术前、术后1年、术后2年来院复诊时腰腿痛视觉模拟量表(visual analog scale,VAS)评分和下肢Oswestry 功能障碍指数(Oswestry disability index,ODI)评分,以评估患者腰腿痛程度及神经功能状态。
1.5 统计学方法
采用SPSS 17.0统计学软件进行统计学分析。计量资料经统计学分析均符合正态分布,以表示。多组间计量资料的比较采用方差分析,进一步组间两两比较采用LSD检验。多组间计数资料的比较采用χ2检验,进一步组间两两比较采用χ2检验。重复测量资料的比较采用重复测量资料的方差分析。以P<0.05为差异有统计学意义。
2 结果
2.1 一般临床资料
术后随访2年的过程中,基础对照组1例患者失访;唑来膦酸组1例患者拒绝第2年唑来膦酸注射,1例患者其他原因导致死亡;特立帕肽组3例患者中途放弃2年特立帕肽治疗周期,1例患者失访。最终,84例患者严格遵医嘱进行康复治疗及抗骨质疏松治疗,且2年定期随访资料完整。其中,基础对照组21例,唑来膦酸组37例,特立帕肽组26例。
3组患者性别、年龄、滑脱节段及程度、术前髋部骨密度差异均无统计学意义(P>0.05,表1),具有可比性。
表1 三组患者一般临床资料比较()
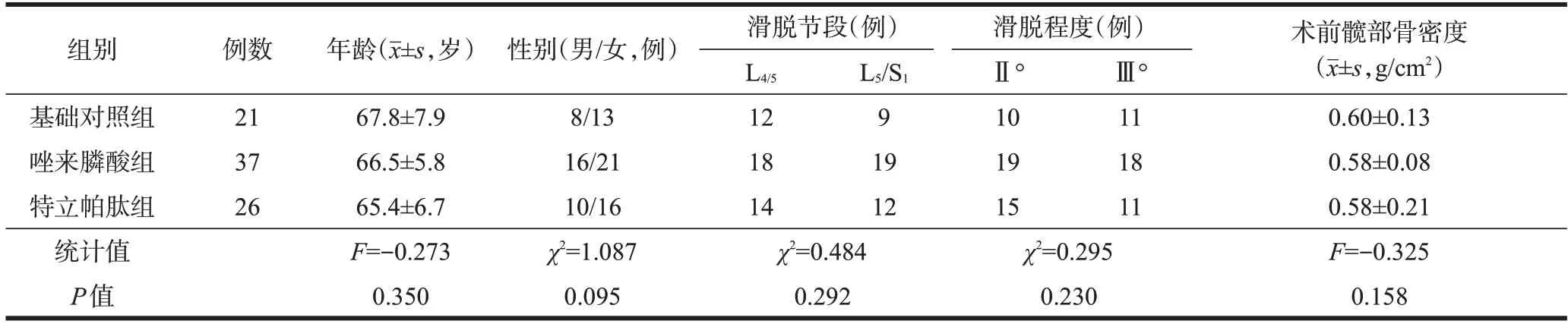
表1 三组患者一般临床资料比较()
2.2 髋部骨密度
术后1年、术后2年唑来膦酸组与特立帕肽组患者髋部骨密度均较术前提高,且差异均有统计学意义(P<0.05);而基础对照组患者术后2 年内髋部骨密度无明显变化(P>0.05,表2)。
术后1年,唑来膦酸组与特立帕肽组患者髋部骨密度均高于基础对照组患者,且差异均有统计学意义(P<0.05);而唑来膦酸组与特立帕肽组患者髋部骨密度差异无统计学意义(P>0.05)。
术后2年,唑来膦酸组与特立帕肽组患者髋部骨密度均高于基础对照组患者,且特立帕肽组患者髋部骨密度高于唑来膦酸组患者,差异均有统计学意义(P<0.05,表2)。
表2 三组患者手术前后髋部骨密度比较(,g/cm2)

表2 三组患者手术前后髋部骨密度比较(,g/cm2)
注:△P<0.05,与术前比较;▲P<0.05,与基础对照组比较;○P<0.05,与唑来膦酸组比较
2.3 椎间融合率
术后1年,特立帕肽组患者椎间融合率高于基础对照组及唑来膦酸组患者,且差异均有统计学意义(P<0.05),唑来膦酸组与基础对照组患者椎间融合率差异无统计学意义(P>0.05)。
术后2 年,唑来膦酸组与特立帕肽组患者椎间融合率差异无统计学意义(P>0.05),但均高于基础对照组患者,且差异均有统计学意义(P<0.05,表3)。
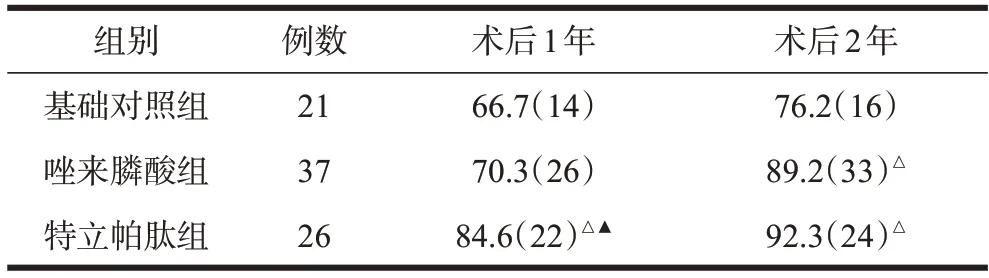
表3 三组患者术后椎间融合率比较[%(例)]
2.4 临床疗效
术后1 年、术后2 年三组患者腰背痛VAS 评分、腿痛VAS 评分和ODI 均较术前下降,且差异均有统计学意义(P<0.05)。
术后1 年、术后2 年唑来膦酸组患者腰背痛VAS评分均低于基础对照组患者,且差异均有统计学意义(P<0.05),而两组患者ODI 差异均无统计学意义(P>0.05)。
术后2 年,特立帕肽组患者腰背痛VAS 评分、ODI均低于基础对照组患者,且差异均有统计学意义(P<0.05),而术后1 年两组患者腰背痛VAS 评分、ODI差异均无统计学意义(P>0.05)。
术后1年、术后2年三组患者腿痛VAS评分差异均无统计学意义(P>0.05)。见表4。
表4 三组患者手术前后腰腿痛VAS评分及ODI评分比较(,分)
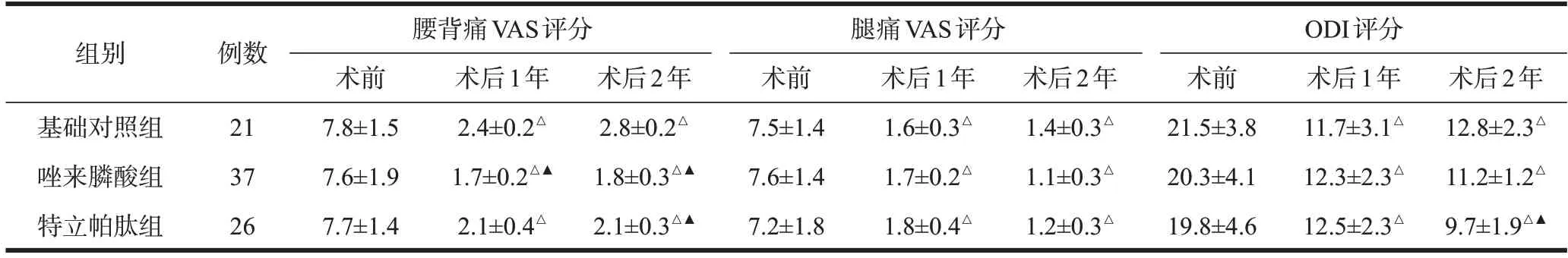
表4 三组患者手术前后腰腿痛VAS评分及ODI评分比较(,分)
注:△P<0.05,与术前比较;▲P<0.05,与基础对照组比较
2.5 术后并发症
基础对照组患者术后发生切口深部感染1例,脑脊液漏1例,内固定失败3例。
唑来膦酸组患者术后发生切口深部感染1例,脑脊液漏3 例,内固定失败2 例,融合邻近节段椎体骨折1例。
特立帕肽组患者术后发生切口深部感染2例,脑脊液漏2 例,内固定失败2 例,融合邻近节段椎体骨折2例。
典型病例见图2~4。

图2 患者,女,67岁,L4/5滑脱合并骨质疏松,行L4/5滑脱复位椎弓根螺钉内固定术治疗,术后行基础抗骨质疏松+唑来膦酸抗骨质疏松治疗

图3 患者,女,57岁,L5/S1滑脱合并骨质疏松,行L5/S1滑脱复位椎弓根螺钉内固定术,术后行基础抗骨质疏松+特里帕肽抗骨质疏松治疗
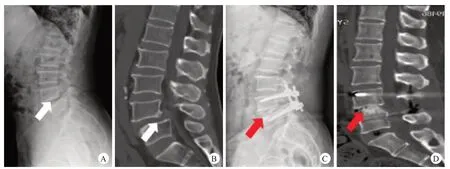
图4 患者,男,62岁,L4/5滑脱合并骨质疏松,行L4/5滑脱复位椎弓根螺钉内固定术,术后行基础抗骨质疏松治疗
3 讨论
后路腰椎融合内固定术治疗腰椎滑脱症的长期疗效主要依赖椎间骨融合情况。骨质疏松患者骨量减少,骨微结构特别是骨小梁结构退化,在腰椎融合术中导致椎间骨愈合延迟甚至不愈合,影响术后效果[6,7]。因此,老年腰椎滑脱合并骨质疏松的患者应在选择合适的手术方式的同时进行有效的抗骨质疏松治疗。
唑来膦酸作为第三代双膦酸盐类药物,由于其良好的骨组织亲和力及显著的抑制破骨细胞介导的骨吸收的能力,目前在临床广泛应用于预防和治疗各种类型骨质疏松[8]。以往研究报道已经证实,双膦酸盐类药物治疗在维持内固定系统稳定性、减少骨折并发症及脊柱椎间骨融合过程中发挥正向作用[9-13]。本研究对比发现,唑来膦酸能显著提高骨质疏松患者髋部骨密度,术后椎间融合率高于基础对照组,进一步支持以往研究中唑来膦酸临床应用价值[14-16]。
重组人甲状旁腺激素(recombinant human parathyroid,PTH 1-34)通用名称为特立帕肽,是目前唯一上市的具有明确促骨形成作用的临床药物。与唑来膦酸盐主要作用于破骨细胞机制不同,特立帕肽主要通过激活骨微环境成骨细胞,促进新骨形成及加速骨重建过程[17]。既往动物实验及临床对照研究发现特立帕肽可有效增加椎体骨密度,缩短腰椎间骨融合时间,并提高椎间融合成功率,降低骨质疏松相关并发症发生率[18,19]。同样,本队列对照研究结果发现,骨质疏松患者腰椎融合术后连续抗骨质疏松治疗2 年,与唑来膦酸治疗相比,特立帕肽治疗更能使患者髋部骨密度及椎间融合率方面临床获益。
综合本研究结果,在基础钙剂补充的基础上,辅助唑来膦酸或者特立帕肽抗骨质疏松治疗,均能改善腰椎融合术后骨质疏松患者骨质量,促进椎间骨融合,并提高手术临床效果,提示良好的临床应用价值。针对双膦酸盐类药物及特立帕肽的不同抗骨质疏松机制,有学者提出,在行脊柱融合术合并骨质疏松患者中联合应用这两种药物,以此最大程度改善骨质疏松患者骨质量及提高脊柱融合效果[20]。然而,《2018年中国骨质疏松诊疗指南》推荐抗骨质疏松单药转换序贯治疗优于联合用药,具有更高成本效益比[21]。临床如何协同应用唑来膦酸与特立帕肽,以此最大化两类药物的抗骨质疏松作用及提高椎间融合率的效应尚存在争议,仍然值得开展进一步动物实验及大规模临床前瞻性对照研究。
值得注意的是,接受特立帕肽及唑来膦酸治疗的患者术后并发症发生率仍偏高,原因可能与纳入病例整体年龄偏高及骨质疏松条件较差相关。术后伤口感染或脑脊液漏均通过抗感染或延长放置引流管的方式得到良好处理,治愈出院。腰骶部固定邻近节段骨折少见,但也有文献报道[12]。L4/5 或L5/S1节段融合后,邻近上节断腰椎体活动承受力增大,在合并骨质疏松的情况下,术后前期发生邻近节段退变及椎体骨折的可能性增加。本研究中,患者邻近椎体骨折均发生于术后早期(6个月以内),且椎体压缩比例均较轻微,通过佩戴腰部支具活动、积极抗骨质疏松治疗,复查过程中未观察到进一步骨折进展。由于各研究报道之间手术方式、椎间植入方式及材料、椎间融合判断标准、研究样本及随访年限等差异,因而其腰椎间融合率存在一定差异。总体上,本研究中各组椎间融合率与以往相似文献报道的65%~95%腰椎间融合率相符。
本研究通过病例纳入标准控制组间混淆因子,但仍然存在以下局限性:首先,在选择抗骨质疏松治疗方法上,由于受到患者经济条件限制,未能做到随机分配。选择特立帕肽治疗的患者经济水平相对较高,术后生活康复条件及劳动水平存在差异,不可避免导致选择偏倚;另一方面,本研究以CT 检查结果来判断椎间融合成功,可能存在假性椎间牢固融合;此外,各组样本量偏小及非多中心临床对照均可能对研究结果产生一定影响。
4 结论
本研究观察到唑来膦酸和特立帕肽均能有效改善骨质疏松患者骨质量,有效提高腰椎融合术后椎间融合率及术后临床效果,且特立帕肽效果更佳。
【利益冲突】所有作者均声明不存在利益冲突
