气管插管导管拔除管理方案在麻醉后恢复室全麻术后患者中的应用
2022-03-22陈霜
陈 霜
(广西河池市人民医院,广西 河池 547000)
麻醉后恢复室(Post Anesthesia Care Unit,PACU)也称麻醉后监测治疗室,是全麻术后患者复苏的场所[1-3]。气管插管全麻由于安全、舒适性高,几乎可用于所有手术类型而被广泛应用于临床[4-5]。苏醒拔管是气管插管全麻术后管理的重要环节,亦是麻醉后恢复室护理工作的重要内容。受手术创伤、全麻药物残余等因素影响,苏醒拔管可引发心血管、呼吸等系统并发症,因此拔管前评估、拔管时机选择、拔管操作及拔管后护理等管理措施直接影响患者安全和拔管质量。为减少PACU全麻术后气管插管导管拔除并发症发生,提高患者拔管安全性,2020年1—12月我科采用气管插管导管拔除管理方案,取得了良好效果,现报告如下。
1 对象与方法
1.1 对象
选择2019年1月至2020年12月我院手术室气管插管全麻手术后在PACU复苏的患者为研究对象。纳入标准:年龄18~75岁,行气管插管全麻,美国麻醉医师协会(ASA)分级Ⅰ~Ⅱ级,术前无高血压、心脑血管疾病、肺部及内分泌系统疾病,术前各项检查未见明显异常,患者及其家属知情同意。排除标准:有精神科疾病或认知功能障碍,有药物滥用史,再次手术,苏醒期发生大出血、苏醒延迟等严重不良事件,术前使用心血管系统药物,合并心、肝、肾等重要脏器功能障碍者。研究经医院伦理委员会批准。将2019年1—12月符合纳入及排除标准的517例患者设为对照组,其中男310例,女207例;年龄19~74岁,平均(45.61±5.84)岁;手术类别:普外科手术 214例,胸心血管外科手术135例,妇科手术111例,骨科手术57例。将2020年1—12月符合纳入及排除标准的583例患者设为观察组,男 326例,女 257 例;年龄 20~73岁,平均(45.85±4.93)岁;手术类别:普外科手术244例,胸心血管外科手术152例,妇科手术121例,骨科手术66例。两组患者在性别、年龄、手术类别方面比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组按照PACU护理常规实施护理,内容包括病情观察、生命体征监测、呼吸机辅助呼吸,满足拔管指征后拔管。观察组在对照组护理方案的基础上,制订气管插管导管拔除管理方案,具体措施如下。
1.2.1 成立气管插管导管拔除管理小组 成立由手术室护士长(1人)、麻醉医师(2人)、麻醉护士(3人)组成的管理小组,制订气管插管导管拔除管理方案。
1.2.2 制订气管插管导管拔除管理方案 管理小组以中文关键词“气管、插管、全麻、术后、复苏、苏醒、拔管、撤除、管理、护理”,英文关键词“tracheal、intubation、tracheal、general anesthesia、recovery、tube drawing、management、nursing”,检索中国知网、中国生物医学文献、万方医学、维普、Medline、Google Scholar、美国指南网、Cochrane循证医学等数据库,采用澳大利亚Joanna Briggs循证卫生保健中心(Joanna Briggs Institute,JBI)2014 版证据等级系统[6]检索气管插管拔管相关领域的临床实践指南、证据总结、系统评价、原始研究及Meta分析等文献资料,评价文献的科学性、重要性、真实性和适用性,在排除研究对象为<18岁患者的文献后,制订气管插管导管拔除管理方案(见表1)。

表1 气管插管导管拔除管理方案
1.2.3 应用 我院PACU自2020年1月开始实施气管插管导管拔除管理方案,在此之前管理小组向麻醉后恢复室全体护理人员详细介绍制订和实施该方案的目的与意义,确定并统一方案中的评估内容、方法和判断标准并进行培训,要求护理人员严格按照方案中的评估内容、Aldrete苏醒评分标准逐项评估并做好记录。因患者、手术、麻醉和生命体征因素不能拔管者,记录原因并请示麻醉医师,遵医嘱或在麻醉医师监督、指导下拔管;已拔除气管插管导管的患者在复苏记录中记录拔管时间和过程。在麻醉后恢复室醒目位置张贴或悬挂气管插管导管拔除流程图及应急预案,护士长每天通过现场抽查、查看监控和查阅记录等方式督导、检查当班护士方案实施是否全面、正确,评价护士评估的准确性与拔管的及时性。
1.3 观察指标
比较两组患者呼吸系统、循环系统、神经系统、消化系统并发症发生率及非计划性拔管发生情况。
1.4 统计学方法
采用SPSS 20.0统计学软件对数据进行处理,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组并发症发生率比较
观察组循环、呼吸系统并发症发生率及总发生率低于对照组,两组比较差异有统计学意义(P<0.01);神经系统和消化系统并发症发生率比较差异无统计学意义(P>0.05),见表2。
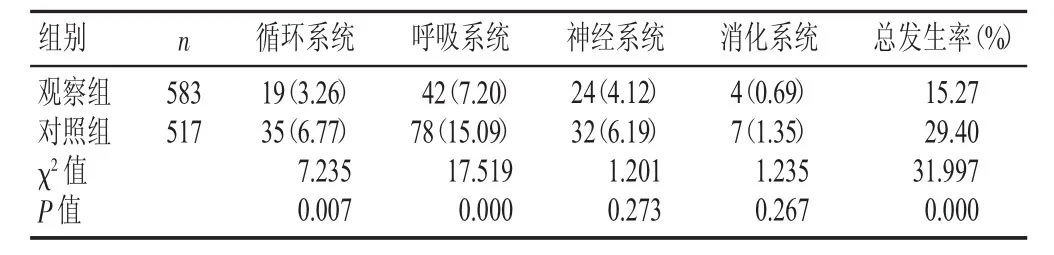
表2 两组并发症发生情况比较[n(%)]
2.2 两组非计划性拔管发生率比较
观察组非计划性拔管4例,发生率为0.69%;对照组16例,发生率为3.09%。观察组非计划性拔管发生率明显低于对照组,两组比较差异有统计学意义(χ2=8.905,P=0.003)。
3 讨论
3.1 实施气管插管导管拔除管理方案能降低拔管期并发症发生率
从本研究结果可见(见表2),观察组并发症总发生率为15.27%,对照组为29.40%,对照组高于观察组且差异有统计学意义(P<0.01);对照组呼吸系统并发症发生率最高,循环系统次之,呼吸和循环系统并发症发生率(15.09%和6.77%)均高于观察组(7.20%和3.26%),两组比较差异有统计学意义(P<0.01),表明实施气管插管导管拔除管理方案能减少患者拔管期呼吸和循环系统并发症的发生。受患者基础疾病、手术、麻醉等诸多因素影响,麻醉后恢复室全麻术后患者苏醒期是高风险阶段,气管插管拔管易导致呼吸抑制、上呼吸道梗阻、误吸、反流、心律失常、血压剧增等并发症,发生率为25.0%~33.0%[7-8]。气管插管拔管风险不亚于麻醉诱导期,拔管期间呼吸、循环系统并发症发生率极高,误吸、喉痉挛、喉水肿、止痛药对呼吸的抑制,心血管应激反应引起的血流动力学不稳定是常见诱因[9]。因此,麻醉后恢复室气管插管导管拔除管理尤为关键。目前,针对麻醉后恢复室气管插管导管拔除风险评估和管理尚没有相关指南、共识和护理方案,本研究制订的气管插管导管拔除管理方案对导致拔管失败的所有危险因素进行评估,拔管前充分的物品、患者和人员等准备,在麻醉医师监督、指导下规范拔管,以及拔管后监测等,均有助于早期发现存在或潜在的危险因素,并进行及时处理,从而最大限度降低拔管期并发症发生率。
3.2 实施气管插管导管拔除管理方案能降低非计划性拔管发生率
本研究结果显示,观察组非计划性拔管发生率为0.69%,对照组为3.09%,观察组明显低于对照组,两组比较差异有统计学意义(P<0.01),表明气管插管导管拔除管理方案能减少非计划性拔管。非计划性拔管是指由于患者或医护人员因素所致的气管插管导管意外拔除或脱管,发生率为3%~6%[10]。呼吸机辅助呼吸是麻醉后恢复室全麻术后患者维持呼吸、改善氧合的重要措施。非计划性拔管可致呼吸道损伤、呼吸困难,严重者甚至危及患者生命。非计划性拔管重在预防,PACU护理常规没有系统的气管插管管理方案,对护理人员缺乏相应指导,护理人员多凭个人经验进行护理,对非计划性拔管的判断大多依赖麻醉医师,缺乏识别非计划性拔管的能力,也不能及时采取措施防止非计划性拔管发生。观察组在查阅相关文献资料的基础上制订气管插管导管拔除管理方案,从患者、手术、麻醉等方面进行风险评估,为护理人员指明了护理方向,护理人员根据评估结果采取措施进行防控,工作目标明确,从而及早发现非计划性拔管潜在风险,并进行及时处理,最终有效降低非计划性拔管发生率。
综上所述,气管插管导管拔除管理方案能减少麻醉后恢复室全麻术后患者拔管期并发症和非计划性拔管的发生,具有一定的实用性,值得临床推广应用。
