巨大胆囊结石并胆囊-门静脉内瘘出血1例
2022-03-12刘勇峰梅乐园张玉富陈聪
刘勇峰,梅乐园,张玉富,陈聪
延安大学附属医院 肝胆胰外科,陕西 延安 716000
胆囊-门静脉内瘘为临床罕见疾病,是胆囊内巨大结石长期压迫胆囊壁与门静脉及右支之间组织,导致局部组织缺血、坏死,反复炎症,最终在门静脉-胆囊腔之间形成内瘘血流通道。患者有10年以上胆囊结石病史,近期有上腹疼痛、发烧、反复黑便、乏力及贫血表现。常规术前超声检查较难诊断,仔细观察可能发现门静脉与胆囊腔之间异常彩超血流信号(活动期)。增强MRI/CT诊断率高,是首选检查方法,但是检查费用较高。详细询问病史,对可疑胆内瘘患者常规选择磁共振胰胆管造影(magnetic resonance cholangiopancreatography,MRCP)检查,认真做好数字三维重建图形,术前能明确胆囊-门静脉内瘘解剖定位,有预案规划实施手术,避免术中出血被动止血,增加手术风险。
1 病例资料
1.1 病史 患者,男,48岁,于2021年3月5日以间断性腹痛、黑便3个月,加重伴发烧1 d入院。患者3个月前开始出现上腹部胀痛,间断性发作,有时伴黑便。逐渐出现乏力、纳差,无心慌、气短。既往有13年胆囊结石病史。入院前1 d发冷伴发烧,体温38.6 ℃,门诊腹部超声诊断:胆囊充满型结 石。
1.2 体检 体温38.2 ℃,脉搏91次/min,呼吸17次/min,血压100/70 mmHg(1 mmHg=0.133 kPa),体质量52 kg。神志清楚,发育正常,营养中等。全身皮肤和黏膜无出血点、皮疹、黄染,浅表淋巴结无明显肿大,结膜中度苍白。甲状腺、心肺无异常。腹肌软,右上腹压痛阳性,墨菲氏征阳性,肝、脾未触及肿大,肝区及双肾区叩痛阴性,移动性浊音阴性,肠鸣音正常。
1.3 辅助检查 血常规:白细胞4.05×109/L,中性粒细胞65.1%,淋巴细胞23%,单核细胞10.90%,红细胞2.49×1012/L,血红蛋白72 g/L,红细胞比容22.8%,平均红细胞体积91.6 fL,平均红细胞血红蛋白含量28.90 pg,平均红细胞血红蛋白浓度316 g/L,血小板计数193×109/L;粪常规:OB(+),尿常规正常。肝功能:总蛋白59.8 g/L,白蛋白33.6 g/L,γ谷氨酰基转移酶101 U/L。肾功能:血二氧化碳结合力21 mmol/L,血肌酐134 μmol/L。电解质、凝血系列均正常。超声:肝实质回声均匀,肝静脉走行、内径正常,肝内胆管未见扩张,门静脉内径1.0 cm。胆囊区可见长5.6 cm的强回声光团,后伴声影,胆总管内径0.5 cm。MRCP:肝内胆管未见明显扩张,胆囊大,壁厚,胆囊底部可见多个点状T2高信号影,腔内见类圆形边缘高信号,中央低信号,低信号约5.5 cm×3.4 cm充盈缺损(见图1)。胆囊壶腹与门静脉之间内径2.5 mm低信号相互交通,肝总管受挤压(见图2、图3),胆道无积气。胃镜检查:慢性胃炎;结肠镜检查:升结肠管状腺瘤。

图1 横断面MRI图像(反像)

图2 横断面MRI图像(正像)
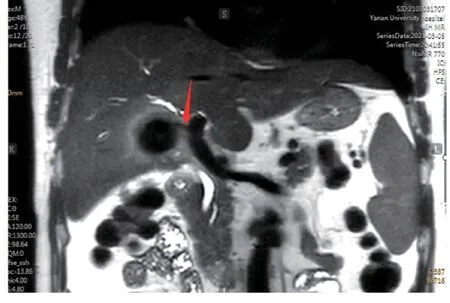
图3 冠状位MRCP图像
1.4 手术过程 经过输血纠正贫血积极术前准备,2021年3月9日在气管插管全麻下行开腹胆囊部分切除取石+胆囊门静脉内瘘修补术。常规消毒、铺手术巾,选择右肋缘下斜切口进腹,探查见:胆囊壁粘连紧密,肝十二指肠韧带挛缩,网膜孔封闭严密,肝十二指肠韧带无法放置入肝血流阻断带。游离肝周韧带,切开胆囊前壁,胆囊腔内取出5.5 cm×
3.4 cm×3.4 cm椭圆形结石,见大量鲜血涌出,填塞纱块立即压迫出血点,洗净术野积血,见胆囊腔内近壶腹黏膜有一活动性出血。用长弯钳尖夹持用纱布制作的“花生米”,显露出血点,用“花生米”纱布球暂时压迫控制出血,prorene线缝扎出血点,外加4-0缝线间断加强缝合修补出血点周围胆囊壁组织,预防术后出血,检查无活动出血。游离切除部分胆囊壁,术中诊断:胆囊-门静脉内瘘。电凝烧灼残留部分胆囊黏膜组织,胆囊窝及右侧膈下分别放置腹腔引流管,从右上腹戳孔分别引出固定。清点纱布、缝针、器械无误,依次缝合腹壁各层,术后并发右侧胸腔中量积液,在超声引导下穿刺置管引流,术后4个月随访恢复良好。
2 讨论
胆囊结石是临床常见病、多发病,常见并发症有胆源性胰腺炎、胆囊炎、胆囊穿孔等[1]。胆囊内较小结石易堵塞胆管或胆囊壶腹部,诱发胆绞痛,引起患者重视,能早期就诊。胆囊内较大结石不容易阻塞胆管,部分患者无明显症状,不就诊,不重视,胆囊腔内大结石长期反复压迫、刺激胆囊壁,导致胆囊少见并发症胆囊癌、胆囊内瘘等[2]。胆瘘分为胆外瘘与胆内瘘,胆外瘘多因医源性损伤所致[3], 胆内瘘常与自身原发疾病有关,发生率较低,我国发病率为1%~8%,加之该病无特异性的临床表现及体征,术前不易诊断,大多数通过手术确诊,术前超声造影、CT、MRCP、经内镜下逆行胆胰管造影、胃十二指肠镜、结肠镜等检查有助于术前诊 断[4-5]。胆内瘘是各种原因引起的胆道系统与周围脏器之间的引流通道发生病理性变化,无固定的手术方法,常根据形成的病因、邻近脏器和瘘口位置、大小及患者的一般情况决定手术治疗的具体方式,因组织水肿及周围脏器粘连较重,术后可能出现多种并发症,如肠瘘、胆瘘等[6]。胆囊-十二指肠瘘、胆囊-横结肠瘘、胆囊-胃瘘、胆囊-胆管瘘临床常见有报道[7],胆囊-门静脉内瘘的相关报道十分稀少。本例患者主要症状是间断性腹痛、黑便,伴发烧、贫血,有10年以上胆囊结石病史。术前胃镜检查未见十二指肠乳头有血迹,说明胆囊-门静脉内瘘出血所导致的胆道出血,是间断性,与临床表现间断性腹痛、黑便症状相符合。胆囊内大结石长期压迫、反复刺激胆囊黏膜,导致局部胆囊壁缺血、坏死,与受挤压门静脉壁之间形成瘘口,门静脉血流入胆囊腔结石周围,再经胆囊管开口间断排入胆道-乳头开口,间断排入十二指肠,出现胆道出血-腹痛、发烧-黑便-腹痛缓解,反复出现腹痛、发烧等胆管炎症状及失血性贫血表现。
本例诊治体会:术前MRCP是诊断胆道-门静脉内瘘有效检查方法,增强MRI能更清楚显示胆囊-门静脉内瘘解剖关系,为手术入路、瘘口修补、并发症预防及提高手术安全性提供重要信息。因胆囊壁长期被结石压迫、刺激及内瘘门静脉血流冲击,导致十二指肠与胆囊壁粘连紧密,肝十二指肠韧带挛缩,网膜孔封闭严密,肝十二指肠韧带无法放置入肝血流阻断带。选择右肋缘下大斜切口,游离肝周韧带及胆囊周围严重粘连组织,显露胆囊,切开胆囊前壁,取出胆囊腔内巨大结石,快速清理胆囊腔内血凝块及积血,用长弯钳尖夹持纱布制作的“花生米”快速按压胆囊侧瘘口出血点,吸引出血,显露缝合组织,准确缝合出血点周围胆囊壁组织止血,预防门静脉狭窄及术后再出血发生。笔者建议10年以上较大的胆囊结石早期切除胆囊,有效预防胆内瘘发生,特别是胆囊-门静脉内瘘严重并发症发生。术后患者出现胸腔积液,给予超声引导下穿刺置管引流后积液消失。随访至2021年10月20日,患者恢复顺利。
