成人出疹性发热133例病因分析*
2022-03-11姜岱山
王 辉,王 霆,蒋 伟,王 艳,姜岱山
(南通大学附属医院急诊医学科,江苏 226001)
出疹性发热,又称为发热出疹性疾病,是指以发热、出疹为主要临床表现的一组疾病,病因繁多,即使同一病因,不同患者出疹时间、皮疹形态也不尽相同,病情严重程度也不一致[1-3]。急诊医生熟悉出疹性发热的病因及其临床特点,及早准确诊断对患者预后十分重要。本研究收集我科2020年7月—2022年6月接诊的出疹性发热患者133例临床资料,对病因和临床特点进行回顾性分析。
1 资料与方法
1.1 一般资料 出疹性发热患者133例,男性61例,女性72例,年龄14~89岁。纳入标准:发热伴有皮疹超过1天,发热与皮疹存在先后顺序;腋下体温超过37℃,皮疹包括斑丘疹、多形红斑、风团、紫癜、水疱、血疱、鳞屑、结痂、溃疡、色素沉着等[4-7]。排除既往有血液系统疾病、自身免疫系统疾病及临床资料缺失者。
1.2 病因诊断方法 患者就诊后按病情需要尽快进行相关必要检查。(1)常规检查:血、尿、粪常规、血沉、C反应蛋白、降钙素原、血生化、抗“O”等。(2)特异性抗体检查:风疹病毒抗体、麻疹病毒抗体、EB病毒抗体、TORCH系列、支原体抗体、肝炎病毒系列、HIV抗体、肥达反应、外-斐反应、PPD试验等。(3)病原学检查:血、尿、痰、骨髓培养。(4)风湿免疫指标:ENA系列、类风湿因子(RF)、抗中性粒细胞胞浆抗体等。(5)影像学检查:X线摄片、B超、CT、MRI等。(6)骨髓检查:骨髓涂片及免疫分型等。(7)病理检查:组织活检、体液脱落细胞等。(8)诊断性治疗:抗感染药物、糖皮质激素、抗结核药物等。
1.3 统计学处理 应用SPSS 25.0统计学软件进行数据分析。计数资料以频数和率表示,组间比较采用卡方检验或Fisher精确法。P<0.05为差异具有统计学意义。
2 结 果
2.1 出疹性发热病因 133例中感染性病因92例(69.2%),非感染性病因41例(30.8%),感染性病因占比高于非感染性病因。感染性病因中病毒感染53例(57.6%),其中麻疹病毒18例,风疹病毒12例,水痘-带状疱疹病毒9例,疱疹病毒5例,EB病毒4例,HIV 3例,虫媒病毒2例;细菌感染23例(25.0%),其中脓毒症8例,丹毒6例,肝脓疡3例,感染性心内膜炎4例,伤寒2例;其他病原体感染16例(17.4%),其中恙虫立克次体12例,结核3例,疟疾1例。病毒感染占比高于细菌和其他病原体感染。非感染性病因中结缔组织病19例(46.3%),其中成人Still病8例,系统性红斑狼疮4例,干燥综合征3例,皮肌炎2例,类风湿性关节炎1例,血管炎1例;血液疾病10例(24.4%),其中淋巴瘤6例,白血病2例,嗜血细胞综合征2例;变态反应疾病12例(29.3%),其中重症多型红斑4例,急性荨麻疹3例,药物性皮炎2例,银屑病2例,红皮病1例。结缔组织病占比高于血液疾病和变态反应疾病。
2.2 感染性与非感染性患者年龄、性别及发病季节比较 感染性与非感染性患者年龄及发病季节比较,差异均无统计学意义(P>0.05);感染性患者以男性为主,非感染性患者以女性为主,两组性别差异具有统计学意义(P<0.05)。见表1。
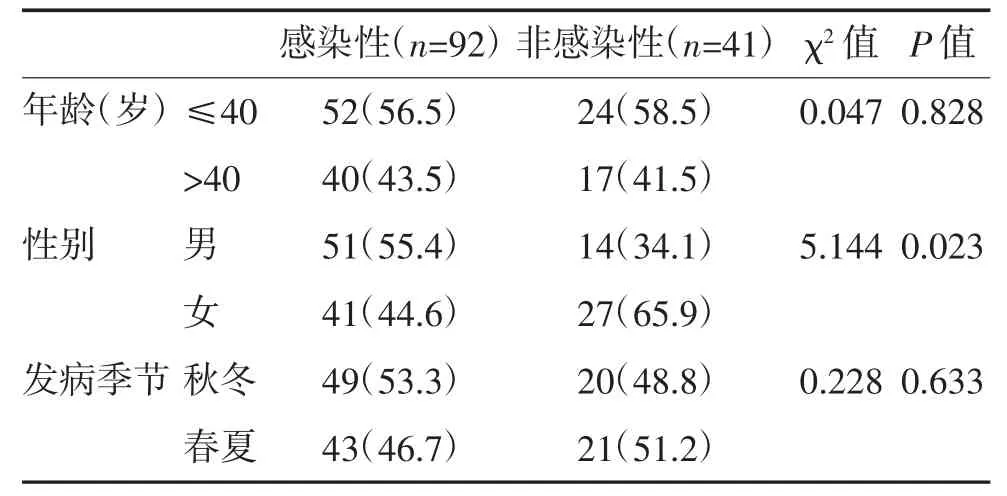
表1 感染性与非感染性患者年龄、性别及发病季节比较 例(%)
2.3 分流和转归 133例中43例在急诊接受诊治,62例收住专科病房,18例转专科医院或上一级医院,10例转回当地医院。125例经治疗后好转,8例在住院期间死亡。
3 讨 论
出疹性发热疾病发病率较高,与多种传染性疾病相关[8],其中以麻疹、风疹最为常见,好发于儿童及婴幼儿,成人也有一定发病率。一些非传染性疾病也会表现为发热和出疹,常见病因包括感染性疾病、结缔组织病、血液病、肿瘤等。起病往往急骤,患者常就诊于急诊科。由于就诊前抗微生物药物和解热镇痛药物的不正规使用导致热型不典型,皮疹形态多种多样缺乏特异性,给急诊的诊断、治疗和分流带来很大的困难。
出疹性发热的病因分为感染性和非感染性两大类,本文结果显示,感染性病因占比(69.2%)高于非感染性病因(30.8%),感染性病因主要为病毒感染(57.6%),其中以麻疹、风疹等传染性疾病为主,说明传染性病毒感染在成人中有一定的发病率。我国儿童群体在出生后大多接受正规的疫苗接种,对麻疹、风疹等传染性疾病具有一定免疫力,儿童麻疹的发病率不高。随着年龄增加,疫苗产生的免疫力在成人群体中逐渐减退,因而麻疹、风疹等发病率较高,甚至高于儿童群体,并且偶有爆发性流行[9]。
本文结果显示,细菌感染在出疹性发热中占比(25.0%)也较高,尤以脓毒症最为常见。应详细询问病史,尽早完成细菌培养。肝脓疡、感染性心内膜炎等深部感染不易发现,发病大多隐匿和多样性,导致诊断困难,极易误诊。认真仔细的体格检查和必要的辅助检查有助于寻找病因,确诊后应立即采取足量抗生素治疗和相应的对症处理。目前引起肝脓疡、感染性心内膜炎主要病原菌仍是链球菌,因此最初的经验治疗阶段可选择青霉素,而一代头孢和三代头孢也有一定的治疗价值[10]。
其他病原微生物感染中以恙虫立克次体和结核杆菌最为重要。恙虫病在本组患者中占比较高,恙虫病是包括南通在内的南方地区常见季节性流行病[11],以秋季最常发生,通常患者有草丛、树丛等野外接触史,临床表现包括发热伴有皮疹,尤其出现标志性焦痂,通常有不同程度肝损伤[12]。恙虫病误诊和漏诊率较高,接诊时应认真寻找标志性焦痂,在高度怀疑时可给予四环素类抗菌药物诊断性治疗。近年来结核发病率呈上升趋势,但临床表现极不典型,PPD、T-spot试验假阴性较多,而痰液找结核杆菌更困难,因此造成明确诊断较为困难,临床高度怀疑时可予以诊断性治疗,但结核杆菌抗药性影响诊断性治疗效果。根据世界卫生组织的调查,抗结核药物耐药菌株的出现是导致结核发病率上升的最主要因素[13],欧洲有关研究认为耐药菌株的感染概率上升10.23倍[14]。其他病原体感染,包括疟疾、伤寒等临床特点较典型,或有明确既往史、疫区居住史,血涂片找疟原虫、肥达反应简单易行。
本研究结果显示,非感染性疾病在出疹性发热中也较为常见。对于初始抗感染治疗无效或无感染依据时,应尽早完善风湿免疫、肿瘤等相关检查。其中结缔组织疾病较常见,其发热分为原发性和继发性两种,原发性发热是由于疾病活动期自身产生大量免疫因子(如IL-2、IL-6等)引起,继发性发热是由于患者免疫功能紊乱容易发生致病微生物的继发性感染[15-16]。因此,对疑似结缔组织疾病患者要尽快进行风湿免疫和感染相关指标检测,以期及早明确诊断、确定治疗方案。成人Still病的诊断较为困难,常常需要排除性诊断[17],患者主要表现为体温骤升骤降,半数以上患者存在关节炎表现,运用Bruno诊断标准具有一定意义[18]。血液系统疾病中淋巴瘤是最常见的出疹性发热,由于疾病和化疗药物的作用,患者免疫系统功能减退,并发感染的可能性极高,淋巴结活检、骨髓穿刺及免疫分型有助于明确诊断。
综上所述,在出疹性发热中感染性病因为主,非感染性病因也占相当比例,感染性病因中病毒感染最常见,非感染性病因中以风湿免疫性疾病及血液肿瘤常见。熟悉出疹性发热的常见疾病和临床特点,对于快速鉴别病因、尽早干预原发病以及预防严重并发症具有十分重要的意义。
