RPH联合改良肛裂扩创术治疗环状混合痔合并肛裂疗效分析
2022-02-27刘晓晓韩凯
刘晓晓,韩凯
江苏省徐州市中医院肛肠科,江苏徐州 221000
混合痔、肛裂均为肛肠科常见病、多发病,近年来,由于我国人们饮食结构、生活方式改变,混合痔、肛裂的发病率均显著增高[1]。对于Ⅰ~Ⅱ度混合痔患者症状较轻,多采用保守治疗,对于Ⅲ度混合痔患者,一般保守治疗无效,需通过手术治疗[2-3]。自动痔疮套扎术(RPH)是目前临床治疗痔疮的一种新型术式,具有操作方便、创伤小、疗效显著、安全有效等特点[4]。但对于合并肛裂的混合痔患者,在RPH的基础上联合何种术式,加快肛裂愈合,促进症状消退是目前临床高度关注的内容。基于此,为探究RPH+改良肛裂扩创术治疗环状混合痔合并肛裂的临床疗效,本文对江苏省徐州市中医院肛肠科2019年1月—2021年1月收治的60例环状混合痔合并肛裂患者为研究对象,现报道如下。
1 资料与方法
1.1 一般资料
入组研究对象为随机选取本院收治的60例环状混合痔合并肛裂患者,医院医学伦理委员会已审批,依照随机法分为两组(每组n=30)。观察组中男19例、女11例;年龄26~72岁,平均(49.62±6.34)岁;病程1~8年,平均(4.52±1.19)年;体质指数(body mass index, BMI)20~27 kg/m2,平均(23.36±0.64)kg/m2;痔疮分期:20例Ⅲ期、10例Ⅳ期;ASA(美国麻醉医师协会)分级:16例I级、14例Ⅱ级。对比组中男18例、女12例;年龄28~71岁,平均(49.65±6.32)岁;病程2~7年,平均(4.54±1.15)年;BMI21~27 kg/m2,平均(23.35±0.69)kg/m2;痔疮分期:21例Ⅲ期、9例Ⅳ期;ASA分级:15例Ⅰ级、15例Ⅱ级。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
纳入标准:①患者均经直肠指诊、肛门镜等检查确诊;②患者年龄>18周岁,不限性别;③患者病历资料完整、齐全;④患者均已签署同意书。
排除标准:①既往存在注射治疗史及肛周手术史者;②中途退出本研究者;③合并严重并发症者,例如门静脉高压等;④哺乳及妊娠期女性;⑤生活无法自理者;⑥合并梅毒、艾滋病等疾病者;⑦重大脏器衰竭、功能障碍者;⑧合并抑郁症、精神分裂症等疾病者;⑨合并恶性肿瘤者。
1.3 方法
对比组:术前清晨进行清洁灌肠,协助患者采取右侧卧位,予以小剂量鞍麻或硬膜外麻醉,将自动套扎器枪管与目标套扎组织对准,当自动套扎器枪吸入病灶组织,压力达到-0.08 MPa时,维持不动,扣动扳机,将胶圈释放,完成对痔核的套扎,对于其他的内痔核以同样的方法处理,同时适当修剪切口,以达到促进引流的目的。
观察组:术前清晨进行清洁灌肠,协助患者采取右侧卧位,予以连续硬膜外麻醉或骶管麻醉,RPH的方法与对比组一致。在肛裂位置触及内外括约肌间沟,沿括约肌间沟采用弯钳将内括约肌向上挑出1 cm,同时将其切断,触及肛管切除上方,以张力消失为宜,对肛裂溃疡面进行适当修剪,保证切口为新鲜创面。两组术后创面均以碘伏凡士林纱条填塞,覆盖敷料,通过塔形纱条加压包扎,24 h内禁止排大便,予以头孢尼西静脉滴注1 d,达到抗感染的目的。
1.4 观察指标
两组均在术后2周比较②、③、⑥,术后3周比较④,具体如下:①临床疗效。肛裂裂口愈合,痔核消失,疼痛等症状消失为显效;肛裂裂口愈合,痔核、疼痛等症状均减轻为有效;未达以上标准为无效[5]。总有效率=(显效例数+有效例数)/单组病例总数×100.00%。②视觉模拟自评量表(visual analogue scale, VAS)评分。无疼痛计0分,轻度计1~3分,中度计4~6分,重度计7~9分,剧烈计10分,疼痛感越重,分值越高[6]。Cronbach” s α系数为0.812,信效度良好。③肛门切口水肿分级。无水肿症状为0级;局部水肿,肛门正常功能未受影响为1级;局部水肿明显,肛门水肿功能受影响为2级[7];④肛管压力。包括直肠静息压、肛管最大收缩压、肛管静息压。⑤创面愈合时间。伤口闭合,上皮覆盖,即可判定为愈合。⑥并发症总发生率。统计术后出血,肛门狭窄总发生率。⑦生存质量测定量表简表(QOL-BREF)评分。包括社会关系、环境、生理、心理4个维度,条目26个,以1~5级评分法评定,生活质量越高,分值越高[8]。Cronbach” sα系数为0.804,信效度良好。
1.5 统计方法
采用SPSS 26.0统计学软件分析数据,符合正态分布的计量资料以(±s)表示,组间差异比较采用t检验;计数资料以[n(%)]表示,组间差异比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床疗效对比
观察组临床总有效率(96.67%)高于对比组(70.00%),差异有统计学意义(P<0.05),见表1。
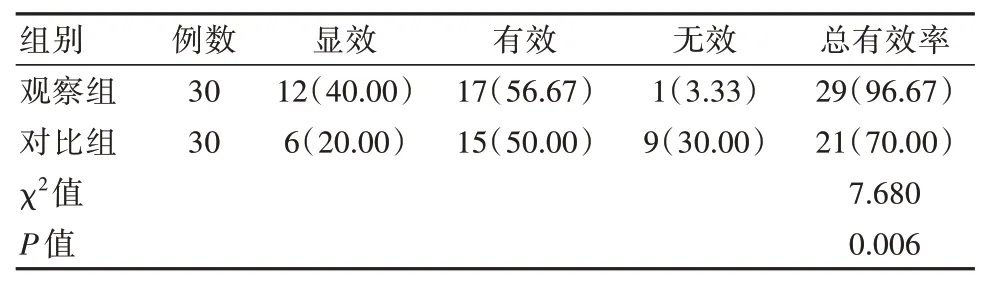
表1 两组患者临床疗效比较[n(%)]Table 1 Comparison of clinical efficacy between the two group of patients[n(%)]
2.2 两组患者VAS评分对比
观察组术前VAS评分与对比组比较,差异无统计学意义(P>0.05);观察组术后2周VAS评分低于对比组,差异有统计学意义(P<0.05),见表2。
表2 两组患者VAS评分比较[(±s),分]Table 2 Comparison of VAS scores between the two groups of patients[(±s),points]
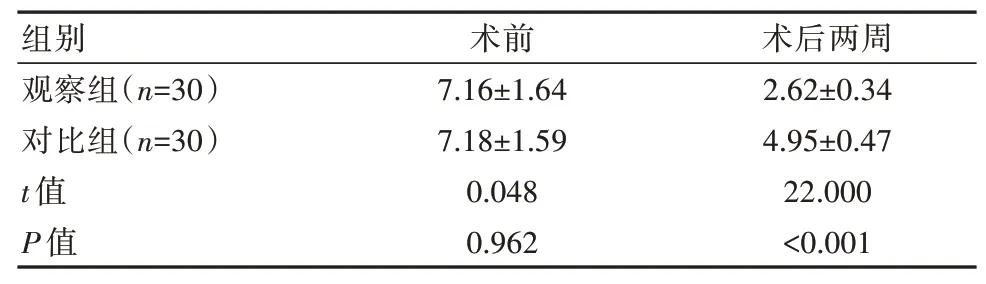
表2 两组患者VAS评分比较[(±s),分]Table 2 Comparison of VAS scores between the two groups of patients[(±s),points]
?
2.3 两组患者肛门切口水肿分级对比
观察组肛门切口水肿0级率(40.00%)、1级率(60.00%)均高于对比组(3.33%、33.33%),2级率(0.00%)低于对比组(63.33%),差异有统计学意义(P<0.05),见表3。

表3 两组患者肛门切口水肿分级比较[n(%)]Table 3 Comparison of anal incision edema grading between the two groups of patients[n(%)]
2.4 两组患者肛管压力对比
术前,观察组肛管压力与对比组比较,差异无统计学意义(P>0.05);术后3周,观察组肛管最大收缩压、肛管静息压均高于对比组,差异有统计学意义(P<0.05),观察组直肠静息压与对比组比较,差异无统计学意义(P>0.05),见表4。
表4 两组患者肛管压力比较[(±s),mmHg]Table 4 Comparison of Anal canal pressure between the two groups of patients[(±s),mmHg]
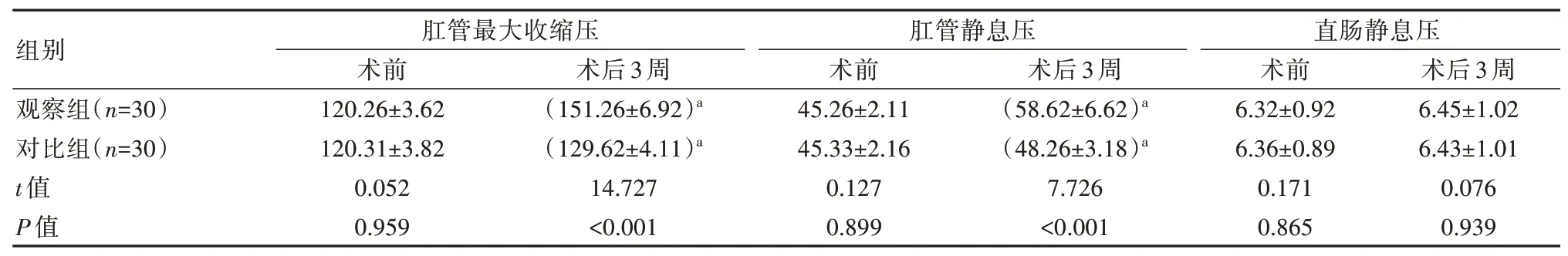
表4 两组患者肛管压力比较[(±s),mmHg]Table 4 Comparison of Anal canal pressure between the two groups of patients[(±s),mmHg]
注:与术前比较,aP<0.05
?
2.5 两组患者创面愈合时间对比
观察组创面愈合时间是(21.62±3.67)d,对比组创面愈合时间是(25.62±4.57)d,观察组短于对比组,差异有统计学意义(t=3.738,P<0.001)。
2.6 两组患者并发症总发生率对比
观察组并发症总发生率(3.33%)低于对比组(26.67%),差异有统计学意义(P<0.05),见表5。
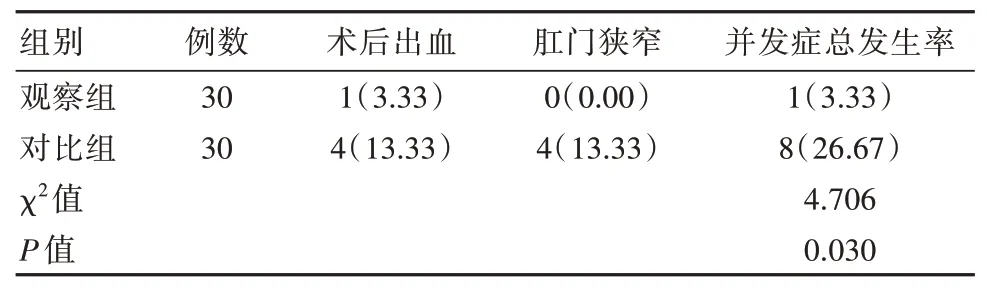
表5 两组患者并发症总发生率比较[n(%)]Table 5 Comparison of complication rate between the two groups of patients[n(%)]
2.7 两组患者QOL-BREF评分对比
术前,观察组QOL-BREF评分与对比组比较,差异无统计学意义(P>0.05);观察组术后2周社会关系、环境、生理以及心理评分均比对比组高,差异有统计学意义(P<0.05),见表6。
表6 两组患者QOL评分比较[(±s),分]Table 6 Comparison of QOL score between the two groups of patients[(±s),points]
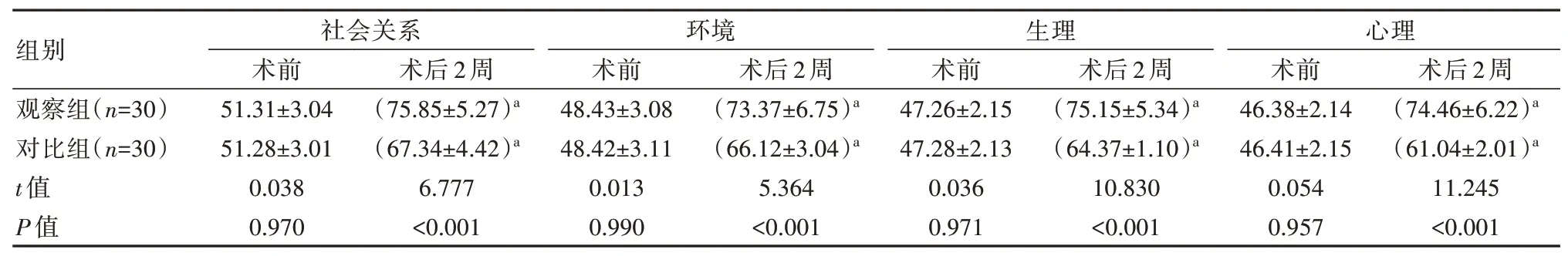
表6 两组患者QOL评分比较[(±s),分]Table 6 Comparison of QOL score between the two groups of patients[(±s),points]
注:与术前比较,aP<0.05
?
3 讨论
混合痔是由于内痔与相应部位外痔静脉丛共同扩大、曲张,相互吻合形成的痔[9]。混合痔可单发,也可以多发,可发生于任何年龄段,随着年龄的增长,混合痔的发病率会显著增高,具体表现为瘙痒、疼痛、痔脱出、便血等[10-11]。腹内压增高、生活习惯不良、营养不良、肛周感染、进食大量刺激性食物、长期饮酒是诱发混合痔的重要因素[12]。肛裂是齿状线下肛管皮肤层裂伤后形成的小溃疡,往往会出现肛周剧烈疼痛,在中青年人群中的发病率较高[13]。流行病学调查显示:将近75%~90%的肛裂患者病变发生于肛管后正中线上[14]。大便时间较长、日常饮水不足、便秘等均为引发肛裂的重要原因[15]。肛裂如果得不到有效、及时的治疗,会诱发肛周脓肿、肛窦炎、肛瘘等并发症,威胁到患者生命安全[16]。混合痔合并肛裂患者病情较重,疼痛感明显,需及时予以科学、有效的手术治疗。而手术方案的有效性、安全性是目前临床高度关注的内容。
随着当前医学模式的发展,在以传统胶圈套扎术为基础的RPH手术,成为临床治疗混合痔的主要术式,具有损伤小、操作简单、创面愈合快、疼痛轻、并发症少等优点[17]。本研究显示:观察组临床总有效率(96.67%)高于对比组(70.00%)(P<0.05),观察组术后2周VAS评分低于对比组(P<0.05),观察组肛门切口水肿分级低于对比组(P<0.05),观察组术后3周肛管最大收缩压、肛管静息压均高于对比组(P<0.05),观察组创面愈合时间短于对比组(P<0.05),观察组并发症总发生率(3.33%)低于对比组(26.67%)(P<0.05),观察组术后2周QOL-BREF评分高于对比组(P<0.05)。表明RPH+改良肛裂扩创术在治疗混合痔合并肛裂方面效果显著,且对肛周功能影响较小。分析如下:RPH手术利用负压,促使痔核以及周边的黏膜组织吸入到枪管中,在痔疮根部将线圈套扎,彻底阻断痔疮内部血流,达到促使痔疮坏死、萎缩的目的。RPH手术可有效避免表皮黏膜、肛垫组织以及齿线被破坏。由于齿线周围存在丰富的淋巴网、神经以及血管,对排便以及疼痛等生理反应具有重要作用,对于Ⅲ级、Ⅳ级的混合痔、肛裂患者,由于大部分已经存在齿线损伤,而RPH手术可有效减轻齿线受损程度,加快肛门功能恢复正常,降低术后感觉性肛门失禁等并发症发生率。RPH手术具有创伤性小、操作简单、自动化等优点。肛裂切除术虽然可有效切除痔核,缓解疼痛等症状,但由于没有有效处理黏膜组织,术后肛裂极易复发,且肛裂切除术创伤性较大,会损伤齿线上、下ATZ上皮,容易引发出血、疼痛、肛门狭窄等并发症,术后创面愈合速度较慢,整体治疗效果并不理想[18]。改良肛裂扩创术以后位切口处理纤维化组织、肛裂增生以及溃疡等,保留正常的肛管皮肤以及后方括约肌,改良肛裂扩创术术中进行肛裂创面清创以及扩创处理,不仅可清除增生、坏死以及脱落组织,解决局部粘连,保证引流通畅,还可以刺激肉芽组织再生,加快创面愈合。RPH+改良肛裂扩创术,两种手术方案联合,协同作用,优势互补,可有效改善混合痔合并肛裂患者病情,加快创面愈合,同时减轻对肛周功能的影响,一定程度上提高手术治疗的安全性。在刘晰等[19]研究中,接受RPH+改良肛裂扩创术治疗的研究组总有效率(88.00%)高于接受RPH+肛裂切除术治疗的对照组(74.00%)(P<0.05),与本研究结果接近,证实了RPH+改良肛裂扩创术在混合痔合并肛裂治疗中的总有效率更高。
综上所述,混合痔合并肛裂患者采纳RPH+改良肛裂扩创术治疗,可有效改善患者病情,减轻肛缘水肿,降低并发症发生率,加快创面愈合,对肛周功能影响较小,临床疗效显著、安全性高,借鉴、参考、推广价值均较高。
