我院2019~2020年非结核分枝杆菌感染及耐药性分析
2022-02-25宋育明杨映晖廖育荣董春萍
宋育明 杨映晖 廖育荣 董春萍
非结核分枝杆菌病通常指除结核分枝杆菌复合群与麻风分枝杆菌以外的分枝杆菌感染引起的一类疾病。非结核分枝杆菌(Nontuberculous mycobacteria,NTM)种类繁多,广泛存在于水、泥土和灰尘等自然环境中,部分菌种感染可危及人类生命,死亡率高[1]。NTM 最常侵犯肺部,也常累及皮肤黏膜、胃肠道、淋巴结和关节等。非结核分枝杆菌肺病常继发于有基础肺病或免疫功能低下者[2],其临床症状、影像学及病理学特征等与肺结核极其相似,易被误诊,两者治疗方案也有很大区别,且NTM耐药性较强,临床诊疗非常棘手[3]。随着检验技术的不断提高和普及,NTM 检出率明显增加,在一些国家和地区已成为威胁健康的公共卫生问题[4]。本研究总结分析我院2019~2020年分离培养的NTM情况及其药敏结果,为临床治疗提供参考。
1 材料与方法
1.1 一般资料我院2019~2020年分离培养NTM 114 株,标本来源于NTM 感染患者,其中男67 例(67 株),占58.8%,女47 例(47 株),占41.2%;年龄16~89 岁,平均(63±12.5)岁。
1.2 方法与试剂依据《结核病诊断实验室检验规程》的要求,用4%的NaOH 溶液与pH 为6.8 的磷酸缓冲液等消化去污染剂对标本进行处理,后接种于罗氏双相培养基。由银科医学工程股份有限公司提供药敏试剂,按说明书严格操作,所包含药物有亚胺培南/西司他丁(IM/CI)、乙胺丁醇(EMB)、利福平(RFP)、利福布汀(RIB)、磺胺甲唑(SMX)、头孢西丁(FOX)、加替沙星(GAT)、莫西沙星(MOX)、多西环素(DOX)、米诺环素(MNO)、利奈唑胺(LNZ)、妥布霉素(TOB)、阿米卡星(AMK)、克拉霉素(CLR)和阿奇霉素(AZM)。
1.3 诊断标准依据2012年《非结核分枝杆菌病诊断与治疗专家共识》[5]标准,结合患者流行病学资料、临床特征、实验室检查、病理和影像学特征等对疾病进行诊疗。常见临床表现有气促、乏力、咳嗽、咳痰、咯血、低热、盗汗、消瘦等,部分患者可无明显症状;影像学特征复杂多样,常见有支气管扩张、支气管炎、薄壁空洞、胸膜增厚粘连、腔内积液少等;病理上可有空洞及坏死形成,呈多房性或多发性,可侵及双肺、胸膜下,空洞薄壁,坏死层厚而稀软。
1.4 纳入与排除标准纳入标准:依从性好,能正确留取标本或由临床医师行肺泡灌洗术获取灌洗液等;行胸部CT 检查,标本做涂片、培养鉴定与药敏试验等。排除标准:污染等不合格标本,复合菌感染(影响药敏结果的准确判断),未进行药敏试验。
2 结果
2.1 NTM 的分布共检出NTM 114 株,检出菌株数较多的为胞内分枝杆菌60 株、龟/脓肿分枝杆菌21 株和鸟分枝杆菌14 株;年龄集中在61~70 岁(占36.8%)和51~60 岁(占25.4%),见表1。
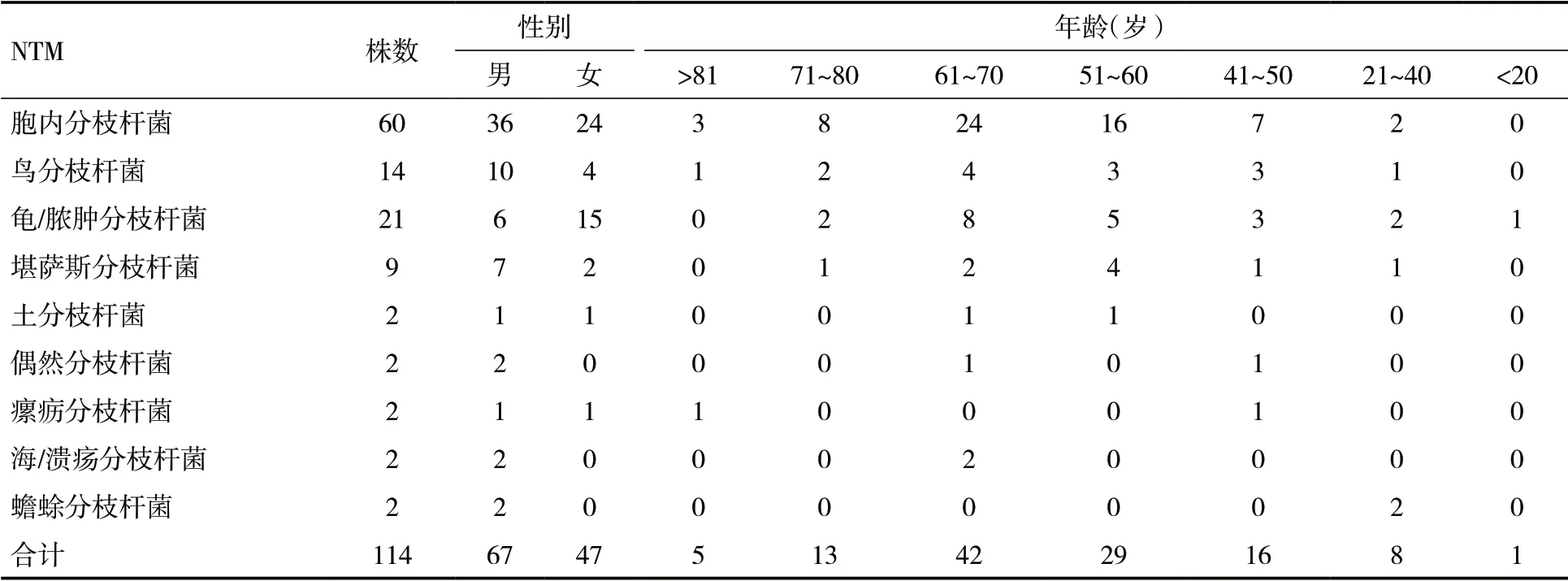
表1 114 株NTM 的构成和分布情况(n)
2.2 NTM 的耐药种数NTM 耐药最严重的是龟/脓肿分枝杆菌和堪萨斯分枝杆菌,大多对10 种以上药物耐药;鸟分枝杆菌多数对8~9 种药物耐药;胞内分枝杆菌耐药种数多为7~9 种,见表2。
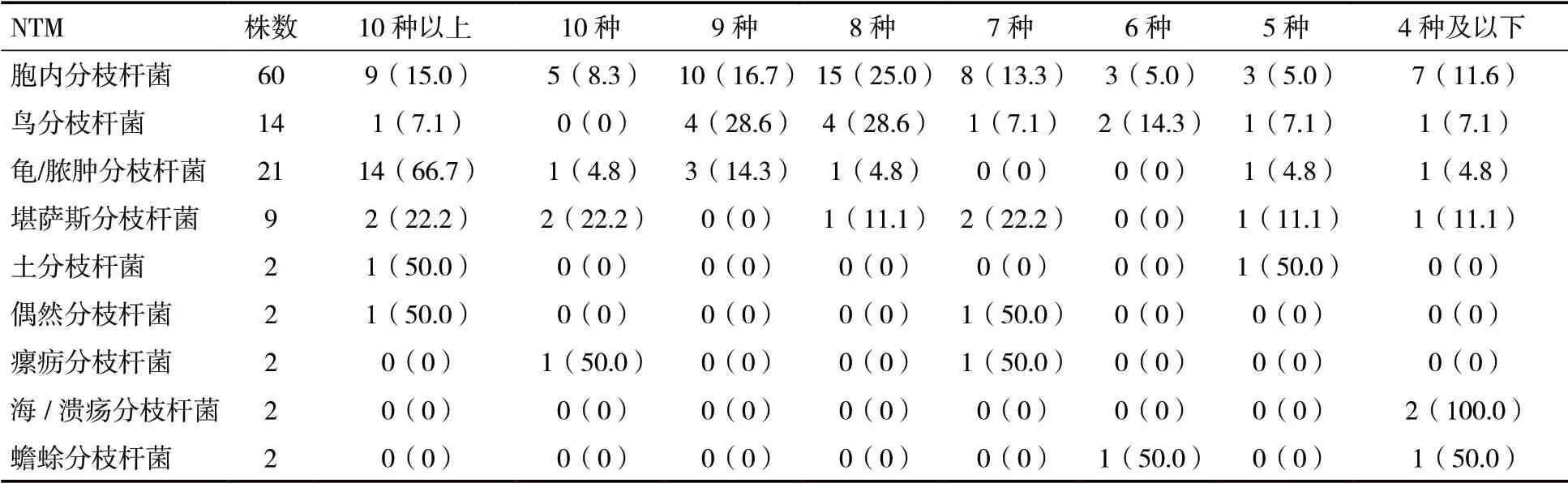
表2 114 株NTM 的耐药种数[n(%)]
2.3 NTM 的耐药谱NTM 总耐药率较高的有EMB、IM/CI、SMX 和MNO。耐药率超过85.0%:胞内分枝杆菌有IM/CI、SMX、EMB 和MNO;鸟分枝杆菌有EMB、IM/CI、SMX 和MNO;龟/脓肿分枝杆菌有EMB、IM/CI、MNO、TOB、DOX、GAT、SMX 和RFP;堪萨斯分枝杆菌有EMB、IM/CI、SMX、DOX 和FOX,见表3。
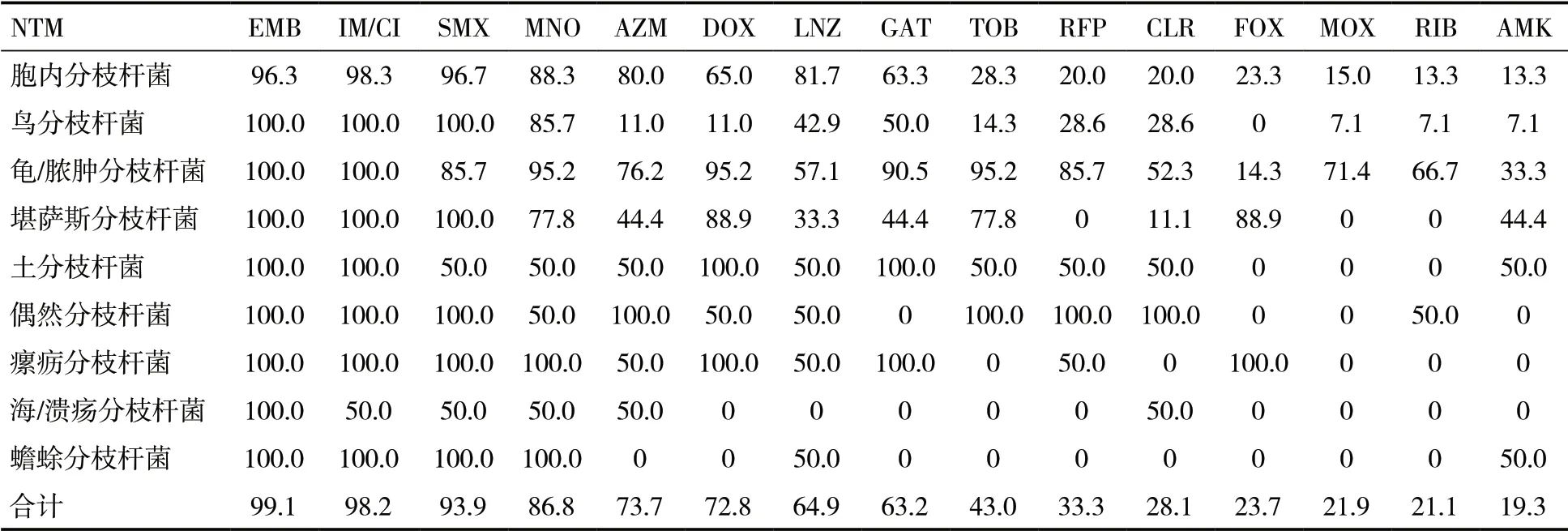
表3 114 株NTM 的耐药谱(%)
3 讨论
NTM 多为腐生寄生菌,常寄生于呼吸系统而不发病,当机体免疫力下降时,可诱发肺部、淋巴结等部位的感染性疾病[6]。NTM 较大危害还有院内感染,污染的水源曾引起多次医院感染的爆发流行[7]。
3.1 NTM 的分布本研究检出率较高的NTM 为胞内分枝杆菌、龟/脓肿分枝杆菌、堪萨斯分枝杆菌和鸟分枝杆菌,与相关报道相近[6~8],提示引起人类感染的常见NTM 基本相同。除龟/脓肿分枝杆菌女性略多于男性,其他NTM 均为男性较多,与曹培明等[9]研究结果相似,可能因男性应酬多,活动范围广,压力大,暴露于烟、酒等机会较多。NTM 感染患者年龄主要集中在61~70 岁和51~60 岁,分别占36.8%和25.4%;20 岁以下感染者较少,可能因其代谢旺盛,抵抗力强,与相关研究相似[6,9];71 岁以上老年人抵抗力虽有下降,但外出活动少,生活相对规律,接触病原菌机会较少。
3.2 NTM 的耐药种数叶伟南等[10]研究显示9 种传统抗结核药物耐药率高于70%有7 种;潘建华等[11]研究中有8 种传统抗结核药物耐药率超过70%;说明NTM 对传统抗结核药物的耐药程度非常严重,已基本失效。本研究显示我院胞内分枝杆菌耐药性相对较强,对4 种以下抗NTM 药耐药只占11.6%。龟/脓肿分枝杆菌耐药程度最严重,耐药种数大多超过10 种;鸟分枝杆菌则多数对8~9 种药物耐药;胞内分枝杆菌的耐药种数也大多超过7 种,1 株全部耐药,提示NTM 耐药严重且多重耐药者居多。长期应用激素或抗菌药物、机械通气、侵入性操作或有糖尿病史等是多重耐药细菌感染的危险因素。长期应用抗菌药物或激素会抑制机体免疫功能,诱发菌群失调;机械通气和侵入性操作易损伤机体生理屏障;糖尿病者高血糖是病原菌生存和繁殖的有利条件,这些均可能增加病原菌感染和耐药性增强几率[12]。
3.3 NTM 的耐药率NTM 对传统抗结核药物耐药率超过80%[7,8]。本研究耐药率最高的NTM 为龟/脓肿分枝杆菌,对8 种抗菌药物耐药率超过85.0%,分别为EMB、IM/CI、DOX、TOB、MNO、GAT、RFP 和SMX;鸟分枝杆菌和堪萨斯分枝杆菌对IM/CI、EMB 和SMX 完全耐药;胞内分枝杆菌耐药率也较高,大于85.0%的有IM/CI、SMX、EMB 和MNO。王斌等[4]研究显示NTM 对CYC、SMX、INH、FOX、MEM 和CPM 天然耐药,EMB、SM 和PI 耐药率超过80%,说明NTM 的耐药率较高。盲目用药、长期用药、随意更换抗菌药物、不重视辅助治疗和抗菌药物配伍不当是导致其耐药性高的重要原因之一[8]。SMX、IM/CI 和EMB 对NTM 天然耐药,已不适用于NTM 的治疗,可能与NTM 细胞表面的高疏水性、细胞壁通透屏障或长期使用抗结核药物治疗诱导细菌耐药基因突变有关[7]。本研究中仅有RIB、FOX、AMK、MOX 和CLR 耐药率低于30.0%,可作为抗NTM的首选用药,但不同的NTM 对MOX、FOX、AZM、DOX、TOB、RFP、AMK 和RIB 等药物的耐药谱明显不同,与相关研究相似[4],提示不同NTM 对抗菌药物的耐药性有显著差异,药敏试验对临床用药具有指导意义,临床医师应制定个性化方案,联合多种药物治疗,且NTM 转阴后继续用药1年以上,以降低复发率。
综上所述,NTM 耐药程度较严重,不同NTM 的耐药谱差异较大,且传统抗结核药物已基本失效,药敏结果对临床治疗具有较高的指导价值。
