外周血D-二聚体和尿蛋白/肌酐比值与子痫前期患者发生胎儿窘迫的相关性
2022-02-12张轶娜黄树雪
张轶娜,黄树雪
(息县人民医院 妇产科,河南 信阳 464300)
子痫前期属于妊娠期高血压疾病的一种类型,临床主要表现为高血压、水肿、蛋白尿等,是导致早产、胎儿窘迫、产后大出血等不良妊娠结局的重要因素之一,影响母婴健康。因此,早期寻找可评估子痫前期患者发生胎儿窘迫的指标,利于临床早期干预治疗,降低胎儿窘迫发生率。有研究发现,正常妊娠女性血液处于生理性高凝状态,而子痫前期患者随着妊娠进展,可出现病理性高凝状态,促使机体凝血/纤溶活性失衡[1]。D-二聚体(D-Dimer,D-D)是一种纤维蛋白降解产物,其水平的升高提示机体内存在高凝状态、纤维蛋白溶解亢进,可有效反映机体凝血状态[2]。妊娠期高血压疾病的主要受累器官是肾脏,肾脏指标的变化可反映患者的病情进展程度。常规的24小时尿蛋白是评价尿蛋白含量的金标准,但定量收集过程繁杂,耗费时间,易受多种因素影响出现误诊现象。尿蛋白/肌酐比值(albuminuria to creatinine ratio,ACR)是衡量蛋白尿的重要指标,肾损伤时,蛋白尿会增加,ACR水平的变化可用于评估患者尿蛋白排出情况,还可消除时间、尿液浓度等因素的影响,操作简单便捷,可作为评估子痫前期患者尿蛋白的良好指标[3]。但临床对于D-D、ACR水平与子痫前期患者发生胎儿窘迫的相关报道较少。鉴于此,本研究探讨外周血中D-D、ACR水平与子痫前期患者发生胎儿窘迫的相关性。
1 资料与方法
1.1 一般资料本研究方案经医院医学伦理委员会批准。选取2019年1月至2020年10月息县人民医院收治的122例子痫前期患者作为研究对象,年龄21~42(28.00±2.54)岁;孕周20~36(31.14±1.22)周;孕次为1次65例,2次及以上57例;产次为1次60例,2次及以上62例;体质量指数19~26(21.40±0.88)kg·m-2。(1)纳入标准:①符合《妇产科学》[4]中子痫前期的诊断标准;②单胎妊娠;③患者签署知情同意书。(2)排除标准:①合并心、肝等重要器官功能障碍;②胎儿有先天性畸形;③合并血液性疾病;④患有精神疾病;⑤合并全身性系统性感染;⑥存在既往子宫手术史。
1.2 胎儿窘迫评估《妇产科学》[4]中的诊断标准显示:(1)急性胎儿窘迫为缺氧早期胎心率>160次·min-1,缺氧严重时,胎心率<110次·min-1;(2)慢性胎儿窘迫即胎动减少或消失,每2 h胎动计数<10次或减少50%,产前电子胎心监护异常(无应激试验异常)及胎儿生物物理评分低。将发生胎儿窘迫产妇纳入发生组,未发生胎儿窘迫产妇纳入未发生组。
1.3 基线资料设计基线资料表,阅读患者相关基线资料并记录研究所需资料,具体内容如下。(1)一般资料:年龄、孕周、孕次、产次、体质量指数,参照《妊娠期高血压疾病诊治指南(2015)》[5]诊断妊娠高血压,参照《中华妇产科学》[6]中妊娠糖尿病的诊断标准判断有无妊娠糖尿病。(2)采用动态血压检测仪(深圳迈瑞生物医疗电子股份有限公司,型号:MC-6800)测量患者舒张压、收缩压。D-D:采集患者空腹静脉血4 mL,以3 000 r·min-1离心10 min后,取血清,应用免疫比浊法(试剂盒由北京利德曼生化股份有限公司提供)检测D-D水平,严格按照说明书进行操作。ACR:采集患者随机中段尿5 mL,应用全自动生化分析仪(贝克曼库尔特,型号:AU5800)检测患者白蛋白、肌酐水平,计算ACR。

2 结果
2.1 胎儿窘迫发生情况122例子痫前期患者发生胎儿窘迫24例(19.67%),未发生胎儿窘迫98例(80.33%)。
2.2 一般资料、D-D、ACR水平两组年龄、孕周、孕次、产次、体质量指数、妊娠糖尿病、空腹血糖、舒张压、收缩压、24小时尿蛋白比较,差异无统计学意义(P>0.05);发生组D-D、ACR水平高于未发生组,差异有统计学意义(P<0.05)。见表1。

表1 两组一般资料、D-D、ACR水平比较
2.3 外周血中D-D、ACR水平与子痫前期患者发生胎儿窘迫的相关性将子痫前期患者胎儿窘迫发生情况作为因变量(发生=1,未发生=0),将表1中比较差异有统计学意义(P<0.05)的D-D、ACR水平作为自变量(连续变量),经logistic回归分析,结果显示,D-D、ACR高表达与子痫前期患者发生胎儿窘迫有关(OR>1,P<0.05)。见表2。

表2 外周血中D-D、ACR水平与子痫前期患者 发生胎儿窘迫的相关性
2.4 外周血中D-D、ACR水平预测子痫前期患者发生胎儿窘迫的价值以子痫前期患者胎儿窘迫发生情况作为自变量(发生=1,未发生=0),将D-D、ACR作为自变量,绘制ROC曲线,结果显示,D-D、ACR高表达单独及联合预测子痫前期患者发生胎儿窘迫的AUC均>0.7。当D-D取最佳截断值3.005 mg·L-1、ACR取最佳截断值20.865 g·mol-1时可分别获得最佳预测价值。见表3。
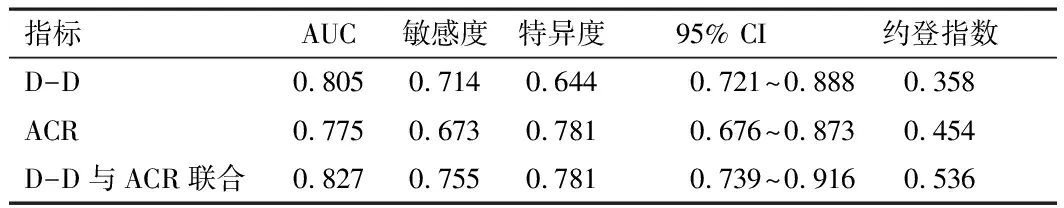
表3 外周血中D-D、ACR水平预测子痫前期患者 发生胎儿窘迫的价值分析
3 讨论
子痫前期患者子宫胎盘血流减少,导致胎盘功能减退,分娩时子宫收缩、腹压增加等均可改变胎盘血流量,加重胎儿缺氧,导致出现胎儿窘迫[7]。本研究中,122例子痫前期患者发生胎儿窘迫24例,占19.67%。这表明子痫前期患者发生胎儿窘迫风险较高,临床需加以重视。早期寻求子痫前期相关的血清指标,并及时采取干预措施,对预防子痫前期具有积极作用。
子痫前期患者发生胎儿窘迫的机制较为复杂,但临床认为血液循环不良,胎盘血流灌注不足是导致胎儿缺氧的主要病理基础。妊娠期孕妇多处于生理性高凝状态,这种生理改变对母胎安全产生一定影响。纤维蛋白溶解系统作为人体重要的抗凝系统之一,在维持血液流动状态、血管壁正常通透性及组织修复过程中发挥重要作用,D-D是纤维蛋白单体经活化因子交联后,经纤维酶水解产生,可反映纤溶酶及凝血酶活化的重要标志物,机体D-D水平升高提示存在继发性纤溶过程,纤维蛋白出现频繁降解,机体可能出现高凝状态[8]。尿蛋白量是临床评估妊娠期高血压疾病对肾功能损伤及妊娠高血压病情的重要指标,但24小时尿蛋白定量检查过于繁杂,且准确性可能受到诸多因素影响,ACR更利于获取,可作为尿定量评估的替代指标,妊娠期孕妇ACR水平升高提示有大量蛋白尿出现,孕产妇可能存在肾脏基底膜的损伤[9]。结合上述2个指标作用机制,考虑外周血D-D、ACR水平可能与子痫前期患者宫内窘迫的发生存在一定关系。本研究结果显示,发生组D-D、ACR水平高于未发生组,提示子痫前期发生胎儿窘迫的患者外周血D-D、ACR呈异常表达。D-D水平的升高可导致血液处于高凝状态,使肾小球毛细血管袢内血流缓慢,黏滞度增加,导致患者体内血小板活化、凝血系统激活,形成血管血小板血栓、血液高凝状态,促使子宫动脉血流阻力增加,使胎盘灌注不足、功能下降,胎盘缺血低氧,局部出现氧化应激反应,产生多种活性多肽物质进入母血循环,使患者全身小动脉内皮细胞功能紊乱,增加胎儿窘迫发生风险[10]。子痫前期的主要病理生理变化为全身小血管痉挛,从而导致有效血容量减少,全身动脉压升高,造成肾血流量、肾小球滤过率下降,因此早期监测肾损害相关指标,可评估疾病严重程度[11]。ACR水平越高,子痫前期患者全身微血管病变越明显,并发症越多,患者体内尿流失蛋白量越大,病情越严重,可引起胎盘小动脉痉挛、胎盘血流量减少,使胎盘血液灌注不足,形成胎盘微血管血栓,而微血栓、灌注不足还可导致胎盘绒毛广泛坏死、栓塞,致使母胎养分、氧气交换发生障碍,严重影响胎儿血氧供给情况,增加胎儿窘迫风险[12]。因此,D-D、ACR水平变化可用于指导子痫前期患者发生胎儿窘迫后早期治疗方案的制定。为证实上述结论,本研究进一步经logistic回归分析,证实D-D、ACR高表达与子痫前期患者发生胎儿窘迫有关。此外,本研究通过绘制ROC曲线,显示D-D、ACR高表达单独及联合预测子痫前期患者发生胎儿窘迫的价值较高,提示在未来临床可通过早期检查外周血D-D、ACR水平,预测子痫前期患者胎儿窘迫发生风险,及时实施针对性防治措施,以改善子痫前期患者妊娠结局。
外周血D-D、ACR水平与子痫前期患者发生胎儿窘迫密切相关,且D-D、ACR在预测子痫前期患者发生胎儿窘迫中具有较高价值。临床可早期采取针对性措施,以控制D-D、ACR水平,降低子痫前期患者发生胎儿窘迫风险,改善妊娠结局。
